- Головна
- /
- Статті
- /
- Пульмонологія, фтизіатрія
- /
- Аспергиллез
Аспергиллез
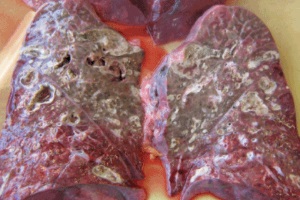
Аспергиллез – микоз, вызываемый плесневыми микромицетами рода Aspergillus. Первый по частоте микоз легких. Аспергиллы встречаются повсеместно. Их выделяют из почвы, воздуха и даже серных источников и дистиллированной воды. Источниками аспергилл являются вентиляционные, душевые системы, старые подушки и книги, кондиционеры, ингаляторы, увлажнители воздуха, строительно-ремонтные работы, почва комнатных растений, пищевые продукты (овощи, орехи, молотый черный перец, чай в пакетиках и пр.), гниющая трава, сено и др.
МКБ-10: В44
Общая информация
Болезнь часто встречается у мукомолов и у откормщиков голубей, т.к. голуби болеют аспергиллезом чаще других птиц. Регионы с высоким содержанием спор аспергилл в окружающей среде – Судан и Саудовская Аравия. В воздухе жилых помещений обычно определяются более высокие концентрации спор аспергилл, чем на открытом воздухе. Больные сахарным диабетом подвержены поражению аспергиллами независимо от региона. Заболевание неконтагиозно и не передается от человека к человеку.
Наиболее уязвимой зоной заражения возбудителями аспергиллеза является респираторный тракт, а легкие и околоносовые пазухи – основными местами поражения. Диссеминация наблюдается в 30% случаев, а кожные поражения развиваются менее чем у 5% больных. Летальность при диссеминированном аспергиллезе достигает 80%. После трансплантации органов инвазивный трахеобронхиальный и легочный аспергиллез развивается почти у каждого пятого пациента и более чем у половины из них заканчивается летально. В реанимационных отделениях хирургических клиник, у больных СПИДом, при применении кортикостероидных препаратов больными хроническими заболеваниями легких встречается у 4% больных.
Среди инвазивных аспергиллезных инфекций на первое место (90% поражений) следует поставить аспергиллез легких – тяжелое заболевание с первичным поражением легких и, нередко, придаточных пазух носа (у 5-10% больных), гортани, трахеи и бронхов, с возможной диссеминацией в кожу и внутренние органы. В ЦНС распространяется в виде единичных/множественных абсцессов головного мозга, менингита, эпидурального абсцесса или субарахноидального кровотечения; отмечают также миокардит, перикардит, эндокардит, остеомиелит и дискит, перитонит, эзофагит; первичный аспергиллезный гранулематоз лимфоузлов, кожи и уха, эндофтальмит, аспергиллез наружного слухового прохода, мастоидит. Кроме того, аспергиллы могут быть причиной возникновения бронхиальной астмы и аллергического бронхолегочного аспергиллеза, а также способствовать развитию экзогенного аллергического альвеолита, иногда сочетающегося с IgE-зависимой бронхиальной астмой (при работе с гнилым сеном, ячменем и др.).
Аллергический бронхолегочный аспергиллез (АБЛА) – состояние, при котором развивается состояние гиперчувствительности легких, индуцируемое преимущественно A. fumigatus, или хроническое воспалительное заболевание легких у иммунокомпетентных лиц, обусловленное комбинированной аллергической реакцией I, III и IV типов в ответ на постоянную экспозицию антигенов Aspergillus (эндогенную или экзогенную). В Соединенных Штатах АБЛА наблюдается у 7-14% больных бронхиальной астмой, постоянно получающих лечение кортикостероидами. У многих пациентов с муковисцидозом отмечается колонизация дыхательных путей аспергиллами и примерно у 7% этих больных развивается АБЛА.
Этиология
Наиболее часто вызывает патологию A. fumigatus, реже – A. flavus, A. niger, A. terreus, A. nidulans, A. clavatus. Перечисленные виды могут быть резистентными к амфотерицину В (особенно A. terreus, A. nidulans), но чувствительными к вориконазолу. A. clavatus и A. niger могут быть причиной аллергических состояний, A. flavus – обычным патогеном для людей. A. niger нередко выступает причиной отомикоза и, наряду с A. terreus, колонизирует открытые полости тела человека.
Больные АБЛА являются атопиками и имеют генетически детерминированный Т-клеточный ответ.
Патогенез
Заражение происходит у лиц из групп риска при ингаляции конидий, а также при их попадании на раневую поверхность и с пищей. При наличии благоприятных условиях происходит колонизация слизистой бронхов Aspergilla с возможным развитием массивной их вегетации и инвазии в бронхи и легочную ткань, часто – с прорастанием сосудов, формированием воспалительных изменений и гранулем, что приводит к развитию некротизирующего воспаления, кровотечений, пневмоторакса. При инвазии плесневых грибов в ткани организма микроскопически различают разные типы тканевых реакций, а именно – серозно-десквамативную, фибринозно-гнойную, а также различные виды продуктивных реакций, вплоть до образования туберкулоидных гранулем.
Наиболее часто преморбидным фоном для развития аспергиллеза являются:
- применение системных кортикостероидных препаратов в дозе более 5 мг в сутки (при коллагенозах, включая анкилозирующий спондилит, ревматоидный артрит, синдром Рейно), что приводит к дисфункции макрофагов и угнетению Т-лимфоцитов;
- цитостатическая химиотерапия, приводящая к нейтропении в крови (менее 0,5х109) (при онкогематологических заболеваниях, трансплантации органов);
- длительный агранулоцитоз при лейкозах, апластическая анемия, хронический гранулематоз и др.;
- дисфункция гранулоцитов (хроническая гранулематозная болезнь, синдром Чедиак-Хигаши и др.);
- сахарный диабет;
- уменьшение клиренса грибковых спор при заболеваниях легких: хроническая обструктивная болезнь легких, муковисцидоз, бронхоэктазы и кисты легкого, нарушения легочной архитектоники (кистозная гипоплазия легкого, легочный фиброз), туберкулез, саркоидоз, гранулематозные болезни легких, состояния после резекции легкого и др.;
- хронический перитонеальный диализ (с развитием перитонита и последующей диссеминацией в другие органы);
- ожоговые раны, оперативные вмешательства, травмы;
- постановка венозных катетеров (с возможной местной контаминацией кожи), самоклеющихся повязок в области постановки катетеров;
- алкоголизм с нарушением функции печени;
- кахексия и тяжелые хронические заболевания;
- злокачественные новообразования;
- интенсивная и длительная антибиотикотерапия;
- ВИЧ-инфицирование и СПИД;
- сочетание этих факторов.
Обобщая все состояния, при которых определяются и/или играют роль аспергиллы, можно выделить носительство/колонизацию, инвазию и аллергическое состояние, при этом микосенсибилизация и аллергия могут приобретать доминирующий самостоятельный характер. Для пациентов с дефектами иммунной системы аспергиллезное носительство/колонизация очень опасны и легко могут перейти в инвазию и диссеминацию.
К группе риска развития микогенной аллергии относят лиц с бронхиальной астмой, хроническим бронхитом, особенно среди людей, связанных с грибами по роду профессиональной деятельности (птицеводов, животноводов, рабочих микробиологических предприятий, работников аптек, библиотек, сборщиков грибов и др.).
Клиническая картина
Аспергиллез разнообразен по клиническим проявлениям, что определяется иммунным статусом больного. У иммунокомпетентных лиц аспергиллез может протекать бессимптомно – в виде носительства, колонизации, аспергилломы. При углублении иммунных нарушений он может трансформироваться в инвазивную форму, которая, в зависимости от степени дефектов иммунитета, имеет хроническое, подострое или острое течение, причем, чем более выражена иммунологическая недостаточность, тем более острый характер течения болезни.
Для острого инвазивного аспергиллеза носовых пазух (у иммунокомпроментированных) характерно проникновение патогена в слизистую оболочку с образованием участков некроза.
Неинвазивный аспергиллез придаточных пазух носа – сравнительно редкое заболевание у иммунокомпетентных лиц. Проявляется обычно в одной пазухе в виде шаровидного грибкового образования (аспергиллемы), и в такой форме может оставаться в течение месяцев или лет.
Хронический субклинический инвазивный аспергиллез носовых синусов возникает реже, развивается у иммунокомпетентных лиц в синусах, протекает годами и представляет хроническое фиброзирующее гранулематозное воспаление с медленным распространением на орбиты, кости черепа, мозг. Возбудителем его обычно является A. flavus (в отличие от A. fumigatus – наиболее частого возбудителя аспергиллеза у иммунокомпроментированных лиц). Данную форму аспергиллеза, как правило, связывают с большим содержанием конидий A. flavus в окружающей среде, особенно – в странах с жарким сухим климатом тропических и пустынных регионов.
У молодых иммунокомпетентных лиц с заложенностью носа и длительными эпизодами аллергического ринита, астматическим состоянием, головными болями, полипами в носу не исключается аллергический грибковый синусит. В запущенных случаях возможны эрозивные повреждения решетчатых костей черепа.
Аспергиллема легких часто рассматривается как доброкачественная сапрофитная колонизация и развивается у лиц с неблагоприятным преморбидным фоном и нарушенными функциями легких (фиброз легких, кисты, каверны при саркоидозе, туберкулезе, эмфиземе, гипоплазии, гистоплазмозе). Аспергиллема легких определяется как находящийся в полости легкого или бронхоэктазе подвижный конгломерат переплетенных аспергиллезных гиф, покрытый фибрином, слизью и клеточными элементами (по степени затемнения соответствует жидкости), располагающийся внутри овальной или сферической капсулы, отделяясь от нее воздушной прослойкой, с утолщением плевры. При начинающейся инвазии микромицетов в легочную ткань может отмечаться кровохарканье – характерный симптом аспергиллемы, который возникает в связи с повреждением сосудов из-за действия эндотоксинов и протеолитических ферментов, развития тромбозов и прорастания мицелия в сосудистые стенки, а также образования участков некроза. Кровохарканье может служить причиной асфиксии, кровотечения, приводящих к смерти примерно 26% больных с аспергиллемой. Может приводить к формированию инвазивного и хронического некротизирующего аспергиллеза на фоне грибково-бактериальной mixt-инфекции.
На рентгенограмме легких аспергиллема легких выглядит как круглое образование, иногда подвижное, расположенное внутри сферической или овальной капсулы и отделенное от стенки этой капсулы воздушной прослойкой различной формы и размера. По интенсивности затемнения при рентгенографии аспергиллема соответствует жидкости. При периферическом ее расположении характерно утолщение плевры. Дополнительным диагностическим критерием для установления диагноза является постановка реакции преципитации, которая при аспергиллеме обладает 95% чувствительностью (кроме пациентов, получающих кортикостероидные препараты).
Аспергиллез легких не имеет патогномоничных черт. Диагноз установить трудно.
Хронический некротический легочный аспергиллез (ХНЛА) – хроническая или подострая инфекция, наиболее часто диагностируемая у иммунокомпетентных больных с нарушением местной защиты при наличии факторов риска, изменяющих общий иммунный статус. По клиническим проявлениям ХНЛА представляет собой пограничную форму между инвазивным аспергиллезом легких, проявляющимся пневмонией, и аспергиллемой.
Предположительный механизм формирования ХНЛА: у больных с умеренно выраженной иммуносупрессией после вдыхания спор и проникновения их в мелкие бронхи возникает локальное повреждение бронхиальной стенки микромицетами с последующей инвазией микромицетов в легочную паренхиму, что сопровождается некрозом тканей, тромбозами, флебитами, артериитами, воспалительной реакцией. При этом некротизированная ткань и грибные элементы секвестрируются в новообразовавшуюся полость. Плесневые грибы обладают также способностью сквозного роста сквозь ткани и, при отсутствии адекватного лечения, они проникают через стенки в полость других альвеол и сосуды.
Описаны следующие клинические формы ХНЛА:- Локальные инвазивные поражения бронхов, возможно, с бронхоэктазами и с некротическим гранулематозным бронхитом, с кашицеобразной или плотной мокротой зеленовато-коричневого или серого цвета, возможно – с образованиями, обтурирующими бронх, представляющими собой фиксированный к стенке бронха грибной конгломерат, по составу сходный с аспергиллемой, который может приводить к образованию ателектазов. К этой форме относится аспергиллез культи бронха после перенесенной пульмонэктомии по поводу злокачественных новообразований в легких, который может возникнуть через несколько лет после операции. Возможно, любой случай ХНЛА начинается с локального повреждения бронхиальной стенки и либо остается локальным процессом, либо прогрессирует, переходя в пневмонию.
- Хронический диссеминированный («милиарный») аспергиллез с четко ограниченными очагами некротического аспергиллезного инвазивного процесса, связан с массивной ингаляцией спор аспергилл.
- Хроническая деструктивная пневмония, при которой определяются прогрессирующие, различной локализации и размера, часто – верхнедолевые легочные инфильтраты с полостями, сочетающиеся с истончением плевры. Эту форму аспергиллеза ранее называли «псевдотуберкулезом» из-за клинической схожести с туберкулезом. При наличии такой формы всегда следует исключить сопутствующий гистоплазмоз, хроническую гранулематозную болезнь, ВИЧ-инфекцию.
У таких больных могут наблюдаться кашель с мокротой, лихорадка, боли в грудной клетке, потеря в весе, кровохарканье (у 10% больных). Однако, обычно не отмечается выраженной интоксикации и лихорадки (в отличие от острых инвазивных поражений бронхов, например, у больных с нейтропенией), что обусловлено менее выраженной степенью иммуносупрессии. Пневмония при ХНЛА не имеет той скорости развития, какая наблюдается при остром инвазивном аспергиллезе, и, в то же время, не всегда имеет четкую картину аспергиллемы. При рентгенографии определяются не изменяющиеся во времени или прогрессирующие полостные инфильтраты с мицетомой внутри или без нее, сочетающиеся с истончением плевры, а также очаговая диссеминация.
ХНЛА – наиболее редкая и трудно диагностируемая форма аспергиллеза.
Острый инвазивный аспергиллез описан у иммунокомпроментированных больных, протекает тяжело, характеризуется следующими признаками [Ruhnken M., 1999]:
- стойкая лихорадка или возврат ее на фоне терапии антибиотиками широкого спектра действия;
- появление новых или прогрессирование старых инфильтратов в легочной ткани на фоне антибактериальной терапии;
- выраженные «плевральные» боли в грудной клетке;
- клинические признаки пневмонии – «непродуктивный кашель», мокрота с прожилками крови, могут быть легочное кровотечение, боли в грудной клетке при дыхании, при аускультации возможны хрипы, шум трения плевры;
- признаки синусита с деструкцией костной ткани, определяемые при рентгенологическом или компьютерном исследованиях; периорбитальная боль и отек, носовое кровотечение;
- макулопапулезные очаги на коже с некрозом;
- обнаружение мицелия грибов при цитологическом или гистологическом исследованиях;
- выделение культуры аспергилл при посевах из полости носа, мокроты, бронхоальвеолярной жидкости, крови и иных субстратов.
Острый легочный аспергиллез может протекать в виде:
- геморрагического инфаркта;
- прогрессирующей некротизирующей пневмонии;
- эндобронхиальной инфекции.
При рентгенографии легких выявляются субплеврально расположенные очаговые округлые тени или треугольные тени, основанием соединенные с плеврой; при прогрессировании болезни характерно появление полостей. При компьютерной томографии легких определяется наличие очагов округлой формы, окруженных венчиком («ореол», симптом нимба или венчика – «halo sign») меньшей плотности, что, по сути, является отеком или кровоизлиянием вокруг ишемического очага и отмечается чаще в первые 10 дней. Так называемый «симптом полумесяца» или «серпа» («air crescent sign») виден позднее и отражает формирование некроза в связи с миграцией в очаги поражения нейтрофилов и развитием воспалительной реакции. Однако, схожие признаки обнаруживаются при других патологиях.
У иммунокомпроментированных пациентов возможно развитие локализованного аспергиллеза гортани, трахеи и бронхов.
Аспергиллезные трахеобронхиты являются более редким проявлением острого инвазивного аспергиллеза. Могут наблюдаться последовательно: неспецифическое покраснение слизистой, сначала со слизистыми пробками, затем может определяться фибринозный эндобронхит, диффузные геморрагические изменения слизистой, иногда – псевдомембранозные опухолевидные образования, которые могут содержать грануляционную ткань и гифы и обуславливать обструкцию верхних дыхательных путей. Иногда наблюдается обильная секреция. Колонизация и поражение бронхов является первым этапом развития острого аспергиллеза легких. Клинически при этом может наблюдаться лихорадка, одышка, кашель, сухие хрипы, слабость, усталость, часто – похудание, разной степени обструкция дыхательных путей.
Аллергический бронхолегочный аспергиллез (АБЛА). Известны следующие классические критерии АБЛА:
- наличие диагноза бронхиальной астмы/муковисцидоза;
- персистирующие и транзиторные инфильтраты в легких;
- положительные кожные пробы с антигеном A. fumigatus;
- эозинофилия периферической крови (больше 500 в мм3);
- определение преципитирующих антител и специфических IgG и IgE к A. fumigatus;
- высокий уровень общего иммуноглобулина Е (более 1000 нг/мл);
- выделение культуры A. fumigatus из мокроты или промывных вод бронхов;
- наличие центральных бронхоэктазов.
Снижение жизненной емкости легких наблюдается у 60% больных с АБЛА, эозинофилия периферической крови – у 80%, центральные, или проксимальные мешотчатые бронхоэктазы, особенно в верхних долях, имеют 80% больных. Показано, что бронхоэктазы могут возникать вследствие выделения микромицетами и эозинофилами протеолитических энзимов. В бронхоэктатических полостях, в свою очередь, могут развиваться колонии грибов, которые становятся постоянным источником антигенов.
Легочные инфильтраты регистрируются примерно у 85% больных. Так, типичным рентгенологическим признаком АБЛА являются непостоянные одно- или двухсторонние участки уплотнения в легких, преимущественно в верхних отделах, что обусловлено обструкцией бронхов слизистыми пробками. Бронх, заполненный слизью, на рентгенограмме дает затемнение в виде ленты или пальца перчатки. Такие тени характерны для заболевания. Они могут меняться после откашливания слизистой пробки. На снимках могут наблюдаться кольцевидные или параллельные тени («трамвайные рельсы»), которые представляют собой воспаленные бронхи. Но часто не наблюдается никаких изменений. При прогрессировании АБЛА развивается фиброз легких («сотовые легкие»).
Диагноз АБЛА должен предполагаться у всех пациентов с гормонозависимой бронхиальной астмой, муковисцидозом, при сочетании бронхиальной астмы с вышеописанными рентгенологическими признаками.
P.A. Greenberger с соавт. (1986) выделили 5 стадий течения АБЛА.
- I стадия – острая (инфильтраты в легких, высокий уровень общего IgE, эозинофилия крови);
- II стадия – ремиссия (отсутствуют инфильтраты в легких, уровень IgE несколько ниже, эозинофилии может не быть);
- III стадия – обострение (показатели соответствуют острой стадии);
- IV стадия – кортикостероиднозависимая бронхиальная астма;
- V стадия – фиброз («сотовые легкие»).
Пусковым механизмом формирования АБЛА, вероятно, является острая респираторная инфекция (ОРЗ, грипп, пневмония, острый бронхит), проявляющаяся повышением температуры тела, отхождением своеобразной коричневой, серой или белой мокроты с мукоидными пробками, что отмечено в анамнезе у всех больных АБЛА, а также ингалирование спор грибов Aspergillus spp. в критическом количестве.
Разновидностью АБЛА могут быть классические формы аллергического альвеолита: «легкое фермера», «легкое мойщика сыра», «легкое рабочего, занятого получением солода» в пивоваренном производстве, у дровосеков и т.д.
Диагностика
При выявлении аспергилл в мокроте иммунокомпетентных лиц выяснить:
- наличие профвредности в анамнезе;
- характер производственных и жилищных условий;
- присутствие симптомов сахарного диабета;
- состояние носоглотки;
- давность и частота лечения антибиотиками по поводу других заболеваний;
- наличие хронических неспецифических заболеваний легких, длительность обострения, наличие и характер противовоспалительной базисной терапии.
При выявлении аспергилл в мокроте иммунокомпроментированных лиц выяснить:
- количество и характер предшествующей антибиотикотерапии, кортикостероидных и химиотерапевтических средств;
- уровень CD4+ лимфоцитов в крови, количество нейтрофильных гранулоцитов в крови;
- наличие грибковых поражений других органов (ЛОР-патология, ЦНС и др.).
Повторное выделение культур Aspergillus из мокроты/БАС у иммунокомпетентных лиц чаще отражает наличие колонизации дыхательных путей. В случаях неясных инфильтратов в легких у иммунокомпроментированных больных при отсутствии эффекта от антибактериальной терапии, выделение Аspergillus в мокроте должно рассматриваться как этиологический момент и требовать проведения специфической терапии. Если за 7 дней интенсивной антифунгальной терапии динамики нет, то диагноз может считаться неподтвержденным.
Повторное определение антигенемии (галактоманнана) и обнаружение рентгенологического «симптома венчика» у больных из группы риска считается эквивалентным биопсии с обнаружением мицелия вне зависимости от выделения или не выделения чистой культуры Aspergillus.
Лабораторные исследования
Обязательные
- Микроскопия (мокроты/БАС, биоптата и др.) на наличие аспергилл:
- микроскопия неокрашенных препаратов методом висячей или раздавленной капли.
- микроскопия окрашенных препаратов (гематоксилин-эозином, импрегнация по Гоморри-Грокотту, калькофлуором белым и др.).
- Культуральная диагностика с повторными исследованиями материала (для исключения ложноположительных результатов):
- посев материала на среду Сабуро, Чапека-Докса (аспергиллы редко обнаруживаются в крови, костном мозге и спинномозговой жидкости) – у иммунокомпроментированных лиц выявление культуры аспергилл, вероятнее всего, указывает на инвазивный аспергиллез.
- Серологическая диагностика:
- с определением галактоманнанового антигена A. fumigatus в сыворотке крови, спинномозговой жидкости, моче и др.: с помощью радиоиммунологического метода (RIA-Radioimmunoassay); ELISA-метода (Enzyme-Linked Immunosorbent Assay) (истинно положительные результаты определения галактоманнана более вероятны при его высоком титре у взрослых пациентов, а ложноположительные – у детей).
- Определение специфических антител в сыворотке крови: IgG (при диагностике хронического некротизирующего аспергиллеза, аспергилломы); IgG, IgE (диагностика АБЛА).
- Метод полимеразной цепной реакции (ПЦР) – для определения фрагментов нуклеиновых кислот аспергилл или продуктов их обмена, например, гликана и маннита (возможно до 25% ложноположительных результатов) (дополнительная диагностика).
При наличии показаний
- С целью установления диагноза: гистологическое исследование биопсийного материала с окрашиванием гематоксилином-эозином, импрегнацией по Гомори-Грокотту, калькофлуором белым, Грибли, Мак-Манусу и пр.
- Диагностика интенсивности экзогенного поступления микромицета: выявление секреторного IgA к антигенам грибов и микотоксинам в слюне.
Инструментальные и другие методы диагностики
Обязательные
- Рентгенографическое исследование и компьютерная рентгенография органов грудной клетки с целью установления наличия поражения легких.
- Бронхоскопия с получением бронхоальвеолярного смыва для микроскопического и культурального исследования.
При наличии показаний
- Для получения материала с целью культуральной и гистологической диагностики – биопсия очагов поражения.
Консультации специалистов
Обязательные
- Отоларинголог – для исключения грибкового поражения ЛОР-органов.
Лечение
Фармакотерапия
В связи с низкой эффективностью лечения инвазивного аспергиллеза, составляющей в среднем 35% (при лечении препаратами амфотерицина В), у иммунокомпроментированных пациентов при подозрении на аспергиллез еще до получения лабораторных доказательств часто возникает необходимость в проведении эмпирической антифунгальной терапии. Противоаспергиллезное лечение необходимо проводить одновременно с нормализацией иммунного статуса пациента (с устранением нейтропении, CD4+ лимфоцитопении), а также лечением кровохарканья.
Дозировка антифунгальных препаратов и длительность лечения определяются индивидуально.
При инвазивном аспергиллезе препаратами выбора являются: Вориконазол (J02AC03) (сначала – 6 мг/кг, затем – 4 мг/кг 2 раза в сутки, и позднее – 200 мг дважды в день в оральной форме) и Амфотерицин В (J02AA01) (1,0-1,5 мг/кг/сут) или его формы – (J02AA01) (3-5 мг/кг/сут), (J02AA01) (0,25-1,0-1,5 мг/кг/сут) и др.
К препаратам второго ряда относится Итраконазол (J02AC02) (дозировка при приеме per os – 400-600 мг/день в течение 4 суток, затем – 200 мг два раза в сутки; внутривенно – по 200 мг два раза в день, затем – по 200 мг). Предпочтительно его использование у пациентов с меньшей иммуносупрессией. Также применяют Каспофунгин (J02AX04), сначала по 70 мг один раз в день, затем – по 50 мг в день внутривенно. Он эффективен при отсутствии эффекта других антифунгальных средств.
При поражении мозга перечисленные препараты применяются в комбинации с флуцитозином (J02AX01) (150 мг/кг в сутки), проникающим в спинномозговую жидкость.
После стабилизации до стойкого купирования клинических, лабораторных и инструментальных признаков (как правило, не менее 3 месяцев) показан Итраконазол (J02AC02) 400-600 мг/кг/сут.
Флуконазол (J02AC01) не активен при действии на Aspergillus spp.
Короткие курсы оральных кортикостероидных препаратов при лечении АБЛА (преднизолон по 0,5-1 мг/кг/день) устраняют закупорку бронхов слизью у больных АБЛА. Потребление кортикостероидных препаратов и количество обострений у больных АБЛА может уменьшиться при проведении профилактического лечения итраконазолом (200 мг дважды в день). Итраконазол может также использоваться при лечении обострений АБЛА.
Хирургические процедуры
Обязательные
Пациенты с кровотечением при наличии аспергилломы нуждаются в лобэктомии. При низкой функции легких производится перевязка или эмболизация бронхиальной артерии (применяется как временная мера). Системная терапия неэффективна при эндобронхиальном и полостном аспергиллезе. Производится хирургическое иссечения очага или выскабливание пораженных участков. Хирургическое вмешательство показано также при центрально расположенном очаге инвазивного аспергиллеза вблизи средостения, когда возможно массивное кровотечение.
При лечении аспергиллемы хирургическое вмешательство может проводиться под защитой внутривенного применения амфотерицина В или введении их в полость (в количестве 10-20 мг амфотерицина В в 10-20 мл дистиллированной воды). Нередки серьезные послеоперационные осложнения (жизнеугрожающие легочные кровотечения). Поэтому принятие решения о хирургическом вмешательстве является весьма трудным: резекция аспергиллемы возможна только у пациентов с массивным легочным кровохарканьем и адекватными функциями легких. Есть немногочисленные данные, что при лечении аспергиллемы определенную эффективность проявляет итраконазол.
Критерии эффективности и продолжительность лечения
Длительность лечения аспергиллеза строго не ограничена, поскольку эффект терапии, выражающийся в ликвидации лихорадки и положительной клинико-рентгенологической динамике, зависит от состояния иммунной системы, фоновых заболеваний, наличия mixt-инфекции (бактериально-грибковой). Продолжительность лечения индивидуальна и составляет от 7 дней до 12 месяцев.
Профилактика
Первичная профилактика для больных с резко выраженным иммунодефицитом – проведение мероприятий, направленных на предупреждение поступления конидий аспергилл в воздух, что достигается при использовании дорогих помещений или камер с ламинарными потоками воздуха, или устройстве различных шлюзов между помещениями и воздушных фильтров.
Так как в почве создаются благоприятные условия для развития плесневых грибов, в палатах больных с пониженным иммунитетом не следует помещать комнатные растения. При первых проявлениях заболевания больного следует изолировать, удалить комнатные цветы, проконтролировать воздуховоды, кондиционеры и сырые поверхности. При выявлении аспергилл поверхности следует обработать дезинфекционными препаратами.
Профилактика рецидивов. Для иммунокомпроментированных лиц – запрещение земляных, сельскохозяйственных работ, контактов с животными, ограничение пребывания в пыльных и влажных местах, запрещение потребления несвежих и заплесневелых продуктов, сыров и пр.
 Хроническое обструктивное заболевание легких (ХОЗЛ)
Хроническое обструктивное заболевание легких (ХОЗЛ)
 Хроническое обструктивное заболевание легких. Современная концепция патогенеза, подходы к терапии
Хроническое обструктивное заболевание легких. Современная концепция патогенеза, подходы к терапии
 Конгресс «Лекарства и жизнь» Роль защищенных пенициллинов в терапии пневмоний и инфекционных обострений хронического бронхита
Конгресс «Лекарства и жизнь» Роль защищенных пенициллинов в терапии пневмоний и инфекционных обострений хронического бронхита
 Современные стандарты терапии воспалительных заболеваний кишечника
Современные стандарты терапии воспалительных заболеваний кишечника
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення
