- Головна
- /
- Статті
- /
- Дерматокосметологія
- /
- Атопічний дерматит
Атопічний дерматит
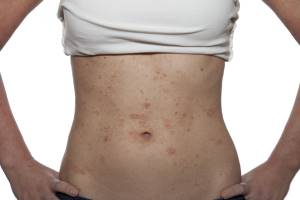
Атопічний дерматит – алергічне захворювання зі спадковою схильністю, що супроводжується свербежем і виявляється папульозними, еритематозно-сквамозними елементами, інфільтрацією і лихеніфікацією.
МКХ-10: L20
МКХ-10
Клас ХІІ. Хвороби шкіри та підшкірної клітковини (L00-L99)
L20-L30 Дерматит та екзема
L20 Атопічний дерматит
L20.0 Свербець Беньє
L20.8 Інший атопічний дерматит
Екзема:
- згинальна НКІР,
- дитяча (гостра) (хронічна),
- ендогенна (алергічна)
Нейродерматит:
- атопічний,
- дифузний
L20.9 Атопічний дерматит, неуточнений
Общая информация
Протокол надання медичної допомоги хворим на атопічний дерматит
7.1.19. Модель пацієнта Код МКХ-10: L20 – Атопічний
дерматит
За клініко-морфологічними даними виділяють еритематозно-сквамозну, везикуло-крустозну, еритематозно-сквамозну з ліхеніфікацією, ліхеноїдну та пуригоподібну форми атопічного дерматиту.
Диагностика
Лабораторна діагностикаОбов’язкова
- клінічний аналіз крові;
- загальний аналіз сечі.
Рекомендована
- алергологічні тести;
- біохімічний аналіз крові (загальний білірубін, цукор крові, АлАТ, AсАT, креатинін);
- бактеріологічне дослідження кишкової флори (дисбактеріоз);
- імунологічний аналіз крові.
Консультації спеціалістів
Рекомендовані
- алерголог;
- психоневролог;
За показаннями
-терапевт.
Лечение
Лікувально-профілактична допомога здійснюється в спеціалізованих закладах – шкірно-венерологічних диспансерах (районних і міжрайонних, міських, обласних диспансерах), клініках науково-дослідних інститутів та вищих навчальних закладів, в амбулаторно-поліклінічних закладах, що мають шкірно-венерологічні кабінети (наказ МОЗ України № 385 від 28.10.2002).Профіль відділення – дерматологічний.
Профіль спеціаліста – дерматовенеролог (наказ МОЗ України № 333 від 06.07.2005).
Показання до госпіталізації. Розподіл хворих між поліклінікою та стаціонаром
Відсутність ефекту від амбулаторного лікування; тяжкий перебіг дерматозу, що супроводжується свербежем, лімфаденопатією, неврастенічним синдромом. Підлягає лікуванню в стаціонарі. Диспансерний нагляд в поліклініці. При помірній виявленості шкірного процесу, змінах в імунологічних та клінічних аналізах крові – лікування в поліклініці.
Лікувальні заходи
Лікування атопічного дерматиту проводять суворо індивідуально з урахуванням вікового періоду, клінічних проявів, ступеня активності та тяжкості перебігу шкірного процесу. Терапія повинна бути спрямована на усунення запального процесу, а також на подовження ремісій та попередження рецидивів захворювання.
Дієтотерапія
Дієта № 9.
Дотримання гіпоалергенної дієти: виключення облігатних харчових алергенів, екстрактивних речовин, гостроподразнюючих страв, алкоголю, обмеження повареної солі, вуглеводів.
Елімінаційні дієти найбільш ефективні для виявлення продуктів, що провокують виникнення алергійного процесу. У разі неможливості виявлення таких призначають дієту з виключенням продуктів, що мають сенсибілізуючі властивості та викликають, за анамнестичними даними, розвиток хвороби або її загострення. Рекомендують вилучити з раціону цитрусові, горіхи, рибу й рибні продукти, птицю, шоколад, каву, копчені вироби, оцет, гірчицю, майонез та інші спеції, хрін, редиску, редьку, томати, баклажани, гриби, яйця, молоко, полуницю, диню, ананас, здобне тісто, мед.
Системна терапія
- дезінтоксикаційні засоби (неогемодез, реополіглюкін, реосорбілакт, полівідон + натрію хлорид + калію хлорид + кальцію хлорид + магнію хлорид + натрію гідрокарбонат, ізотонічний розчин 0,9%);
- гіпосенсибілізуючі засоби (30% натрію тіосульфат, 25% магнію сульфат, 10% кальцію глюконат);
Препарати кальцію застосовують за наявності ексудативних проявів, в інших випадках їхнє призначення обмежують унаслідок симпатотонічного ефекту.
- антигістамінні засоби: хлоропірамін, клемастин, мебгідролін, дифенгідрамін, лоратадин, дезлоратадин, ебастин, фексофенадин (рекомендують чергувати курси по 10 днів);
За вибором препарати І, ІІ та ІІІ покоління протягом 2-5 тижнів (для препаратів І покоління зміна засобу через 10 днів), за необхідності після 2-3 тижнів інтервалу лікування зазначеними препаратами повторюють.
При виражених клінічних проявах захворювання, свербежі шкіри, порушеннях сну, наявності скарг невротичного характеру рекомендують ін'єкційні форми антигістамінних препаратів на вибір.
- стабілізатори мембран опасистих клітин (кетотифен);
- психотропні препарати – при порушеннях сну, наявності невротичних розладів, протягом 1-4 тижнів до нормалізації психоемоційного стану;
- препарати, що мають седативну дію (3% натрію бромід, екстракт валеріани, настоянка півонії ухильної);
- вегетотропні засоби (фенобарбітал + ерготамін + сума алкалоїдів беладони);
- адаптогени (гліцисед, екстракт елеутерококу, левзеї, лимонника, сума алкалоїдів беладони);
- транквілізатори (гідазепам, адаптол, діазепам, оксазепам, нітразепам;
- ферментні препарати (при порушеннях ферментативної функції підшлункової залози):
- препарати панкреатину, креон, мезим-форте;
- препарати, що містять панкреатин, холеву кислоту, пепсин, амінокислоти;
- препарати, що містять панкреатин, геміцелюлозу й екстракт жовчі;
Тривалість курсового лікування зазначеними препаратами складає в середньому 2-3 тижні. При схильності до запорів рекомендують препарати, що містять компоненти жовчі. За наявності нестійкого випорожнення застосовують препарати, що не містять компонентів жовчі.
- еубіотики (при виявленні порушень мікробіоценозу кишечника). Замісну терапію проводять біопрепаратами, що є живими представниками нормальної мікрофлори кишечника (біфідобактерії біфідум + кишкова паличка, лактобактерії ацидофільні, біфідобактерії біфідум, ешерихія колі та ін.);
- стимулятори функції кори надниркових залоз (амонію гліциризинат, метиламід етилімідазолдикарбонат, гліцирам);
- імуномодулюючі препарати на вибір (тактивін, лікопід, циклоферон, аміксин);
Показання до застосування: виявлені зміни при імунологічному дослідженні крові й наявність клінічних ознак вторинного імунодефіцитного стану: часті ГРВІ, вірусні та грибкові інфекції, рецидивуюча піодермія, наявність осередків хронічної інфекції, резистентних до адекватної терапії.
Тестування препаратів in vitro із застосуванням хемілюмінесцентного методу дозволяє проводити індивідуальний підбір імунотропних препаратів.
- вітаміни А, Е, групи В (за показаннями);
- сорбенти (ентеросгель).
Зовнішнє лікування
- анілінові барвники (піоктанін, фукорцин);
- пімекролімус 1% крем – селективний інгібітор синтезу та вивільнення медіаторів запалення.
При виразних проявах (гостра та підгостра стадії) – топічні кортикостероїди на гідрофільних основах, що містять бетаметазону валерат, гідрокортизону
17-бутират, мометазону фуроат, цетилпіридинію хлорид.
При ураженні шкіри обличчя – креми, які містять нефторовані кортикостероїди мометазону фуроат, метилпреднізолону ацепонат, гідрокортизону-17-бутират.
Після припинення мокнуття, при вираженій сухості шкіри – препарати на зволожуючій основі, що містять флуоцинолону ацетонід, цетилпіридинію хлорид.
При ускладненні інфекцією (грибковою, бактеріальною, грибково-бактеріальною) – комбіновані кортикостероїдні лікарські засоби, що містять триамцинолону ацетонід, мірамістин, бетаметазону валерат, гараміцин, бетаметазону дипропіонат, клотримазол, гентаміцин; при менш виражених клінічних проявах – комбіновані препарати на синтетичних гідрофільних основах, які мають високу антимікробну активність та містять гідрокортизон, кетоконазол, мірамістин, натаміцин, неоміцин, нітазол, новокаїн, офлоксацин, стрептоцид.
При хронічних проявах захворювання (виразна інфільтрація та ліхеніфікація) – препарати на гідрофобних основах, що містять преднізолон, сечовину, бетаметазону валерат, саліцилову кислоту.
Щоденний догляд за шкірою
- очищення і зволоження;
- ванни (t = 35-360 С) з розчинами крохмалю або житніх висівок, жирними оліями фабричного виготовлення, а для маленьких дітей – «ванни Клеопатри»
(1 склянку молока емульгують зі столовою ложкою олії і виливають у ванну);
- душ (t = 35-360 С) із засобами, що мають м’яку миючу основу (рН = 5,5) і не містять лугу, у наступні 3 хвилини – дермато-косметологічні засоби на жирових основах з вітамінами А і Е (тривало).
Фізіотерапія
- селективна фототерапія;
- ПУВА-терапія (у тяжких випадках з вираженою інфільтрацією та розповсюдженою
ліхеніфікацією);
- для нормалізації функціонального стану ЦНС застосовують:
- електросонтерапію на апаратах «Електросон» різних модифікацій (ЕС-2, ЕС-3, ЕС-4) за очнично-сосцевидною методикою (за відсутності гострозапальних проявів на обличчі);
- транскраніальну електроанальгезію за лобово-потиличною методикою на апаратах ЛЕНАР і Бі-ЛЕНАР, Трансаір-2, МДМ-101, щодня або через день.
Не рекомендують одночасне проведення двох фізіотерапевтичних процедур загального впливу.
У випадках тяжкого перебігу захворювання, при резистентності до інших видів терапії застосовують імуносупресивні засоби (циклоспорин, глюкокортикостероїдні препарати).
Елімінаційні заходи у побуті
- виключення контакту з домашніми тваринами,
- щоденне вологе прибирання житлових приміщень,
- обмеження надлишкової кількості м'яких меблів і килимів,
- використання синтетичного матеріалу як наповнювача подушок,
- усунення надлишкової вологості в житлових приміщеннях та осередків цвілі на стінах,
- виключення контакту шкірних покривів з вовняними, хутряними, синтетичними
тканинами, відмова від використання синтетичних миючих засобів та ін.
Тривалість лікування
Стаціонарно – від 15 до 30 днів (залежно від тяжкості захворювання).
Очікувані результати лікування
Досягнення клінічного видужання або поліпшення стану – зникнення або зменшення інтенсивності свербежу, нормалізація сну, поліпшення загального стану, сплощення елементів, зменшення і/або зникнення інфільтрації та ліхеніфікації.
Санітарно-гігієнічні, реабілітаційні заходи та диспансеризація
При досягненні клінічної ремісії або покращення пацієнти підлягають диспансерному нагляду 1 раз на 6 місяців (частіше навесні та восени). Під час огляду звертається увага на дотримання рекомендацій, наданих при виписці зі стаціонару, регулярність обстеження суміжними спеціалістами (алергологом, терапевтом, гастроентерологом, ендокринологом, психоневрологом); адекватність дієтичного режиму й режиму праці та відпочинку; усунення чинників, що провокують погіршення стану (хронічні осередки інфекції, гострі респіраторно-вірусні інфекції, стреси тощо); психологічну реабілітацію. Уражені ділянки шкіри потребують постійного догляду, що включає індиферентні креми або мазі, при необхідності – кератолітичні засоби, вітаміни групи А і Е, пімекролімус. Рекомендується уникати частого миття у ванні або під душем з милом (слід застосовувати нейтральні або кислі мила), контакту з хімічно активними речовинами (цемент, пральні порошки, пасти, фарби, лаки тощо), синтетичною і вовняною тканиною.
Курортотерапія – морський чи гірський клімат, залежно від індивідуальної реакції на ці чинники у стадії ремісії.
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення

 Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL*
Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL*
 Критерии и сложности диагностики бронхиальной астмы у детей
Критерии и сложности диагностики бронхиальной астмы у детей
 Себорейная экзема (дерматит)
Себорейная экзема (дерматит)
 Аллергический дерматит
Аллергический дерматит