- Головна
- /
- Статті
- /
- Ендокринологія. Цукровий діабет
- /
- Хронический панкреатит в сочетании с сахарным диабетом – как выстоять поджелудочной железе?
Хронический панкреатит в сочетании с сахарным диабетом – как выстоять поджелудочной железе?
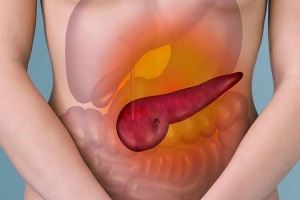
Упоминания о заболеваниях этого органа впервые появились в XVII веке. Наиболее часто встречаемую патологию поджелудочной железы – панкреатит – врачи долгое время считали болезнью смертельной и трудно поддающейся диагностике. В XX веке панкреатит стали довольно успешно лечить, но мир захлестнула эпидемия другого заболевания, связанного с поджелудочной железой, – сахарного диабета. Современным же врачам нередко приходится сталкиваться с такой сложной клинической ситуацией, когда у пациента обнаруживается и сахарный диабет, и хронический панкреатит.
тематический номер: ГАСТРОЭНТЕРОЛОГИЯ, ГЕПАТОЛОГИЯ, КОЛОПРОКТОЛОГИЯ
Особенностям диагностики и лечения хронического панкреатита, сочетающегося с сахарным диабетом, а также о взаимосвязи этих заболеваний посвящена статья доцента кафедры гастроэнтерологии и диетологии Национальной медицинской академии последипломного образования им. П.Л. Шупика Надежды Дмитриевны Опанасюк.
Этиология и патогенез хронического панкреатита
 Одним из наиболее часто встречаемых заболеваний поджелудочной железы является хронический панкреатит (ХП), которым страдают в среднем 6% населения нашей планеты. Этиология данной патологии чрезвычайно разнообразна, но наиболее весомой причиной развития ХП на сегодня считают злоупотребление алкоголем (в 40-80% случаев). Ежедневное употребление более чем 70 г этанола в течение 10 лет с большой долей вероятности может привести к развитию ХП со снижением экзокринной функции и клиническими проявлениями. Также немалую роль в патогенезе этого заболевания играет и другая вредная привычка – курение.
Одним из наиболее часто встречаемых заболеваний поджелудочной железы является хронический панкреатит (ХП), которым страдают в среднем 6% населения нашей планеты. Этиология данной патологии чрезвычайно разнообразна, но наиболее весомой причиной развития ХП на сегодня считают злоупотребление алкоголем (в 40-80% случаев). Ежедневное употребление более чем 70 г этанола в течение 10 лет с большой долей вероятности может привести к развитию ХП со снижением экзокринной функции и клиническими проявлениями. Также немалую роль в патогенезе этого заболевания играет и другая вредная привычка – курение.
Риск развития ХП существенно повышается при наличии у человека заболеваний гепатобилиарной зоны и патологических процессов в области большого дуоденального сосочка. Среди реже встречаемых причин ХП следует выделить наследственные факторы (аутосомно-доминантный и аутосомно-рецессивный типы наследования), травмы, ишемию, инфекции (в том числе вызванные вирусами гепатита В, С, эпидемического паротита и др.), гиперлипидемии, гиперпаратиреоз, сосудистые заболевания, болезни соединительной ткани. Многие лекарственные средства способны повреждать клетки поджелудочной железы с дальнейшим развитием ХП (в 1,4-2% случаев). К панкреатотоксическим препаратам относятся азатиоприн, пентамидин, вальпроевая кислота, 5-аминосалицилаты, фуросемид, метронидазол, тетрациклин, эритромицин, кларитромицин, эстрогены и др. Иногда наблюдается так называемый идиопатический панкреатит (в том числе аутоиммунный).
Связь ХП с сахарным диабетом
Как отмечалось выше, нарушение эндокринной секреции поджелудочной железы, в частности продукции инсулина, приводит к не менее серьезному и широко распространенному заболеванию – сахарному диабету (СД). Есть ли связь между этим заболеванием и ХП? Результаты многочисленных исследований показывают, что такая связь существует. Установлено, что у 20-70% пациентов с СД развивается ХП в связи с несколькими факторами. Во-первых, инсулинопения при инсулинозависимом СД может приводить к уменьшению экзокринной функции поджелудочной железы, то есть к снижению выработки ферментов. Во-вторых, на фоне СД может развиваться диабетическая ангиопатия с поражением артериального сосудистого русла и развитием хронической ишемии поджелудочной железы. Для диабетической ангиопатии свойственно постепенное сужение просвета артерий, часто на фоне их атеросклеротического поражения, особенно у пожилых людей. Кроме того, поражение сосудов при СД характеризуется склонностью к усиленному тромбообразованию, что может сопровождаться острой ишемией поджелудочной железы (по типу атаки острого панкреатита или очагового панкреонекроза). Отмечается и обратная связь.
У 20-30% больных ХП развивается панкреатогенный СД. При ХП страдают не только экзокринная часть поджелудочной железы, но и островки Лангерганса. Развитию нарушений углеводного обмена может способствовать как абсолютная инсулиновая недостаточность, обусловленная воспалением и склеротическими изменениями инкреторного аппарата, так и конституциональная тканевая инсулинорезистентность, являющаяся компонентом метаболического синдрома.
СД при ХП провоцирует ряд сывороточных маркеров воспаления: С-реактивный белок, орозомукоид, интерлейкин-6, сиаловая кислота.
Диагностика ХП
В диагностике ХП немаловажное значение имеет исследование ферментов поджелудочной железы в крови – активности амилазы и ее изоферментов, сывороточного иммунореактивного трипсина, сывороточной липазы и фосфолипазы. Для оценки экзокринной функции железы существуют две группы исследований – зондовые и беззондовые. К первой группе относится определение дебит-часа бикарбонатов и панкреатических ферментов в дуоденальном содержимом. Для более точной диагностики проводят секретин-панкреозиминовый и секретин-церулиновый тесты.
Среди беззондовых методов, позволяющих выявить внешнесекреторную недостаточность поджелудочной железы, используются прямые и опосредованные тесты, позволяющие определять в моче или выдыхаемом воздухе продукты панкреатической ферментной обработки различных субстратов. К опосредованным тестам относятся БТП-тест с N-бензоил-L-тирозил-парааминобензойной кислотой, панкреолауриловый тест и дыхательные пробы. Дыхательные тесты занимают особое место в диагностике гастроэнтерологических заболеваний. 13С-триглицеридовый тест определяет активность интрадуоденальной липазы. С помощью дыхательного теста с 13С-октаеновой кислотой оценивают моторику пищеварительного тракта, с 13С-метацетином и 13С-лейцином – исследуют функциональное состояние печени.
К беззондовым методам оценки экскреторной функции поджелудочной железы также относятся тесты с 14С-триолеином и 3Н-масляной кислотой, которые проводятся для дифференциальной диагностики стеатореи, обусловленной нарушением функции поджелудочной железы и тонкокишечной мальабсорбцией. При данной патологии наиболее распространенным методом исследования является копрограмма (с определением содержания недорасщепленных и невсосавшихся нутриентов в кале). «Золотым стандартом» при неинвазивной диагностике внешнесекреторной недостаточности поджелудочной железы является определение фекальной эластазы-1 иммуноферментным методом.
Поскольку при ХП в патологический процесс вовлекаются не только ацинусы и протоки, но и островки Лангерганса, важна оценка инкреторной функции поджелудочной железы. С этой целью проводят контроль гликемии и глюкозурии, определение гликозилированного гемоглобина, при нормальном уровне гликемии натощак проводится глюкозотолерантный тест. При необходимости с помощью радиоиммунного анализа определяют уровень иммунореактивного инсулина и С-пептида сыворотки крови.
К инструментальным методам диагностики заболеваний поджелудочной железы относят ультразвуковое исследование (УЗИ), компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ), эндоскопическую ретроградную холецистопанкреатографию (ЭРХПГ), эндоскопическую ультрасонографию (ЭУ). УЗИ является наиболее доступным, относительно простым, рентабельным и в то же время высокоэффективным и чувствительным методом диагностики. КТ позволяет определить изменение размеров, конфигурации и плотности поджелудочной железы (чувствительность метода – 74-92%, специфичность – 85-90%). Разработаны программы для построения трехмерных изображений (видна внутренняя структура органа, просвет сосудов, внутриорганные образования). Специфичность и чувствительность МРТ, применяемого при заболеваниях поджелудочной железы, сопоставимы с КТ, но МРТ является более дорогостоящим методом исследования.
ЭРХПГ – инвазивный метод диагностики, дающий детальное рентгенологическое изображение протоковой системы поджелудочной железы с характеристикой патологических изменений. ЭУ выявляет ранние изменения паренхимы и протоков, детализирует патологические образования, в том числе невыявленные при использовании упомянутых исследований (чувствительность метода – 86%, специфичность – 98%).
Лечение ХП на фоне СД
Обязательным принципом терапии таких пациентов является строгое соблюдение диеты с ограничением жиров и углеводов, особенно легкоусвояемых. Коррекция синдрома мальдигестии проводится с помощью ферментных препаратов (панкреатин, Мезим-форте 10 000, Пангрол 20 000). Ферментные препараты назначают с заместительной целью. Одним из наиболее известных лекарственных средств этой группы является Мезим-форте 10 000, одна таблетка которого содержит панкреатина с минимальной активностью липазы 10 000 ЕД, протеазы – 350 ЕД, амилазы – 7 500 ЕД. Оболочка таблеток защищает чувствительные к желудочному соку ферменты и растворяется только в щелочной среде тонкого кишечника, где и освобождает входящие в состав препарата панкреатические ферменты – амилазу, липазу и протеазы, облегчающие переваривание углеводов, жиров и белков, что способствует их более полному всасыванию в тонком кишечнике. Трипсин, кроме того, уменьшает стимулированную секрецию поджелудочной железы и обусловливает обезболивающее действие панкреатина. Продолжительность лечения может варьировать от нескольких дней (при нарушении процесса пищеварения вследствие погрешностей в диете) до нескольких месяцев и даже лет (при необходимости постоянной заместительной терапии).
Мезим-форте 10 000 обладает высоким профилем безопасности, поэтому его могут использовать даже беременные и кормящие женщины. Пангрол 20 000 также содержит панкреатин, но с большей активностью ферментов: липазы – 20 000 ЕД, протеазы – 900 ЕД, амилазы – 12 000 ЕД. Пангрол 20 000 применяется при более выраженном болевом синдроме и мальдигестии.
Очень часто ХП в связи с явлением мальдигестии сопровождается метеоризмом. На украинском фармацевтическом рынке представлено только одно лекарственное средство, позволяющее эффективно бороться с этой проблемой, – Эспумизан. Препарат устраняет избыточное газообразование, облегчает самочувствие пациента при вздутии живота и коликах. Действующее вещество Эспумизана – симетикон – снижая поверхностное натяжение на границе раздела фаз, затрудняет образование и способствует разрушению газовых пузырьков в питательной взвеси и слизи желудочно-кишечного тракта (ЖКТ). Высвобождаемые при этом газы могут поглощаться стенками кишечника или выводиться из организма благодаря перистальтике. Вследствие физиологической и химической инертности Эспумизан в организме не всасывается и после прохождения через ЖКТ выводится в неизмененном виде. Безопасность препарата подтверждается тем фактом, что его можно назначать детям с первых дней жизни и беременным.
Обязательным условием рациональной терапии ХП и СД является регулярный контроль уровня глюкозы в крови и его коррекция. С этой целью применяются различные пероральные сахароснижающие средства (препараты сульфонилмочевины – Манинил, бигуаниды – Сиофор, комбинированные средства – Глибомет и др.), а также инсулин. Для коррекции метаболических нарушений рекомендовано использование витаминных препаратов (Витирон, Нейрорубин и др.).
В комплексное лечение пациентов с ХП и СД входят также и гепатопротекторы. Особое внимание заслуживает препарат Берлитион (действующее вещество – α-липоевая кислота), который также способствует профилактике и лечению диабетических полинейропатий, повышению чувствительности инсулиновых рецепторов, а также коррекции стеатогепатита, нередко развивающегося при СД. Механизм действия Берлитиона заключается в стимуляции антитоксической функции печени, связывании свободных радикалов, повышении резистентности гепатоцитов. Возможно назначение и другого гепатопротектора – Симепара, в состав которого входит силимарин (70 мг), витамины группы В (В1 – 4 мг, В2 – 4 мг, В6 – 4 мг, В12 – 1,2 мг), кальция пантотенат (8 мг), никотинамид (12 мг). Гепатопротекторные свойства силимарина обусловлены снижением перекисного окисления липидов мембран гепатоцитов, регенерацией этих клеток, уменьшением всасывания холестерина в кишечнике. Жировой гепатоз, стеатогепатит при СД являются показанием для назначения Эссенциале Н.
Таким образом, сочетание ХП с СД является серьезной медико-социальной проблемой. Это заболевание, имеющее большое разнообразие этиологических факторов и сложный патогенез, требует разностороннего обследования больных и комплексного подхода к их лечению с применением ферментных препаратов, сахароснижающих средств, поливитаминов, гепатопротекторов и других лекарств.
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення

 Заболевания поджелудочной железы у детей: панкреатит или панкреатопатия?
Заболевания поджелудочной железы у детей: панкреатит или панкреатопатия?
 Место антигомотоксических препаратов в комплексном лечении хронических воспалительных заболеваний поджелудочной железы
Место антигомотоксических препаратов в комплексном лечении хронических воспалительных заболеваний поджелудочной железы
 Будни Киевского городского центра печени и поджелудочной железы
Будни Киевского городского центра печени и поджелудочной железы
 Заболевания поджелудочной железы
Заболевания поджелудочной железы