- Головна
- /
- Статті
- /
- Ендокринологія. Цукровий діабет
- /
- Діабетична ретинопатія
Діабетична ретинопатія
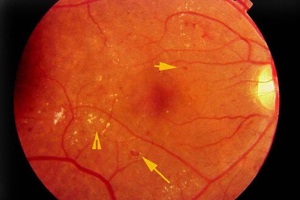
Діабетична ретинопатія (ДР) – мікроангіопатія судин сітківки ока при цукровому діабеті, що призводить до зниження зору, а в термінальній стадії – до повної втрати зору. Часто спостерігається у дітей підліткового віку.
МКХ-10: Е10.3, Е11.3
Общая информация
Провідним фактором патогенезу є спадкова схильність, яка на тлі гіперглікемії призводить до ураження сітківки. Гіперглікемія сприяє підвищенню рівня соматотропіну, що в умовах недостатності інсуліну змінює синтез гепатоцитами білків, які зумовлюють диспротеїнемію. Підвищені рівні фібриногену та a2-глобуліну посилюють агрегацію еритроцитів. Гіперглікемія гальмує продукцію простацикліну ендотеліальними клітинами, а підвищення рівня фактора Віллєбранда та зниження рівня простацикліну, в свою чергу, посилюють агрегацію тромбоцитів. Посилення агрегації еритроцитів і тромбоцитів погіршує гемодинаміку в системі мікроциркуляції, що призводить до розвитку гіпоксії та ішемії сітківки.
Клиническая картина
Проявами ДР є:
- Мікроаневризми – мішкоподібні випинання стінки капілярів розміром 20-200 мкм.
- Інтраретинальні геморагії у вигляді плям. Збільшення мікроаневризм передбачає прогресування проліферативної форми ДР.
- Інтраретинальні мікросудинні аномалії – дрібні, повнокровні, звивисті судини всередині сітківки. Інтраренальна неоваскуляризація свідчить про швидкий початок проліферативного процесу.
- М’які, нечітко окреслені ексудати білого кольору виникають унаслідок оклюзії капілярних секторів дрібних ретинальних судин, що призводить до гострого порушення кровообігу. Тверді ексудативні вогнища – результат просочування плазми, ліпопротеїнів крізь стінки змінених капілярів.
- Ретинальні венулярні аномалії, подвоєння венул є індикаторами тяжкої гіпоксії сітківки й виявляються при проліферуючій стадії ДР.
Диагностика
Таблиця 1. Стадії та критерії діагностики ДН
Діагностика
- Обов’язкова:
- зовнішній огляд очного яблука, дослідження гостроти зору й полів зору один раз на шість місяців;
- визначення рівня внутрішньоочного тиску один раз на 12 місяців у пацієнтів зі стажем ЦД 10 і більше років;
- біомікроскопія кришталика і скловидного тіла за допомогою щілинної лампи;
- пряма або зворотня офтальмоскопія із широкою зіницею один раз на 12 місяців, при виявленні ускладнень – кожні 3-6 місяців.
- Додаткова:
- фотографування судин очного дна за допомогою фундус-камери;
- флуоресцентна ангіографія;
- електрофізіологічні методи дослідження для визначення функціонального стану зорового нерва та сітківки;
- УЗД за наявності значних помутнінь у скловидному тілі та кришталику. При раптовому зниженні гостроти зору або появі яких-небудь інших скарг на зір обстеження окулістом повинно проводитися негайно.
Лечение
Повинно здійснюватися спільно ендокринологом і окулістом.
- Компенсація вуглеводного обміну (НвАІс < 7,0-7,5%). Між ступенем компенсації глікемії і розвитком ДР існує чітка залежність.
- Використання в лікувальних і профілактичних цілях ангіопротекторів визнано малоефективним, особливо на тлі незадовільної компенсації вуглеводного обміну.
- Найефективнішим для лікування ДР і профілактики сліпоти в даний час є лазерна фотокоагуляція.
Використовують 3 основні методи лазерної фотокоагуляції: фокальна лазерна фотокоагуляція, бар’єрна лазерна фотокоагуляція, панретинальна лазерна фотокоагуляція.
Терміновість проведення лазерної фотокоагуляції залежить від форми і стадії патології (визначає офтальмолог):
- набряк макули або макулопатія:
- при гострій формі – терміново;
- при хронічній формі – протягом декількох тижнів;
- проліферативна ДР:
- при центральній формі (новостворені судини на диску зорового нерва) – терміново;
- при периферичній формі (новостворені судини в інших місцях сітківки) – не відкладаючи, протягом 1-2 тижнів;
- передпроліферативна ДР:
- за наявності додаткових факторів ризику – не відкладаючи, протягом декількох тижнів;
- за відсутності факторів ризику – протягом 2-3 місяців.
Лікування ДР повинно здійснюватись у трьох напрямках: консервативне, лазерне та хірургічне.
Консервативне лікування:
а) дотримання дієтотерапії;
б) адекватна цуркознижувальна терапія;
в) корекція артеріального тиску до цільових значень 130/80 мм рт. ст.;
г) корекція гіперліпідемії;
д) корекція гемодинаміки сітківки (антиагрегатні препарати, ангіопротектори, антипротеолітичні препарати).Лазерна коагуляція:
а) фокальна лазерна фотокоагуляція (нанесення коагулянтів у місцях просочування флуоресцеїну при проведенні флуоресцентної ангіографії);
б) бар’єрна лазерна коагуляція (нанесення дрібних коагулянтів парамакулярно, в декілька рядів, при непроліферативній ДР із набряком макулярної області);
в) панретинальна лазерна фотокоагуляція (нанесення коагулянтів по всій площі сітківки, обминаючи макулярну зону, використовують при проліферативній ДР).
Протипоказання до лазерної коагуляції: катаракта, більмо рогівки, гемофтальм, фіброз скловидного тіла, відшарування сітківки, виражений фіброз, ригідна зіниця.
3. Хірургічне лікування:
а) кріокоагуляція (транскон’юнктивальна, транссклеральна);б) вітректомія.
Критерії ефективності лікування
Стабілізація прогресування ретинопатії.
Профілактика
Первинна профілактика ДР спрямована на попередження розвитку патології очного дна, яка базується на ідеальній компенсації ЦД. Вторинна профілактика спрямована на лікування хворих з не- та препроліферативною стадіями ДР, для попередження розвитку проліферації новоутворених судин сітківки.
Юридические аспекты
План обстеження та лікування хворої дитини необхідно обговорити та узгодити з батьками, або, за їх відсутності, з легальними опікунами дитини у письмовому вигляді. Пацієнта інформують про мету відповідних лікувальних заходів, можливі ускладнення, необхідність виконання всієї програми лікування, наслідки невиконання програми лікування, зокрема зниження якості зору, сліпоти.
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення

 Болезни глаз: катаракта или взгляд сквозь водопад
Болезни глаз: катаракта или взгляд сквозь водопад
 Вторичная катаракта
Вторичная катаракта
 Глюкокортикостероиды в лечении бронхиальной астмы
Глюкокортикостероиды в лечении бронхиальной астмы
 Катаракта старческая, травматическая, диабетическая, врожденная
Катаракта старческая, травматическая, диабетическая, врожденная