- Головна
- /
- Статті
- /
- Пульмонологія, фтизіатрія
- /
- Дыхание, несущее жизнь
Дыхание, несущее жизнь

Дети — будущее украинской нации. Это привычное для слуха словосочетание наполняется тревожным смыслом, когда анализируешь соотношение между рождаемостью и смертностью. Последний показатель пока, к сожалению, перевешивает. Высокой остается
Дети — будущее украинской нации. Это привычное для слуха словосочетание наполняется тревожным смыслом, когда анализируешь соотношение между рождаемостью и смертностью. Последний показатель пока, к сожалению, перевешивает. Высокой остается летальность среди детского населения, статистика свидетельствует, что наиболее опасным периодом для жизни малышей являются первые недели, а нередко первые дни и даже часы жизни.
Реальная угроза подстерегает младенца с момента рождения: переход на самостоятельное дыхание оказывается серьезным испытанием для организма новорожденного, особенно недоношенного. Его дыхательная система недостаточно развита. На сегодняшний день одной из актуальных проблем неонатологии является респираторный дистресс-синдром (РДС), занимая одно из ведущих мест в структуре перинатальной смертности. Однако благодаря внедрению в лечебную тактику современных эффективных технологий реанимации новорожденных и лекарственных препаратов в последнее время появились признаки улучшения ситуации.
По этому актуальному вопросу мы попросили высказать свое мнение руководителей отделов здравоохранения госадминистраций и ведущих специалистов практической медицины из разных регионов Украины.
 Елена Григорьевна Сулима, президент Ассоциации неонатологов Украины, доктор медицинских наук, профессор кафедры неонатологии КМАПО им. П. Л. Шупика рассказывала о проблеме дыхательной недостаточности, как об одной из основных причин неонатальной смертности в нашей стране, о том, какие результаты активного внедрения новых эффективных технологий реанимации новорожденных, особенно глубоконедоношенных детей.
Елена Григорьевна Сулима, президент Ассоциации неонатологов Украины, доктор медицинских наук, профессор кафедры неонатологии КМАПО им. П. Л. Шупика рассказывала о проблеме дыхательной недостаточности, как об одной из основных причин неонатальной смертности в нашей стране, о том, какие результаты активного внедрения новых эффективных технологий реанимации новорожденных, особенно глубоконедоношенных детей.
— Респираторный дистресс-синдром (РДС) — это острое легочное заболевание, которое чаще всего возникает у недоношенных новорожденных, оно обусловлено структурной незрелостью легких и дефицитом поверхностно-активного фактора (сурфактанта). В структуре неонатальной смертности в нашей стране РДС в течение ряда лет занимает значительный удельный вес. Есть такое выражение, что ребенок рождается с железным сердцем и больными легкими, то есть кровообращение у него достаточно устойчиво, чего нельзя сказать о дыхательной системе, работающей крайне напряженно. Частота развития РДС зависит от степени недонашивания и составляет в среднем 80% у детей, родившихся при сроке гестации менее 28 недель, 25% — при сроке до 34 недель. При рациональном выхаживании таких детей летальность снижается до 10%.
Несмотря на высокую частоту возникновения РДС у недоношенных новорожденных, в последние годы наметилась положительная тенденция к благополучному исходу. Свидетельство тому — такой факт: с1992 по 2001 год синдром дыхательных расстройств занимал первое место в структуре смертности новорожденных, лишь с 2002 года отошел на второе место, уступив врожденным аномалиям развития. Это стало возможным благодаря внедрению программы первичной реанимации новорожденных «Первичная реанимация новорожденных на 2003-2004 гг.». Кроме того, было подготовлено более 11 тысяч специалистов для оказания квалифицированной реанимационной помощи таким детям, родильные дома и региональные перинатальные центры обеспечиваются современным оборудованием, в частности аппаратами искусственной вентиляции легких (ИВЛ). Большое значение в снижении смертности недоношенных новорожденных от РДС сыграло использование в лечебной практике препаратов экзогенного сурфактанта, которые впервые начали применять в зарубежных медицинских центрах. С 1980 года врач Фудживара (Fujiwara) с коллегами предложили использовать для этиотропной терапии РДС препараты сурфактанта, вводимые в легкие ребенка. С тех пор использование экзогенных сурфактантов показывает хорошие результаты и применяется в качестве стандарта постнатальной профилактики и лечения РДС.
В Украине, в частности в Киеве, мы используем экзогенные сурфактанты с 1995 года, когда Киевская городская госадминистрация закупила более 300 флаконов природного сурфактанта Альвеофакт® компании «Берингер Ингельхайм» (Германия). Применение этого препарата в комплексе с первичной реанимацией новорожденных в родильном зале позволило снизить перинатальную смертность, в первую очередь за счет снижения смертности от синдрома дыхательных расстройств и связанных с ним состояний с 1,76 в 1996 году до 0,33 на 1000 новорожденных в 2003 году.
Введение препаратов экзогенного сурфактанта в легкие новорожденного — сложная процедура, требующая от врача специальных знаний и навыков. Поэтому следует отметить роль компании «Берингер Ингельхайм», которая проводит целенаправленную политику повышения квалификации наших врачей. Совместно с Министерством здравоохранения Украины компания организовала обучающие семинары с участием зарубежных экспертов (Германия, Россия, Чехия) по интенсивной терапии новорожденных для врачей-неонатологов, реаниматологов и акушеров по вопросам ИВЛ, профилактике и лечению РДС у недоношенных новорожденных с помощью экзогенного сурфактанта Альвеофакт. При содействии Национального фонда защиты матерей и детей «Украина детям» компания передала в 2000 году родовспомогательным учреждениям Украины более 400 флаконов Альвеофакта в виде гуманитарной помощи.
Остается еще немало задач, решение которых позволит значительно улучшить респираторную поддержку новорожденным, но первые шаги в этом направлении, и небезуспешные, уже сделаны.
 О методах совершенствования интенсивной медицинской перинатальной помощи новорожденным с респираторным дистрессом, о регионализации ее, о важности профилактических мероприятий в предотвращении этой патологии рассказала главный неонатолог Министерства здравоохранения, заведующая кафедрой неонатологии КМАПО им. П. Л. Шупика, доктор медицинских наук, профессор Елизавета Евгеньевна Шунько.
О методах совершенствования интенсивной медицинской перинатальной помощи новорожденным с респираторным дистрессом, о регионализации ее, о важности профилактических мероприятий в предотвращении этой патологии рассказала главный неонатолог Министерства здравоохранения, заведующая кафедрой неонатологии КМАПО им. П. Л. Шупика, доктор медицинских наук, профессор Елизавета Евгеньевна Шунько.
— Период новорожденности — уникальный в жизни ребенка: происходит переход из одной среды обитания в другую, что требует от маленького организма большого напряжения компенсаторно-приспособительных реакций. Для эффективной адаптации родившегося ребенка первоочередное значение имеет физиологическое становление дыхания. Существует немало факторов, которые могут помешать нормальной деятельности респираторной системы дыхания новорожденного, в результате чего развивается такое патологическое состояние, как респираторный дистресс (РД). Большое значение в его возникновении имеет воздействие патологических факторов на организм беременной женщины. К ним можно отнести вирусные инфекции, которые точкой своего приложения в организме плода избирают ЦНС, ткань легких, альвеоциты 2 типа, которые являются сурфактантпродуцирующими клетками. Сказываются на здоровье ребенка и перенесенные беременной инфекци, передающиеся половым путем, наличие экстрагенитальной патологии, например тяжелой формы сахарного диабета. Дыхательная недостаточность у новорожденного может быть обусловлена и внутриутробной гипоксией, тяжелой асфиксией в родах, врожденной пневмонией. Поэтому, рассматривая проблему респираторного дистресса у новорожденных, источник формирования ее надо искать на разных этапах онтогенеза и, следовательно, оптимизировать условия, в которых пребывает будущая мама.
Респираторный дистресс имеет большой удельный вес среди причин неонатальной смертности, но за последние годы благодаря оказанию интенсивной помощи таким новорожденным удалось снизить его статистические показатели.
РД — проблема, которая требует комплексного подхода, поэтому можно выделить такие этапы ее решения: планирование семьи, улучшение репродуктивного здоровья матери, максимальное устранение воздействия патологических факторов на организм беременной и плода. Эти мероприятия очень важны для рождения здорового ребенка и профилактики невынашивания, развития различных патологических состояний, в том числе дыхательных расстройств у новорожденных.
Детям с респираторным дистрессом необходимо проводить респираторную поддержку. Выделяют такие ее виды: кислородная палатка, дыхание под постоянным положительным давлением через носовые канюли, ИВЛ с обязательным мониторингом кислотно-основного состояния, биохимических показателей крови, артериального давления и других показателей.
В комплексе мероприятий интенсивной помощи новорожденным детям с респираторным дистрессом в последнее время активно применяют заместительную терапию препаратами экзогенного сурфактанта. Такое лечение патогенетически обосновано у недоношенных детей, особенно с гестационным возрастом менее 32 недель, у которых имеются морфофункциональная незрелость легких и сурфактантная недостаточность. Использование этих препаратов показано у новорожденных с врожденной пневмонией, мекониальной аспирацией и по клиническим показаниям у детей, перенесших острую перинатальную асфиксию. Перспективным методом, который требует еще изучения и апробации, на наш взгляд, является использование оксида азота. В западных странах уже имеется определенный опыт применения этого легочного вазодилататора при лечении легочной гипертензии у новорожденных.
Сегодня весь мир идет по пути регионализации перинатальной помощи. Такая организационная структура повышает эффективность медицинской помощи беременным женщинам и новорожденным и подразделяется на три уровня:
I уровень — акушерско-гинекологические отделения центральных районных больниц, куда госпитализируют беременных с низким уровнем перинатального риска, у которых прогнозируются преимущественно физиологические роды с минимальным риском рождения ребенка с перинатальной патологией. В этих условиях возможно оказание первичной неонатальной помощи новорожденным, выявление состояния риска, проведение ранней диагностики заболеваний и при необходимости переведения в региональный неонатологический центр.
II уровень — городские родильные дома, куда поступают беременные из групп риска, с вероятностью рождения недоношенного ребенка, а также ребенка с перинатальной патологией. Этот уровень учреждений предполагает наличие современной аппаратуры для проведения реанимации новорожденных и оказания им дальнейшей помощи;
III уровень — областные центры охраны здоровья матерей и детей, перинатальные центры, куда госпитализируют беременных с высоким риском. Эти медицинские учреждения требуют обеспечения кадрами высокой квалификации, лабораториями и современной аппаратурой.
Решение такой серьезной проблемы, как респираторный дистресс у новорожденных, особенно у недоношенных детей, должно проводиться в тесном сотрудничестве акушеров-гинекологов и неонатологов для возможной профилактики заболевания, а при необходимости и его эффективного лечения.
 О положительном опыте внедрения такого подхода на протяжении многих лет, о целевой программе, которая осуществляется в Харькове по закупкам и использованию экзогенного сурфактанта, рассказывает заместитель начальника Управления охраны здоровья Харьковского городского совета Юрий Владимирович Сороколат.
О положительном опыте внедрения такого подхода на протяжении многих лет, о целевой программе, которая осуществляется в Харькове по закупкам и использованию экзогенного сурфактанта, рассказывает заместитель начальника Управления охраны здоровья Харьковского городского совета Юрий Владимирович Сороколат.
— Одной из проблем, требующих безотлагательного внедрения новых медицинских технологий, является интенсивная терапия и реабилитация недоношенных и маловесных детей с перинатальной патологией. В последние годы в Украине, в частности в Харьковском регионе, увеличилось количество преждевременных родов. Так, в 2003 году в Харьковской области родилось 193 ребенка с массой тела менее 1500 г, это в 1,5 раза больше, чем в 2002 году. Особенные трудности вызывает выхаживание новорожденных детей с очень низкой массой тела при рождении (ОНМТ) — менее 1500 г. Именно они формируют основную статистическую группу в структуре летальности и инвалидности.
Открытие в нашем городе специализированного медицинского учреждения — перинатального центра — дало возможность сконцентрировать финансовые средства для приобретения высокоэффективного оборудования для диагностики и лечения самых маленьких пациентов, объединить усилия ведущих специалистов в этой области. Успешной деятельности этого центра способствовала реализация целевой программы по закупке препаратов экзогенного сурфактанта. Это лекарственное средство у нас впервые было использовано восемь лет назад, когда 16 доз Альвеофакта прошли клиническую апробацию на кафедре неонатологии Харьковской медицинской академии последипломного образования и показали высокую эффективность. В течение нескольких последующих лет в связи с финансовыми затруднениями эта программа фактически не выполнялась. И только в 2000 году появилась возможность сделать первые целевые закупки этого лекарства, на первое полугодие этого года приобретено 45 доз Альвеофакта, зарезервированы средства и на закупку 55 доз препарата во втором полугодии.
 О месте регионального перинатального центра в системе здравоохранения и о преимуществах такого специализированного учреждения в системе оказания интенсивной помощи новорожденным детям, в частности с дыхательной недостаточностью, рассказывает главный врач Харьковского городского неонатологического центра Светлана Михайловна Коровай.
О месте регионального перинатального центра в системе здравоохранения и о преимуществах такого специализированного учреждения в системе оказания интенсивной помощи новорожденным детям, в частности с дыхательной недостаточностью, рассказывает главный врач Харьковского городского неонатологического центра Светлана Михайловна Коровай.
— В связи со сложившейся в 1994-1995 годах тяжелой ситуацией в нашем городе в отношении младенческой смертности, показатель которой на то время достигал тревожных цифр — 22,6 на 1000 новорожденных, было принято решение создать на базе родильного дома № 4 и городской неонатологической больницы № 6 перинатальный центр, в котором на высоком профессиональном уровне стало возможным оказание интенсивно-реанимационной помощи новорожденным с различной патологией. Так, в 1999 году был организован Харьковский региональный перинатальный центр с консультативной поликлиникой, предназначенной для оказания помощи беременным, роженицам, родильницам и новорожденным. Городской родильный дом, который входит в состав центра, самый крупный в Харькове, в нем принимают около трех тысяч родов в год.
Все женщины с невынашиванием беременности и преждевременными родами концентрируются в нашем центре, поэтому у нас имеется большой опыт по ведению таких пациенток. Если раньше новорожденные дети с весом около 1 кг были обречены, то с созданием перинатального центра выживаемость таких детей значительно возросла. Особенно это стало возможно при использовании современных аппаратов ИВЛ в комплексе с препаратами экзогенного сурфактанта. Поскольку транспортировка новорожденных из других родильных домов значительно ухудшает и без того тяжелое состояние ребенка, наиболее рациональным является введение препарата в родильном зале.
В нашем центре действует четкая, проверенная практикой система спасения маловесных детей с РДС, которая базируется на трех составляющих: прекрасно подготовленный персонал, современная дыхательная аппаратура и препараты экзогенного сурфактанта, каждая из которых имеет огромное значение в спасении жизни и здоровья детей.
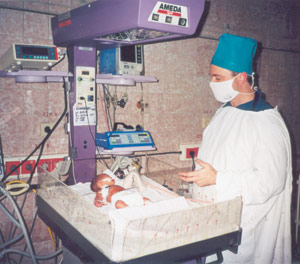 От знаний и умений неонатолога зависят жизни маленьких пациентов, которые только родившись, вынуждены вести борьбу за свое существование. Каждый день под руководством Евгения Сергеевича Яценко, заведующего отделением интенсивной терапии и реанимации, в Харьковском перинатальном центре выхаживают новорожденных, родившихся с какой-либо патологией. Наш разговор шел о преимуществах оказания эффективной респираторной поддержки детям с дыхательной недостаточностью (ДН) в перинатальном центре.
От знаний и умений неонатолога зависят жизни маленьких пациентов, которые только родившись, вынуждены вести борьбу за свое существование. Каждый день под руководством Евгения Сергеевича Яценко, заведующего отделением интенсивной терапии и реанимации, в Харьковском перинатальном центре выхаживают новорожденных, родившихся с какой-либо патологией. Наш разговор шел о преимуществах оказания эффективной респираторной поддержки детям с дыхательной недостаточностью (ДН) в перинатальном центре.
— При выхаживании недоношенных детей с очень низкой массой тела (ОНМТ) врачи сталкиваются чаще всего с высоким риском развития внутрижелудочковых кровоизлияний и дефицитом сурфактанта, который приводит к развитию РДС. Мы дышим рефлекторно, даже не замечая этого. А для недоношенного ребенка — это вопрос жизни, для каждого вдоха ему приходится применять значительные усилия, так как его легкие незрелые и несовершенные. В конце концов, это приводит к тому, что истощаются минимальные ресурсы маленького организма, наступает кислородное голодание, в свою очередь, усиливая легочную гипертензию, в результате чего снижается синтез сурфактанта, то есть возникает замкнутый порочный круг.
Для ускорения созревания системы синтеза сурфактанта при необходимости проводят пренатальную профилактику РДС короткими (2-3-дневными) курсами гормонотерапии. Если такая терапия не проводилась или была проведена неполностью, а также если беременность была осложнена какими-то факторами (например, отслойка плаценты, короткая пуповина), ведущими к тяжелому кислородному голоданию плода, или присутствовала другая патология, в таких случаях новорожденным необходимо проводить ИВЛ и вводить экзогенный сурфактант. Однако даже при использовании современных дыхательных аппаратов, но при отсутствии заместительной терапии сурфактантами, очень трудно выхаживать таких детей, поскольку само по себе механическое дыхание зачастую травмирует легкие, делая в нем микронадрывы, тем самым усложняя состояние больного. Если легкое незрелое, то из-за кислородного голодания и недостаточного венозного оттока нарушается и мозговой кровоток. Такие дети, если нам удается их спасти, устранив ДН, впоследствии нередко становятся инвалидами в связи с кровоизлиянием в мозг.
Благодаря реализации в Харькове целевых программ по закупке препаратов экзогенного сурфактанта, мы в последние полтора года имеем возможность применять в качестве респираторной поддержки недоношенным с РДС природный сурфактант Альвеофакт. Показаниями для его введения являются, кроме РДС, мекониальная аспирация, спинальная травма, которая ведет к возникновению спинального шока и далее к перераспределению кровообращения, так называемому шоковому легкому — РДС взрослого типа. При введении препарата необходимо соблюдать ряд условий: комфортность новорожденного (адекватные тепловой, дыхательный режимы, стабильность его витальных функций — сердцебиение, кровообращение).
Мы проанализировали эффективность проведения ИВЛ недоношенным детям как в условиях перинатального центра, так и родильного дома. В 2003 году в ОРИТ перинатального центра из роддома поступил 71 новорожденный с массой тела менее 2 кг, что составляло 38,7%, из них на ИВЛ находился 51 ребенок (20%), умерли — 11 детей (15,5%). Из других родильных домов Харькова и области поступило 49 детей (22%), на ИВЛ находились 32 (34%), умерли — 11 (22%). Как видно из приведенного анализа, количество умерших детей из районов города и области превышает аналогичный показатель в перинатальном центре. Это объясняется запоздалым началом реанимационных мероприятий: несвоевременным проведением искусственной вентиляции легких и зачастую отсутствием в родильных домах препаратов экзогенного сурфактанта. Поэтому мы добиваемся того, чтобы родильные дома города и области переводили новорожденных в наш центр в первые сутки жизни, а еще лучше, чтобы они появлялись на свет у нас.
 Среди методов терапии, которые используются для лечения дыхательной патологии у новорожденных, наряду с современными методами ИВЛ, все чаще используются препараты экзогенного сурфактанта. Заведующей кафедрой неонатологии Харьковской медицинской академии последипломного образования, доктору медицинских наук, профессору Татьяне Михайловне Клименко удалось проанализировать многолетний опыт применения экзогенного сурфактанта на базе городского клинического роддома.
Среди методов терапии, которые используются для лечения дыхательной патологии у новорожденных, наряду с современными методами ИВЛ, все чаще используются препараты экзогенного сурфактанта. Заведующей кафедрой неонатологии Харьковской медицинской академии последипломного образования, доктору медицинских наук, профессору Татьяне Михайловне Клименко удалось проанализировать многолетний опыт применения экзогенного сурфактанта на базе городского клинического роддома.
— Мы изучали эффективность экзогенного сурфактанта препарата Альвеофакт (компания «Берингер Ингельхайм») в комплексной терапии у недоношенных новорожденных с тяжелым респираторным дистресс-синдромом с 1996 по 2003 год. Целью данного исследования было изучение эффективности лечения патологии легких у новорожденных натуральным сурфактантом Альвеофакт на основе динамики клиники, параметров ИВЛ, рентгенологических данных, показателей кислотно-основного состояния (КОС), смертности. Было обследовано 70 недоношенных новорожденных со сроком гестации 28-32 недели, которые родились в городском клиническом роддоме и поступили в отделение интенсивной терапии новорожденных этого медицинского учреждения. 65 детей (92,8%) были переведены в отделение интенсивной терапии в первые сутки жизни, состояние их определялось как чрезвычайно тяжелое. У всех новорожденных ведущим в клинике был синдром тяжелой дыхательной недостаточности. Верификацию диагноза проводили на основании совокупности клинических и рентгенологических данных. На момент введения сурфактанта дети имели такие диагнозы: СДР 1 типа — 55 детей (78,6%), объединенная гипоксия с пневмопатией — 15 (21,4%).
Для установления непосредственного эффекта эндотрахеального введения экзогенного сурфактанта Альвеофакт показатели КОС оценивали перед введением препарата и через 30 минут-1 час после введения, в дальнейшем — 2-3 раза в сутки после изменения параметров ИВЛ. Рентгенологическое исследование легких проводили до введения сурфактанта и в дальнейшем при необходимости, учитывая клиническое состояние детей. В связи с тем, что большинство новорожденных с патологией легких гибнут в течение раннего неонатального периода, а от осложнений — в течение первого месяца жизни, и предварительный диагноз бронхолегочной дисплазии регистрируется на второй неделе жизни, основные результаты лечения оценивали на 7, 14, 28-й день. Сравнение проводили с группой недоношенных больных (45 детей) с аналогичной патологией и сроком гестации, которые не получали лечение сурфактантом.
Какие же были получены результаты исследований? Эффект введенного экзогенного сурфактанта, прежде всего, проявлялся в изменении параметров вентиляции. У детей, которым вводили препарат, отмечалось снижение концентрации кислорода в крови на 30% через 4-6 часов, а у новорожденных, которые не получали экзогенный сурфактант, — на 4-6-е сутки. Одновременно определялось более значимое и быстрое снижение давления в дыхательных путях, уменьшение частоты дыхания в среднем на 16 дыханий в минуту за счет увеличения времени вдоха после введения Альвеофакта.
Мы провели анализ гемодинамических эффектов экзогенного сурфактанта. Сразу после введения препарата у больных отмечались увеличение частоты сердечных сокращений, минутного объема обоих желудочков сердца и повышение системного артериального давления, что свидетельствует о снижении легочного сосудистого сопротивления, уменьшении постнагрузки правого желудочка.
При использовании натурального сурфактанта в комплексной терапии новорожденных с тяжелым респираторным дистресс-синдромом была зарегистрирована низкая частота возникновения пневмотораксов — у 2 детей (2,8%) и ВЖК III-IV степени — лишь у 6 (8,6%). Смертельных случаев среди больных с СДР 1 типа не было, однако у 6 детей (8,6%) развилась бронхолегочная дисплазия.
При анализе динамики кратности применения сурфактанта обращает на себя внимание, что большинству детей — 64 (91%), кроме недоношенных с экстремально низкой массой тела, для снижения параметров ИВЛ и улучшения клинико-рентгенологической картины достаточно было одно- или двухразового введения препарата, что, несомненно, экономически выгодно.
 Заместитель начальника Управления охраны здоровья Запорожской областной государственной администрации по оказанию медицинской помощи матерям и детям, доктор медицинских наук, профессор Галина Ивановна Резниченко рассказала о работе, которая проводится в Запорожской области по снижению смертности новорожденных от синдрома дыхательной недостаточности.
Заместитель начальника Управления охраны здоровья Запорожской областной государственной администрации по оказанию медицинской помощи матерям и детям, доктор медицинских наук, профессор Галина Ивановна Резниченко рассказала о работе, которая проводится в Запорожской области по снижению смертности новорожденных от синдрома дыхательной недостаточности.
— Одной из сложных проблем в Запорожской области на сегодня остается достаточно высокий уровень неонатальной смертности, большой удельный вес среди которой занимают патологические состояния перинатального периода, а именно синдром дыхательных расстройств (СДР).
Причинами такого удручающего состояния являются, прежде всего, весьма неблагоприятные экологические и социально-экономические условия, высокая техногенная нагрузка на население со стороны крупных промышленных предприятий металлургической, машиностроительной, химической промышленности. Это обусловливает мутагенное и эмбриотропное действие на плод, влияет на уровень невынашивания беременности, преждевременных родов, а вследствие этого и развитие СДР у новорожденных.
Учитывая такую неблагоприятную ситуацию в области, Запорожской областной государственной администрацией 2003 год был провозглашен годом поддержки материнства и детства. Это позволило при ограниченном финансировании направить усилия и средства органов государственной власти, коммерческих и благотворительных организаций на решение ряда наиболее острых проблем относительно охраны здоровья детей и матерей, их социальной защиты и улучшения показателей здоровья.
Отрадно отметить, что в последние годы программы охраны детства и материнства получили реальное финансирование, появилась возможность начать реконструкцию областной детской больницы, улучшить обеспечение акушерской и педиатрической служб диагностической и реанимационной аппаратурой для оказания неотложной помощи новорожденным детям, усовершенствовать качество пренатальной диагностики и медико-генетического консультирования.
Особое внимание было уделено и подготовке врачей-специалистов. Так, в 2003 году главным неонатологом МОЗ Украины были проведены 6 циклов повышения квалификации для акушеров-гинекологов, неонатологов, педиатров по первичной реанимации новорожденных.
Профилактика СДР осуществляется в двух направлениях: антенатальная профилактика включает применение селективного стимулятора выработки сурфактанта (Лазолван), а заместительная терапия предполагает применение препаратов экзогенного сурфактанта.
Первый опыт эффективной борьбы с СДР мы приобрели еще в 1998 году, когда наша область получила в качестве гуманитарной помощи около 20 флаконов экзогенного сурфактанта (Альвеофакт) для специализированных родильных домов № 5 и 9. Их применение при критических состояниях у новорожденных дало весьма обнадеживающие результаты. В связи с этим в 2003 году Запорожской областной государственной администрацией была проведена централизованная закупка Альвеофакта на сумму 160 тыс. гривен, а на 2004 год запланировано выделение целевых средств — более 150 тыс. гривен.
В настоящее время этим препаратом обеспечена также выездная реанимационная бригада санитарной авиации, которая имеет возможность в кратчайшие сроки оказать реанимационные мероприятия новорожденным, особенно недоношенным с СДР.
В специализированных детских медицинских учреждениях области продолжается активная работа по усовершенствованию методов оказания помощи новорожденным детям при патологических состояниях, и определенные положительные результаты уже достигнуты. Так, за три месяца этого года в нашей области удалось снизить уровень младенческой смертности более чем на 20% по сравнению с первым кварталом 2004 года. Это позволяет сделать вывод, что мы идем по правильному пути.
Какие же выводы можно сделать после встреч и бесед с неонатологами в столице и регионах Украины? Прежде всего, за последние годы проблема спасения новорожденных детей, особенно недоношенных с РДС, нашла конкретное решение. Этому способствуют организационные мероприятия — создание региональных центров, подготовка и переподготовка квалифицированных медицинских кадров, использование новейших лечебных средств, в частности препаратов экзогенного сурфактанта, централизованное выделение местными властями средств для их приобретения.
За последние годы снижение в структуре младенческой смертности дыхательных расстройств у новорожденных, как зеркало, отражает эффективную работу специалистов.
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення

 Применение нейропротекторов при неврологических осложнениях сахарного диабета
Применение нейропротекторов при неврологических осложнениях сахарного диабета
 Пиелонефрит у беременных с сахарным диабетом: особенности течения и лечения
Пиелонефрит у беременных с сахарным диабетом: особенности течения и лечения
 Беременность и сахарный диабет
Беременность и сахарный диабет
 Современные принципы лечения сахарного диабета и его осложнений
Современные принципы лечения сахарного диабета и его осложнений