- Головна
- /
- Статті
- /
- Пульмонологія, фтизіатрія
- /
- Споротрихоз
Споротрихоз
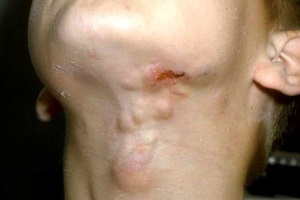
Споротрихоз (болезнь Шенка-Берманна) – глубокий микоз, вызываемый диморфным грибом Sporothrix schenckii, поражающий, как правило, иммунокомпетентных лиц. Встречается повсеместно, за исключением полярных регионов, и наиболее распространен в тропиках и субтропиках.
МКБ-10: B42
Общая информация
Обнаруживается на растениях, цветах (особенно розах), в сене, белом торфяном мхе, шкурах животных (прежде всего – кошек), деревьях, деревянных подпорках в шахтах, в почве и пр. Описаны вспышки споротрихоза среди рабочих шахт Южной Африки, где гриб обсеменял деревянные крепления. Риску проникновения возбудителя в кожу подвергаются люди, занимающиеся фермерством, садоводством, цветоводством, уходом за животными. Человек, как правило, инфицируется при травме, уколом шипов растений и т.п., но возможен и ингаляционный путь заражения при массивном попадании спор в дыхательную систему, а также – через загрязненный материал (у лабораторных работников) и от больного человека. Споротрихоз поражает и других млекопитающих (в том числе дельфинов, броненосцев).
Этиология
Sporothrix schenckii (синоним: Sporotrichum beurmannii) – диморфный гриб. Тканевые дрожжеподобные формы в патологическом материале определяются в виде веретенообразных, булавовидных и сигаровидных клеток длиной 3-5 мкм («челночки») и астероидных телец звездчатой формы (диагностический признак споротрихоза), радиально окруженных распадающимися нейтрофильными лейкоцитами.
Патогенез
Продолжительность инкубационного периода варьирует от 1 до 12 недель.
При травме слизистых/кожных покровов в месте инокуляции возбудителя возникает гранулема с формированием папулы, позднее могут быть вторичные поражения, локализованные проксимально по ходу лимфатического сосуда. Возможна лимфогематогенная диссеминация возбудителя в легкие и другие органы.
Поражение легких чаще связано с вдыханием возбудителя и развивается преимущественно у пациентов с подавленным иммунитетом и при сахарном диабете. В легких образуются инфильтраты, в основе которых лежит образование гранулем с большим казеозным центром и эпителиоидными гигантскими клетками по периферии. Из первичного очага возбудитель может лимфогенно диссеминировать.
Клиническая картина
Клинические формы споротрихоза: кожный, кожно-лимфатический, костный, легочный, диссеминированный. Кожный споротрихоз распространен больше, чем внекожный.
Кожная и кожно-лимфатическая форма (15-20%) в виде язвенных поражений кожи и слизистых носит ограниченный характер и развивается первоначально в месте инокуляции (чаще – на верхней конечности) в виде безболезненной розовой папулы, пустулы или узелка, быстро увеличивающихся и изъязвляющихся. При отсутствии лечения инфекция распространяется вдоль лимфатических сосудов, образуя вторичные узелки и приводя к регионарной лимфаденопатии. У 15-20% заболевших возможна лимфогенная диссеминация с вторичным поражением костей и суставов.
Симптомы легочных поражений включают продуктивный кашель, кровохарканье, лихорадку и потерю веса. Рентгенологически в легких выявляются инфильтраты различных размеров, не имеющие характерных для этого заболевания черт. Часто определяется очаговая пневмония, обычно верхнедолевая, возможно – с большим казеозным распадом. Полости обнаруживаются у двух третей больных. Выраженный фиброз и кальцинаты не характерны. Могут развиваться плеврит и медиастинит.
При гематогенной диссеминации выявляется милиарный споротрихоз легких, возможно также поражение мозга, глаз, органов пищеварения. Септикопиемические формы заканчиваются нередко смертельно. Диссеминированная форма наиболее характерна для ослабленных больных и алкоголиков.
Диагностика
Опрос: выявить связь с пребыванием в шахтах, работой в саду, с животными и пр.
Осмотр: обращать внимание на наличие кожных и лимфатических поражений.
Для постановки достоверного диагноза споротрихозного поражения легких при наличии соответствующих анамнестических, клинических и рентгенологических/компьютерно-томографических признаков, необходимо выявление микромицетов при микроскопическом («челночки» и астероидные тельца) и культуральном исследовании любого материала, полученного от больного, а также при гистологическом исследовании биопсийного материала. Однако постановка диагноза часто затруднена ввиду того, что микроскопия и гистологическое исследование тканей часто не обнаруживают клетки микромицета ввиду их небольшого количества в материале.
Лабораторные исследования
- Микроскопия мокроты/бронхоальвеолярного смыва, крови, плевральной жидкости, гнойного отделяемого, биоптатов пораженных тканей (при незначительном количестве возбудителя в материале его выявление затруднено):
- микроскопия неокрашенных препаратов;
- микроскопия при окраске PAS-методом и др.
- Культуральная диагностика с посевом материала (мокроты/БАС, крови, гнойного отделяемого, плевральной жидкости, биоптатов пораженных тканей).
- Гистологическое исследование биопсийного материала.
Инструментальные и другие методы диагностики
Обязательные
- Рентгенографическое исследование и компьютерная рентгенография органов грудной клетки с целью установления наличия поражения легких.
- Бронхоскопия с получением бронхоальвеолярного смыва для микроскопического и культурального исследования.
- С целью получения материала для проведения дифференциальной диагностики: биопсия кожи, лимфатических узлов, легких.
Консультации специалистов
Обязательные
- Дерматолог – для контроля состояния кожи.
Дифференциальная диагностика
Поражение легких при споротрихозе следует дифференцировать с туберкулезом легких, пневмонией, опухолью и другими заболеваниями, однако клинико-рентгенологическая картина при споротрихозе не имеет характерных клинических отличий и его диагностика возможна только на основании лабораторных данных (микроскопия, культуральное, гистологическое исследование).
Лечение
Фармакотерапия
Обязательная
Противогрибковые препараты для системного применения (J02A):
- Амфотерицин В (J02AA01) и его липидные формы – если поражение легких тяжелое или прогрессирует, а также при поражении ЦНС, диссеминированном процессе. Рекомендуется назначать амфотерицин B внутривенно в дозе ≥0,7 мг/кг 1 раз в день в течение 2 недель с последующим переходом на прием итраконазола.
Производные триазола (J02AC):
2.1. Флуконазол (J02AC01) при споротрихозе уступает по активности итраконазолу, при непереносимости которого возможно его назначение в дозе ≥ 400 мг/день в течение 3-6 месяцев.
2.2. Итраконазол (J02AC02) применяется после стабилизации состояния больного на фоне лечения под влиянием амфотерицина В, а также при ограниченном легочном споротрихозе, не угрожающем жизни больного. Начальная дозировка – 400 мг/сутки в 2 приема, возможно последующее снижение дозы до 200 мг/сут в течение 3-6-12 месяцев.
Хирургические процедуры
Обязательные
У некоторых больных с резистентными к лечению легочными процессами через 6-12 месяцев терапии может потребоваться оперативное лечение.
Критерии эффективности и продолжительность лечения
Терапия проводится до рассасывания легочной инфильтрации.
Профилактика
- Защита от травм кожных покровов при садово-огородных работах.
- Меры предосторожности при общении с зараженным материалом (медицинские, лабораторные работники).
- Своевременная замена деревянных креплений в шахтах и пр.
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення

 Пиелонефрит у беременных с сахарным диабетом: особенности течения и лечения
Пиелонефрит у беременных с сахарным диабетом: особенности течения и лечения
 Сахарный диабет. Что под маской?
Сахарный диабет. Что под маской?
 Всей семьей «по грибы»: кто в лес, а у кого и трещины на пятках!
Всей семьей «по грибы»: кто в лес, а у кого и трещины на пятках!
 Микозы стоп
Микозы стоп