- Головна
- /
- Гаряча тема
- /
- Сезонный грипп: ключевые аспекты клинического ведения тяжелых форм заболевания
Сезонный грипп: ключевые аспекты клинического ведения тяжелых форм заболевания

Клинические проявления инфекции, вызываемой вирусами гриппа (A(H1N1) 2009, A(H3N2) и вирус гриппа B), варьируют от бессимптомного течения и заболеваний умеренной тяжести до опасных осложненных форм, которые могут включать обострения сопутствующей патологии, тяжелую вирусную пневмонию с мультиорганной недостаточностью и инвазивную бактериальную коинфекцию.
Исходные сведения
- Инкубационный период обычно составляет 2–3 дня, но может длиться до 7 дней.
- У пациентов с изначально неосложненным течением гриппа состояние может прогрессивно ухудшаться с развитием тяжелой формы заболевания.
- В тяжелых случаях ухудшение обычно начинается примерно на 3‐й – 5‐й день после начала клинических проявлений.
- В некоторых случаях, особенно при первичной вирусной пневмонии, ухудшение может развиваться стремительно: в течение 24 часов наступает прогрессирующее развитие дыхательной недостаточности, что требует экстренного оказания помощи в условиях отделения интенсивной терапии для проведения вспомогательной искусственной вентиляции легких. Клинический ответ на лечение в подобных случаях может варьировать.
Клиническая характеристика: возможные сценарии
Неосложненный грипп
- Симптомы гриппоподобного заболевания: лихорадка, кашель, раздражение слизистой глотки (фарингит), насморк, головная боль, боли в мышцах, общее недомогание, без одышки и затруднения дыхания.
- Желудочно‐кишечные нарушения, такие как диарея и/или рвота, особенно у детей, однако без признаков обезвоживания.
Симптомы прогрессирующего заболевания
- Признаки сердечно‐дыхательной недостаточности: одышка, затрудненное дыхание, кровохарканье или окрашенная мокрота, боли в груди, артериальная гипотензия. У детей о прогрессирующем заболевании может свидетельствовать учащенное или затрудненное дыхание, без другой симптоматики. Признаки гипоксии по данным пульсоксиметрии.
- Симптомы, указывающие на осложнения со стороны центральной нервной системы (ЦНС): нарушение или потеря сознания, сонливость или трудности пробуждения от сна; периодические или постоянные судороги, резкая мышечная слабость или параличи.
- Диагностическое заключение о продолжающейся репликации вируса или инвазивной вторичной бактериальной инфекции основано на результатах лабораторных исследований или на клинических признаках (например, продолжительность высокой лихорадки и другой симптоматики свыше трех дней, сепсис, стремительное ухудшение общего состояния).
- Резкое обезвоживание организма: снижение активности, головокружение, снижение диуреза, психическая заторможенность.
Осложненные или тяжелые формы гриппа
- Наиболее частые проявления: одышка, затруднение дыхания, гипоксия, цианоз, изменения со стороны ЦНС, рентгенологические признаки пневмонии, резкое обезвоживание или признаки вторичных осложнений, таких как почечная или мультиорганная недостаточность, септический шок.
- Обострение сопутствующих хронических заболеваний, таких как астма, хроническая обструктивная болезнь легких (ХОБЛ), хронический гепатит или почечная недостаточность, диабет или сердечно‐сосудистые нарушения, может стать причиной тяжелых осложнений.
Группы высокого риска осложнений:
- Младенцы и дети раннего возраста, особенно младше двух лет, беременные женщины и пожилые люди старше 65 лет.
- Люди со следующими нарушениями здоровья: хронические заболевания легких (например астма, ХОБЛ), хронические заболевания сердца (например застойная сердечная недостаточность), нарушения обмена веществ (например диабет), хронические заболевания почек и печени, хронические неврологические нарушения, гемоглобинопатии, а также лица с ослабленным иммунитетом или принимающие иммуносупрессивные препараты, дети, получающие длительное лечение аспирином, и лица с патологическим ожирением.
- Однако инфекция вирусом гриппа у любого человека может протекать в тяжелой или осложненной форме.
- ВОЗ рекомендует, чтобы лицам, подверженным повышенному риску осложнений, проводилась сезонная вакцинация против гриппа.
Диагноз:
- На индивидуальном уровне при наличии циркуляции вируса гриппа в сообществе неосложненный грипп можно диагностировать на основе клинической симптоматики.
- Наиболее чувствительным методом, обеспечивающим точное и быстрое выявление инфекции, является полимеразная цепная реакция с обратной транскриптазой (ОТ‐ПЦР).
- Экспресс‐тесты на грипп ("тесты по месту оказания помощи") могут давать быстрые результаты, в течение 15 минут или менее, однако имеется значительный процент ложноотрицательных тестов.
- Отрицательные результаты экспресс‐тестов не должны влиять на лечение и принятие решений по мерам инфекционного контроля.
Общие рекомендации:
- Всем пациентам необходимо рекомендовать вновь обращаться в медицинское учреждение при развитии каких‐либо признаков прогрессирующего заболевания или если состояние не улучшается в течение 72 часов после начала клинических проявлений.
- У пациентов с прогрессирующим или осложненным течением болезни следует проводить непрерывный мониторинг основных показателей жизнедеятельности (таких как температура тела, артериальное давление, пульс, частота дыхания, уровень сознания, клинические признаки обезвоживания или шока), а также кислородного насыщения крови (пульсоксиметрия или анализ газов крови).
- На начальном этапе решения по клинической тактике должны быть основаны на анализе клинической картины и эпидемиологических данных; ни при каких условиях нельзя откладывать назначение лечебных вмешательств до получения результатов лабораторных исследований.
- Пациенты с тяжелым, прогрессирующим или сопровождающимся осложнениями течением болезни, соответствующей диагнозу гриппа, должны получать ингибиторы нейраминидазы как можно скорее независимо от наличия сопутствующих патологических состояний и даже если время, прошедшее после появления симптомов и первой возможностью предоставить лечение >48 часов. При необходимости и возможности начинайте лечение до госпитализации.
Инфекционный контроль
- Следует постоянно соблюдать стандартные меры инфекционного контроля и профилактику воздушно‐капельной передачи.
- Настоятельно рекомендуется проводить вакцинацию всех медицинских работников для защиты от инфицирования и снижения риска внутрибольничного инфицирования пациентов.
- Меры изоляции госпитализированных больных с симптомами гриппа должны поддерживаться в течение 7 дней после начала заболевания или в течение 24 часов после прекращения лихорадки и симптоматики со стороны органов дыхания, в зависимости от того, что дольше по времени, когда пациент находится в лечебном учреждении.
Методы лечения
Нестероидные противовоспалительные средства (НПВС), включая аспирин
- Парацетамол (ацетаминофен) можно назначать перорально или в суппозиториях.
- Избегайте назначать салицилаты (аспирин и аспиринсодержащие препараты) детям и взрослым молодого возраста (до 18 лет) вследствие риска развития синдрома Рейе.
Применение антивирусных препаратов
- Пациентам из групп высокого риска с неосложненным течением заболевания и госпитализированным пациентам с подозрением на грипп следует назначать осельтамивир или занамивир. Не откладывайте начало лечения осельтамивиром до получения результатов лабораторного исследования на грипп.
- Начинайте лечение как можно раньше, поскольку полезный эффект тем более выражен, чем скорее после начала заболевания его предпринимают. Лечение следует начинать даже по прошествии более 48 часов после первых клинических проявлений, если заболевание протекает в тяжелой форме или состояние пациента ухудшается.
- Амантадин и римантадин не эффективны против всех циркулирующих в настоящее время вирусов.
- Обычная доза осельтамивира составляет 75 мг два раза в день в течение 5 дней. См. примечания к таблице для указаний по более высокой дозировке.
- Комбинированная антивирусная терапия может быть полезна при лечении тяжелых, осложненных случаев гриппа и для снижения вероятности возникновения устойчивости к противовирусным препаратам.
- У лиц с иммунодефицитными состояниями может наблюдаться удлиненный период вирусной репликации (от недель до месяцев), и они подвержены повышенному риску развития устойчивости к осельтамивиру при назначении им этого препарата.
- Устойчивость к осельтамивиру в целом остается на низком уровне, однако если у пациента, получающего осельтамивир, не наступает улучшение после 5 дней или состояние ухудшается, следует подозревать развитие устойчивости.
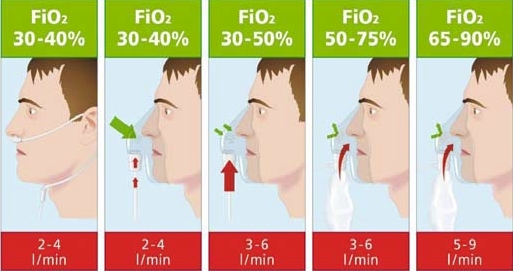
Кислородотерапия при тяжелых формах заболевания
-
Поддерживайте уровень кислородного насыщения крови выше 90%. При отсутствии возможностей для мониторинга уровня кислородного насыщения давайте кислород в зависимости от степени учащения дыхания по следующей схеме:
Возраст Частота дыхания <2 мес. ≥60/мин 2–11 мес. ≥50/мин 1–5 лет ≥40/мин >5–12 лет ≥30/мин ≥13 лет ≥20/мин - При некоторых клинических ситуациях, например для беременных женщин, уровень кислородного насыщения рекомендуется повысить до 92–95%.
- При использовании кислородной маски у пациентов с тяжелой гипоксемией маска должна быть снабжена кислородным мешком‐резервуаром и следует использовать высокую скорость подачи кислорода (до 10–15 л/мин для взрослых) в целях обеспечения его достаточной концентрации во вдыхаемом воздухе.
Интенсивная поддержка функции дыхания
- Следует применять методы искусственной вентиляции легких с обеспечением защиты легочной ткани.
- Ранняя интубация, по‐видимому, способствует улучшению результатов лечения; современный опыт специалистов по интенсивной терапии свидетельствует о том, что неинвазивные методы вентиляции, применяемые в качестве временной меры, могут ухудшать клинические исходы и повышать вероятность внутрибольничной передачи вируса.
- Применение стандартных методик вентиляции (положительное дыхание в конце выдоха – ПДКВ, или РЕЕР; высокочастотная осцилляторная вентиляция, HFO) может вызывать перерастяжение альвеол или ухудшение оксигенации/гемодинамики.
- Для подавления активности произвольного дыхания, снижения тревоги и делириозных проявлений может быть показано назначение седативных препаратов в больших дозах, также нередко возникает потребность в применении препаратов, блокирующих нервно‐мышечную передачу.
- Инфузионные растворы следует применять с осторожностью, поскольку избыточная гидратация может ухудшать состояние.
Применение антибиотиков
- Наиболее распространенный диагноз в тяжелых случаях и частая причина смерти – это первичная вирусная пневмония.
- Приблизительно в 30% летальных случаев обнаруживается вторичная бактериальная инфекция.
- При наличии пневмонии часто выявляются такие бактерии, как пневмококк (Streptococcus pneumoniae), стрептококк группы А (Streptococcus pyogenes), Haemophilus influenzae, золотистый стафилококк (Staphylococcus aureus), включая MSSA и MRSA
- При тяжелом гриппе, вызывающем дыхательную или мультиорганную недостаточность, показано эмпирическое лечение антибиотиками, воздействующими на все эти возбудители.
Кортикостероиды
- Кортикостероиды не следует назначать в качестве рутинного метода лечения инфекции вирусом гриппа, но не следует прекращать их прием пациентами с обострением астмы, если эти препараты обычно применяются ими при осложнениях.
- Низкие дозы кортикостероидов могут быть показаны пациентам в состоянии септического шока, с необходимостью вазопрессорных воздействий и с подозрением на надпочечниковую недостаточность.
- Продолжительное применение высоких доз кортикостероидов у пациентов с инфекцией вирусом гриппа может приводить к серьезным побочным явлениям, включая оппортунистические инфекции и возможное продление периода вирусной репликации.
Рекомендации по дозировке осельтамивира:
| Дети младше 1 года: | Дети старше 1 года и взрослые: |
|
|
Примечания по лечению осельтамивиром
- Лечение следует начинать в первые 48 часов после начала клинических проявлений, но препарат можно также назначать на любой стадии заболевания.
- При показателе клиренса креатинина <30 мл/мин следует рассматривать возможность снижения дозы осельтамивира.
- Пациентам с тяжелым или прогрессирующим течением заболевания, не реагирующим на обычные схемы, могут быть показаны более высокие дозы осельтамивира (до 150 мг 2 раза в сутки) и более длительный курс лечения.
- Осельтамивир или занамивир можно использовать в качестве метода постконтактной химиопрофилактики для лиц в установленных группах риска.
- Лицам, имевшим контакт с больными, но при низкой вероятности осложнений инфекции, антивирусная химиопрофилактика назначаться не должна.
