Атопический дерматит: причины, симптомы, диагностика и лечение
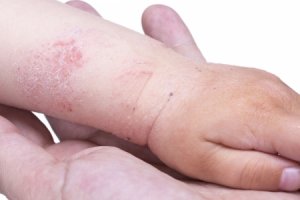
Атопический дерматит – одна из наиболее распространенных разновидностей аллергии, которая одновременно является и одной из наиболее мучительных форм аллергической реакции, поскольку сопровождается сильным зудом.
К тому же атопический дерматит в большинстве случаев развивается еще в детском возрасте (нередко у грудничков), что может оказать крайне отрицательное воздействие на развитие ребенка. Поэтому появление любых высыпаний на коже младенца, которые не проходят в течение 3-5 дней, является поводом для консультации у педиатра, а взрослых, скорее всего, заставит обратиться к врачу нестерпимый зуд и косметические дефекты кожи, вызванные этой формой дерматита.
Особенности атопического дерматита
Кроме того, что это заболевание, как правило, впервые проявляется в детском или даже младенческом возрасте, еще одним негативным свойством атопического дерматита, риск развития которого во многом определяется наличием наследственной склонности, является то, что он нередко сочетается с другими формами аллергии и это еще более усугубляет состояние пациента.
Как установили ученые, у больных, страдающих атопическим дерматитом (АД), также часто наблюдаются:
- поллиноз (аллергия на пыльцу растений) встречается у 9%-10% больных АД
- аллергический ринит – у 25% пациентов с АД
- бронхиальная астма – у 34%
К настоящему времени все особенности атопического дерматита достаточно хорошо изучены и созданы эффективные методы лечения этого заболевания, что позволяет добиться стойкой ремиссии.
С другой стороны, заболеваемость атопическим дерматитом продолжает увеличиваться во всем мире год от года – в первую очередь в развитых странах. По данным ВОЗ в настоящее время атопическим дерматитом страдают от 10% до 20% жителей планеты.
К сожалению, в подавляющем большинстве случаев это заболевание поражает в первую очередь детей. Так, например, 60% всех новых случаев атопического дерматита приходится на возрастную группу 6 месяцев, на возраст 12 месяцев приходится уже 75% всех новых случаев атопического дерматита, а на возраст 7 лет – от 85% до 90%.
Другими словами, на возрастную категорию взрослых приходится лишь 10%-15% случаев этого заболевания.
Причины атопического дерматита
Благодаря многочисленным научным исследованиям были установлены и основные факторы риска развития атопического дерматита:
- наследственность (наличие атопического дерматита у одного или обоих родителей)
- нарушение процессов обмена веществ в коже
- повышенная реактивность кожи на действие различных раздражителей
В приведенном перечне наследственность стоит на первом месте не случайно, причем опасность развития атопического дерматита у потомства повышается из-за наличия у родителей не только этой болезни, но и других аллергических заболеваний – например, бронхиальной астмы.
Доказано, что по сравнению с детьми, родители которых аллергическими заболеваниями не страдают, риск развития атопического дерматита у ребенка, у которого аллергиком является один из родителей, увеличивается, как минимум, в 2-2,5 раза.
Если же аллергия имеется и у отца, и у матери, то в этом случае риск развития атопического дерматита у их ребенка повышается в 3-6 раз.
Еще одной характерной особенностью атопического дерматита является его сезонный характер: заболевание обостряется в холодное время года (особенно зимой), а в конце весны и летом проявления атопического дерматита затухают, и может происходить частичная или полная спонтанная ремиссия.
Симптомы атопического дерматита
Для атопического дерматита характерны в первую очередь специфические поражения кожи, развитие которых может быть спровоцировано действием аллергенов разного типа – в зависимости от того, какой вариант атопического дерматита наблюдается у конкретного человека.
В настоящее время врачи-аллергологи выделяют такие основные клинико-этиологические варианты атопического дерматита:
- пищевой
- пыльцевой
- грибковый
- клещевой
Повышенная чувствительность к тому или иному аллергену определяется индивидуальными особенностями организма.
Симптоматика атопического дерматита связана с тем, на какой именно стадии находится заболевание; стадий, последовательно сменяющих одна другую, бывает несколько:
- начальная
- появление выраженных изменений (может подразделяться на острую фазу и хроническую)
- ремиссия (может быть полной и неполной – когда болезнь переходит в подострую форму)
- стадия выздоровления
Среди основных симптомов атопического дерматита можно в первую очередь назвать:
- сухость кожи

- появление на коже мелких пузырьков, которые могут сливаться в пятна
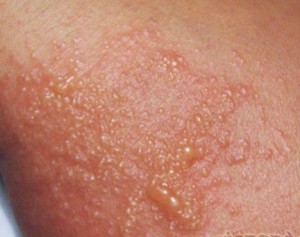
- появление мокнущих эрозий на месте пятен вследствие расчесывания
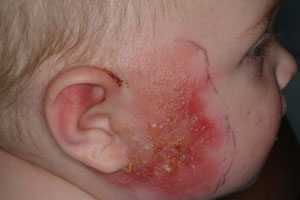
- появление на месте эрозий корок желтоватого цвета
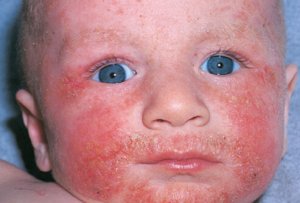
У одного и того же человека могут наблюдаться все эти симптомы одновременно на разных участках кожи. Подобные проявления болезни чаще всего локализуются на таких участках как:
- поверхности локтевых и коленных суставов
- кисти и стопы
- голени в области икроножных мышц
- область промежности и ягодиц (характерно для маленьких детей)
- щеки
- шея
- виски
- лоб
Вследствие продолжительного нарушения целостности кожных покровов и их дополнительного повреждения при расчесывании течение атопического дерматита может осложниться присоединением таких инфекций как:
- бактериальная (пиодермия)
- грибковая
- вирусная
Проявления атопического дерматита тесно связаны с возрастом, поэтому с учетом этого фактора принято выделять несколько клинических форм этого заболевания:
- младенческая (0-2 года)
- детская (2 года – 12 лет)
- подростковая/взрослая
Атопический дерматит у младенцев на протяжении многих десятилетий в быту было принято называть словом «диатез», что не совсем верно с медицинской точки зрения. Для этой клинической формы заболевания характерно появление высыпаний на щеках, в ягодичных складках и на туловище.
Педиатры выделяют две разновидности младенческого атопического дерматита – себорейную и нуммулярную.
Себорейная форма может развиться в течение самых первых недель жизни ребенка – для нее характерно появление чешуек кожи на волосистой части головы. А нуммулярная форма обычно развивается не ранее возраста 2-5 месяцев и проявляется пятнами, покрытыми корочками, которые локализуются на щеках, конечностях и ягодицах.
У детей в возрасте от 2-х до 12 лет заболевание может протекать более тяжело из-за того, что в отличие от младенцев первого года жизни такие дети могут сильно расчесывать зудящие месте, дополнительно раздражая уже поврежденную кожу. В таких местах возможно образование эрозий с мокнутием и корочек на заживающих участках – у детей этого возраста чаще встречаются и осложнения атопического дерматита в виде присоединенной бактериальной или грибковой инфекции.
Для подросткового возраста (12-16 лет) более характерно хроническое протекание болезни с периодическими обострениями и частичными ремиссиями. Такая же картина наблюдается и у подавляющего большинства взрослых пациентов.
Стоит отметить, что если у детей преобладает пищевой фактор развития атопического дерматита, то у взрослых триггером обострения болезни чаще бывают пылевые клещи и аллергены грибковой природы. Кроме того, у взрослых гораздо чаще наблюдаются различные нарушения в психоэмоциональной сфере, связанные с атопическим дерматитом. Это в первую очередь:
- депрессия
- тревожность
- бессонница
- повышенная раздражительность
Из-за специфической наследственной предрасположенности у многих взрослых кроме атопического дерматита часто развивается и бронхиальная астма.
Диагностика атопического дерматита
Для того чтобы поставить диагноз «атопический дерматит» врачу необходимо тщательно осмотреть пациента, оценить особенности поражения его кожных покровов и получить необходимую информацию от него самого. Понятно, что узнать, являются ли высыпания на коже, например, 3-месячного младенца зудящими или нет, достаточно сложно – для этого потребуется подробно опросить его мать.
С другой стороны, до сих пор не существует объективных методов диагностики атопического дерматита (анализ крови, исследование образца кожи и тому подобное), поэтому субъективные факторы – в данном случае квалификация и опыт врача – имеют для постановки правильного диагноза первостепенное значение.
Существуют несколько основных критериев для диагностики атопического дерматита, которые принимаются во внимание лечащим врачом:
- наличие сильного зуда
- специфические поражения кожи с учетом их локализации
- особенности протекания болезни (рецидивирующее или хроническое)
- наличие других разновидностей аллергии
- наследственность (наличие аллергических заболеваний у родителей)
- наличие специфических IgE-антител в крови.
Для облегчения диагностики атопического дерматита также применяются специальные «шкалы», которые позволяют достаточно точно определить тяжесть клинических симптомов, включая распространенность поражений кожи и субъективные симптомы (зуд, ухудшение сна):
- SCORAD (Scoring Atopic Dermatitis)
- EASY (Eczema Area and Severity Index)
- SASSAD (Six Area Six Sign Atopic Dermatitis Severity Score)
Сложность диагностики атопического дерматита заключается не только в том, что большинство пациентов – это дети, которые в силу возраста либо вообще еще не говорят, либо не могут точно описать симптомы, но и в том, что симптомы атопического дерматита напоминают проявления некоторых кожных заболеваний.
По этой причине аллергологам часто приходится направлять своих пациентов на консультацию к дерматологу, чтобы провести дифференциальную диагностику и исключить такие болезни как:
- чесотка
- себорейный дерматит
- ихтиоз
- псориаз
Немалую ценность при диагностике атопического дерматита представляют и такие методы как кожные тесты с аллергенами, а также назначение элиминационной диеты.
При подозрении, что атопический дерматит связан с пищевой аллергией, кроме элиминационной диеты, школьникам и взрослым может быть назначен провокационный тест с пищевыми аллергеном.
Лечение и профилактика атопического дерматита
Лечение атопического дерматита – задача достаточно сложная, что обусловлено существованием нескольких вариантов этого заболевания в зависимости от доминирующего аллергена (пищевой атопический дерматит, пыльцевой, грибковый и т.д.).
Врач выбирает тактику лечения в зависимости от типа аллергена, который необходимо точно определить еще на этапе диагностики. Однако в любом случае лечебные мероприятия будут направлены на достижение 2-х главных целей:
- уменьшение проявлений заболевания
- обеспечение длительной ремиссии атопического дерматита
Лечение атопического дерматита всегда комплексное, подразумевающее проведение таких лечебных мероприятий:
- устранение аллергенов, ставших причиной развития дерматита
- соблюдение больным гипоаллергенной диеты
- местное лечение (мази, кремы, примочки, присыпки)
- системная медикаментозная терапия
- физиотерапия (фототерапия)
Наиболее сложным с практической точки зрения является выполнение пункта 1 из этого списка (элиминация аллергенов).
Если атопический дерматит вызван любовью ребенка к шоколаду или апельсинам, то будет достаточно исключить эти продукты из его рациона. Но если причиной атопического дерматита стала пыльца растений или пылевые клещи, задание по элиминации аллергенов становится трудновыполнимым…
Кроме гипоаллергенной диеты вне зависимости от варианта атопического дерматита будет назначен и «гипоаллергенный образ жизни». На практике это означает необходимость:
- избегать контактов с синтетическими моющими средствами и другой бытовой химией
- избегать как переохлаждения организма, так и его перегрева (пот усиливает зуд)
- избегать значительных физических нагрузок и стрессов.
Параллельно придется регулярно обрабатывать экзематозные высыпания различными средствами для местного лечения, а при необходимости принимать внутрь антигистаминные препараты, а также глюкокортикостероиды и витамины.
При устойчивой к лекарственной терапии форме заболевании нередко эффекта можно добиться с помощью фототерапии – облучения пораженных участков ультрафиолетовым светом.
Отношение человека, страдающего атопическим дерматитом, к водным процедурам должно быть настороженным, так как и холодная, и горячая вода могут вызвать ухудшение состояния кожи. Точные рекомендации на этот счет можно получить у лечащего врача.
Что же касается профилактики атопического дерматита, можно с уверенностью говорить о том, что она должна начинаться еще в период внутриутробного развития. Это значит, что будущая мать должна избегать продуктов с повышенным аллергенным потенциалом не только на протяжении всего периода беременности, но за 2-3 месяца до предполагаемого зачатия.
Полный перечень видов такой пищи можно узнать в любой женской консультации. Из наиболее опасных с точки зрения риска развития аллергии (и атопического дерматита в том числе) можно назвать такие продукты:
- шоколад и какао
- морепродукты
- клубника и земляника
- цитрусовые
- яйца
- молоко
- мед
Избегать этих продуктов молодой матери следует и в период лактации.
После рождения ребенка ускоренное и полноценное формирование его иммунной системы обеспечивается с помощью грудного вскармливания на протяжении не менее 6 месяцев – благодаря нормальному функционированию иммунитета снижается риск развития самых разных аллергий.
Когда малыш подрастет и наступит пора введения прикорма, необходимо внимательно следить за реакцией детского организма на появление в рационе ребенка каждого нового блюда. Не следует вводить в прикорм больше одного нового продукта за один раз.
Автор: врач аллерголог Максимова Ольга Павловна
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення
