- Головна
- /
- Статті
- /
- Дерматокосметологія
- /
- Лікування хворих з піодерміями та поверхневими мікозами гладкої шкіри препаратами нової генерації
Лікування хворих з піодерміями та поверхневими мікозами гладкої шкіри препаратами нової генерації
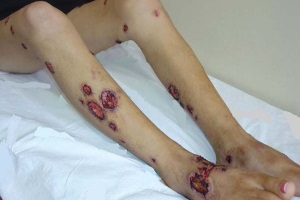
Інфекційні захворювання шкіри — серйозна соціально-економічна та медична проблема, вирішення якої в значній мірі залежить від рівня життя населення, екологічних факторів, рівня наукових досягнень в дерматології, а також від використання їх результатів у діяльності медичних закладів.
Важливе місце серед причин поширення інфекційних захворювань шкіри посідають чинники погіршення екологічної ситуації в Україні, зниження загального імунітету населення, зростання кількості агресивних штамів мікроорганізмів. Треба зазначити, що за останнє десятиріччя знизилася санітарна культура населення, що призводить до того, що хворі пізно звертаються до лікаря, внаслідок чого зростає кількість хронічних форм захворювань.
Аналіз захворюваності на хвороби шкіри та підшкірної клітковини за останні 10 років виявив зростання її в цілому по Україні на 15,1%, поширення на 10%. Розподіл зареєстрованих захворювань шкіри (2000 р.): інфекції шкіри та підшкірної клітковини — 36,1%, мікози стоп — 2,4%, дерматофітози, — 1%. Відмічається постійне зростання показника «середня тривалість випадку інфекцій шкіри та підшкірної клітковини», що свідчить про більш важкий перебіг гнійничкових захворювань шкіри.
Значну роль у визначенні поширеності мікозів стоп зіграв Ахіллес-проект, який проводився в 1999 році. За даними В. Г. Коляденко, В. І. Степаненко, в Україні серед 92 492 обстежених було виявлено 31% хворих з мікозами, з них 15,9% — з оніхомікозами. Тільки у 0,8% пацієнтів оніхомікози були обумовлені грибами дерматофітами (моноінфекція), у 45,7% — відмічалось поєднання дерматофітів та плісеневих грибів, у 3,7% — поєднання дерматофітів, плісеневих і дріжджеподібних грибів.
Ця проблема привертає увагу фахівців та спонукає до пошуку нових, більш ефективних засобів лікування інфекційних захворювань шкіри.
Для лікування поверхневих піодермій та мікозів гладкої шкіри в різні періоди минулого сторіччя використовували борно-дігтярну, сірно-дігтярну [1], сірно-саліцилову [2,3], ксероформну, білу ртутну, жовту ртутну [4,5,6] та інші мазі, а також дезінфікуючі і відлущуючі розчини: саліцилово-резорциновий спирт [2,3], розчини ретинолу, фурациліну тощо [5,7,8].
З появою анілінових барвників, які мали антисептичну та антипаразитарну дію, таких як метиленовий синій, бриліантовий зелений та інші, їх почали широко застосовувати для лікування стрепто- та стафілодермій, а також для лікування деяких грибкових захворювань [4,5,9]. Однак терапевтична ефективність препаратів анілінових барвників була вельми помірною.
З середини 30-х років для лікування піодермій почали використовувати стрептоцидову емульсію і мазь.
Нарешті, в середині 40-х років з’явилися мазі та емульсії з антибіотиками: синтоміцинова, левоміцетинова, тетрациклінова, еритроміцинова та ін. [7,8,9]. Вони виявилися більш ефективними, ніж стрептоміцинова емульсія і мазь.
Одночасно для лікування піодермій почали використовувати антибіотики для внутрішнього застосовування (тетрацикліни, макроліди та ін.).
Пероральне та парентеральне використовування антибіотиків при поверхневих піодерміях (імпетиго, фолікуліти) далеко не завжди виправдане.
Ефективність такого лікування недостатньо висока і, водночас, при цьому можуть спостерігатися побічні явища та серйозні ускладнення, особливо в пацієнтів молодшого віку. У зв’язку з тим, що деякі антибіотики застосовують для лікування важких інфекційних захворювань, експерти ВООЗ рекомендують уникати використання мазей, які містять антибіотики, що використовуються для системного лікування.
Оскільки постійно збільшується число антибіотикорезистентних форм мікроорганізмів, пошуки нових лікарських засобів для зовнішньої терапії піодермій і поверхневих мікозів гладкої шкіри безперервно тривають.
В останні роки фармацевтичним заводом «Єльфа» в Польщі був створений унікальний препарат Віосепт, який має високу бактерицидну активність щодо стрептококів, стафілококів та багатьох інших мікроорганізмів, а також до збудників багатьох мікозів.
До складу мазі Віосепт входить поєднання інгредієнтів (трипеленаміну гідрохлорид, 20 мг, кліохінол, 20 мг, броміду доміфен, 0,5 мг на 1 г основи), які мають противозапальні, протисвербіжні, знеболюючі, антибактеріальні і антимікотичні властивості.
Трипеленаміну гідрохлорид — належить до групи антигістамінних препаратів і виявляє антигістамінну та знеболюючу дію, ущільнює кровоносні судини.
Кліохінол — має антибактеріальну і антимікотичну дію.
Броміду доміфен — належить до іонних детергентів, володіє сильною антимікробною дією, а також сприяє транспорту діючої речовини в глибину патологічного вогнища. Броміду доміфен приводить до структурних порушень у мікробній клітині, знижує поверхневий натяг, що полегшує розчинення гнійного ексудату і проникнення препарату в глибину інфікованих тканин.
Показаннями для місцевого застосування Віосепту є піодермії, інфіковані рани та трофічні виразки гомілок, а також поверхневі мікози гладкої шкіри.
Клінічне випробування мазі Віосепт при лікуванні інфікованих ран, виразок у ділянці нижніх кінцівок на тлі варикозу і трофічних виразок гомілок було проведено в III хірургічній клінічній лікарні медичного інституту у Вроцлаві.
Повне клінічне видужання при інфікованих ранах спостерігалося у всіх хворих протягом 4 тижнів, а при виразкових ураженнях гомілок — на протязі 4 тижнів у 82,5% хворих та значне покращення — у 17,5%. Під час лікування у цих категорій хворих не було виявлено ніяких побічних явищ.
Окрім цього, клінічне випробування мазі Віосепт було проведене в I клінічній лікарні загальної хірургії Медичного інституту в Любліні. Під спостереженням знаходилося 34 хворих з поверхневою трихофітією гладкої шкіри, міжпальцевою епідермофітією стоп, паховою епідермофітією. Повне клінічне видужання протягом 16-27 діб спостерігалось у всіх хворих з паховою епідермофітією, у 58,3% хворих з міжпальцевою епідермофітією стоп, у 75% хворих з поверхневою трихофітією гладкої шкіри. Не було отримано повного клінічного видужання у хворих з поверхневими мікозами гладкої шкіри, які були ускладнені екзематизацією.
При лікуванні Віосептом 15 хворих з отомікозом на кафедрі отоларингології НМУ ім. О. О. Богомольця повне клінічне їх виліковування було отримано протягом 14-15 діб.
Ми застосовували Віосепт згідно з рекомендаціями фірми для лікування хворих з поверхневою піодермією і поверхневими мікозами гладкої шкіри.
Під нашим спостереженням знаходилося 38 хворих з поверхневою піодермією у віці від 6 до 42 років і 24 хворих поверхневими мікозами гладкої шкіри. Гостра форма піодермії у вигляді стрептококового і стафілококового імпетиго була діагностована у 15 дітей віком від 6 до 11 років. Раніше 8 дітей безуспішно лікували фукорцином, лініментом синтаміцину та еритроміциновою маззю. Двох дітей лікували Целестодермом з гентаміцином, унаслідок чого наступила дисемінація процесу. Прояви імпетиго в дітей локалізувалися здебільшого на обличчі і верхніх кінцівках, а у деяких дітей одночасно і на шкірі нижніх кінцівок.
Усіх хворих лікували маззю Віосепт, яку наносили на вогнища ураження 2 рази на добу. Перед нанесенням мазі пустули з фліктенами розкривали. Позитивний терапевтичний ефект спостерігали вже на другу-п’яту добу, у подальшому мало місце повне клінічне одужання у 7 хворих на шосту добу, а у 8 хворих — на восьму-дев’яту добу лікування (виліковування відбувалося в 100% випадків).
До групи порівняння включили12 хворих на імпетиго дітей такого самого віку, які лікувалися маззю Бактробан (16). Результати лікування Бактробаном та Віосептом були ідентичними.
Другу групу хворих становили 12 чоловіків у віці 27-42 років з фолікулітами волосистої частини голови і 5 хворих з сикозом бороди та вусів. Клінічне одужання при фолікулітах волосистої частини голови було отримано на 8-12-ту добу, а у хворих з сикозом — на 13-15-ту добу. Виліковування 100%.
Схожі результати лікування були отримані нами при використанні Бактробану.
Третю групу становили 6 хворих хронічною поверхневою дифузною стрептодермією гомілок у віці 36-42 роки.
Мазь Віосепт ми використовували у цих хворих 2 рази на добу. Клінічне виліковування було отримано у 4 хворих (66,6%) у терміни від 17 до 23 діб.
При лікуванні Бактробаном 7 аналогічних хворих клінічне одужання було отримано у 3 (42,8%). Ця обставина пов’язана з більш універсальною дією мазі Віосепт.
Окрім хворих з піодермією, під нашим наглядом знаходилося 12 чоловіків хворих на пахову епідермофітію, у віці від 22 до 39 років і 12 чоловіків, у віці від 17 до 42 років хворих на інтертригінозний мікоз стоп.
У 4 хворих з паховою епідермофітією спостерігалась екзематизація з незначним мокнуттям у вогнищах ураження.
У хворих з інтертригінозним мікозом стоп в 3 і 4 міжпальцевих складках була відмічена мацерація епідермісу. У п’яти з них спостерігалися поверхневі тріщини у глибині складок, і у трьох хворих мали місце виражені прояви запалення, які поширювалися на тил 4-5 пальців і частково на їх підошвову поверхню.
Мазь Віосепт усім хворим з паховою епідермофітією ми використовували 2 рази на добу. Під впливом лікування стан хворих покращувався на 4-7-му добу. Клінічне та мікологічне одужання в терміни від 19 до 28 діб було отримано у 9 хворих (75%), у 3 значне клінічне покращення і повне мікологічне одужання.
При лікуванні інтертригінозного мікозу мазь Віосепт наносили на уражені ділянки в міжпальцеві складки стоп 2 рази на добу.
Стан хворих покращувався під впливом лікування протягом перших 5-7 діб.
Повне клінічне і мікологічне виліковування в терміни від 22 до 43 діб було отримано у 8 хворих (66,6%), у 4 хворих (33,3%) на фоні значного клінічного покращення було отримано мікологічне виліковування.
При лікуванні хворих маззю Віосепт ми не спостерігали ніяких ускладнень і побічних явищ.
На основі проведених досліджень та спостережень ми рекомендуємо широко використовувати Віосепт для лікування поверхневих піодермій і поверхневих мікозів гладкої шкіри. За нашими спостереженнями, при лікуванні поверхневих піодермій мазь Віосепт по ефективності не поступається Бактробану, а при лікуванні поверхневих мікозів гладкої шкіри за терапевтичною ефективністю не поступається іншим сучасним антимікотичним препаратам для зовнішнього використання, які є в аптечній мережі України.
Литература:
- Мещерский Г.И. В кн. Основы клиники, экспертной и социальной венерологии и дерматологии. Т. I. Госкомиздат, 1931, с. 296.
- Черногубов Н. А. Там же стр. 478
- Дарье Ж. Основы дерматологии. М.Л, 1930,с. 208 и 720
- Григорьев П.С. Учебник венерологичеких и кожных болезней. 1938 с.384
- Jessner Max. Berlin. 1934, p 130
- Картамышев Л.Н. Болезни кожи 1960. С.23
- Машкиллейсон Л.Н.Болезни кожи. 1960, с 23
- Машкиллейсон Л.Н. Лечение и профилактика кожных болезней. Медицина, 1964, с. 99.
- Хоронжак Т., Расович В., Слепек С. Гнойничковые болезни кожи. Польское государственное медиздательство, 1970, с. 181.
- Глухенький Б.Т., Делекторский В.В., Федоровская Р.Ф. Киев, «Здоров’я», 1983.
- Науменко А.Н., Задорожная А.Г. Применение Виосепта в отоларингологической практике.
- З. Єзьоро Лечение Виосептом пиодермий. III хирургическая клиника, Вроцлав. Отдельный оттиск, 2002.
- Яцына Т. Онышкевич Лечение Виосептом поверхностных микозов гладкой кожи. I клиника общей хирургии мединститута в Люблине. Отдельный оттиск, 2002.
- Глухенький Б.Т. Лечение пациентов с гнойничковыми заболеваниями кожи маззю Бактробан (Мутироцин). Укр. мед. часопис 4(12) 1999, с. 22-24.
- Ohama et al. Skin-isolated community — acquired staphylococcus aureus: in vitro resistance tu methicillin and erythromycin. Y. Amer. Acad. Dermatol. 1989, 3, p. 544-546.
- Martin de Nicolas M.M. et al. In vitro activiti of mupirocin. Rev. Esp. Quimioterap. 1995, 8(2) 145-150.
- Kraus et al. Comparison of mupirocin ICAAC. Toronto. 1997.
- Leyden L.L. Therapy for acne vulgaris. New. Engl. J. 1997, 336 (16) p. 1156-1162.
 Барьеры на пути внедрения клинических рекомендаций по лечению внебольничной пневмонии: незнание, упрямство или беспечность?
Барьеры на пути внедрения клинических рекомендаций по лечению внебольничной пневмонии: незнание, упрямство или беспечность?
 Основные подходы к лечению часто болеющих детей
Основные подходы к лечению часто болеющих детей
 Боль в спине: современные подходы к патогенетическому лечению
Боль в спине: современные подходы к патогенетическому лечению
 Широкие терапевтические возможности Эриуса® в лечении аллергических заболеваний
Широкие терапевтические возможности Эриуса® в лечении аллергических заболеваний
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення
