- Головна
- /
- Статті
- /
- Дерматокосметологія
- /
- Медикаментозно индуцированные дерматологические реакции. Обзор клинических случаев*
Медикаментозно индуцированные дерматологические реакции. Обзор клинических случаев*
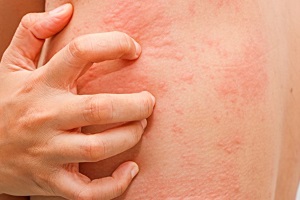
Поражения кожи относятся к наиболее распространенным побочным реакциям на лекарственные средства (ЛС). Применение большинства препаратов в 1-3% случаев сопряжено с риском активации иммунных механизмов. Индуцированные ЛС аллергические реакции отмечаются приблизительно у 5% индивидуумов популяции и составляют от 6 до 10% всех лекарственных побочных эффектов.
Среди применяемых классов препаратов b-лактамные антибиотики, сульфаниламиды и нестероидные противовоспалительные средства (НПВС) ответственны за 80% случаев возникновения аллергических и псевдоаллергических реакций. Способность вызывать редкие, однако серьезные с клинической точки зрения кожные побочные реакции описана у ингибиторов циклооксигеназы-2, таких как вальдекоксиб, в связи с чем применение последнего в настоящее время прекращено.
У больных с аллергией на то или иное ЛС краткосрочные и отдаленные результаты лечения зависят от точности постановки диагноза, оценки возможных взаимодействий препарата с другими фармакологическими средствами, а также четкого заполнения документации при регистрации побочного эффекта.
Дерматологические побочные эффекты часто наблюдаются при применении современных ЛС. Большинство из них проявляются в виде относительно невыраженной, но достаточно неприятной для пациента сыпи, которая быстро исчезает после отмены препарата, однако в некоторых случаях может перерасти в состояние, потенциально опасное для жизни больного. Все индуцированные ЛС кожные симптомы должны вызывать у врачей большую настороженность.
В данном обзоре рассмотрены 4 типа медикаментозно индуцированных кожных реакций, которые различаются по степени тяжести и терапевтическим подходам. Перед обсуждением каждого вида дерматологической реакции приводится описание типичного клинического случая, в котором заболевание, послужившее поводом к обращению за медицинской помощью, обычно нетяжелое, однако опасно возможными осложнениями, развивающимися на его фоне.
Пятнисто-папулезная экзантема
Описание клинического случая
Девочка 7 лет была обследована педиатром по поводу жалоб на жжение во время мочеиспускания, наблюдавшееся в течение недели. В остальном ребенок был здоров, без каких-либо серьезных перенесенных заболеваний в анамнезе. Родители отрицали повышение температуры, озноб, тошноту и наличие крови в моче. Девочка не принимала никаких препаратов, аллергические реакции на ЛС ранее не фиксировались. Основные жизненные показатели в норме, при обследовании серьезных нарушений не выявлено. В общем анализе мочи повышено количество лейкоцитов, обнаружена микрогематурия. Предварительный диагноз – инфекция мочевыводящих путей. Образцы мочи направлены на культуральное исследование и определение чувствительности микроорганизмов к антибиотикам. Пациентке назначен амоксициллин. Через 8 дней после начала антибиотикотерапии появились зудящие высыпания, их количество увеличилось на протяжении следующих суток. Повторно к педиатру ребенок пришел с симметричными эритематозными высыпаниями розово-красного цвета на туловище и конечностях ( www.medscape.com в разделе «Дистанционное образование врачей». Доступна для аккредитации в режиме он-лайн в течение 2006 г.
1 Department of Medicine, Division of Dermatology and Clinical Pharmacology, University of Toronto, Toronto, Canada; 2 Professor, Department of Dermatology, Johns Hopkins University School of Medicine, Baltimore, MD; 3 Chief, Department of Family Practice, Johns Hopkins Community Physicians, Baltimore, MD; 4 Assistant Professor, Johns Hopkins University School of Nursing, Baltimore, MD; 5 Associate Professor of Medicine, Yale University School of Medicine, New Haven, Connecticut; 6 Clinical Assistant Professor of Medicine (Dermatology), Drexel University College of Medicine, Private Practice, Drexel Hill, PA and Newtown Square, PA.
Литература
- Svensson C.K., Cowen E.W., Gaspari A.A. Cutaneous drug reactions. Pharmacol Rev 2000; 53: 357-379.
- Stern R.S., Wintroub B.U. Cutaneous reactions to drugs. In: Freedberg I.M., Eisen A.Z., Wolff K. et al. Fitzpatrick's Dermatology in General Medicine. 5th ed. New York, NY: McGraw-Hill; 1999: 1633-1642.
- Brackett C.C., Singh H., Block J.H. Likelihood and mechanisms of cross-allergenicity between sulfonamide antibiotics and other drugs containing a sulfonamide functional group. Pharmacotherapy 2004; 24: 856-870.
- Knowles S.R., Shapiro L.E., Shear N.H. Anticonvulsant hypersensitivity syndrome: incidence, prevention and management. Drug Saf 1999; 21: 489-501.
- Tilles S.A. Practical issues in the management of hypersensitivity reactions: sulfonamides. South Med J 2001; 94: 817-824.
- Roujeau J.C., Stern R.S. Severe adverse cutaneous reactions to drugs. N Engl J Med 1994; 331: 1272-1285.
- Katz S.D., Balidemaj K., Homma S. et al. Acute type 5 phosphodiesterase inhibition with sildenafil enhances flow-mediated vasodilation in patients with chronic heart failure. J Am Coll Cardiol 2000; 36: 845-851.
- Cribb A.E., Lee B.L., Trepanier L.A., Spielberg S.P. Adverse reactions to sulphonamide and sulphonamide-trimethoprim antimicrobials: clinical syndromes and pathogenesis. Adverse Drug React Toxicol Rev 1996; 15: 9-50.
- Amoxil® (amoxicillin capsules, tablets, chewable tablets, and powder for oral suspension) [prescribing information]. Research Triangle Park, NC: GlaxoSmithKline; June 2004.
- Thompson T., Frable M.A.S. Drug-induced, life-threatening angioedema revisited. Laryngoscope 1993; 103 (pt 1): 10-12.
- Golembiewski J.A. Allergic reactions to drugs: implications for perioperative care. J Perianesth Nurs 2002; 17: 393-398.
- Part 2: Summary statements evidence-based commentary. Ann Allergy Asthma Immunol 1999; 83: 672-676.
- Joint Task Force on Practice Parameters, American Academy of Allergy, Asthma and Immunology, American College of Allergy, Asthma and Immunology, and the Joint Council of Allergy, Asthma and Immunology. The diagnosis and management of anaphylaxis. J Allergy Clin Immunol 1998; 101 (pt 2): S465-S528.
- Ditto A.M. Drug allergy, part A: introduction, epidemiology, classification of adverse reactions, immunochemical basis, risk factors, evaluation of patients with suspected drug allergy, patient management considerations. In: Patterson R., Greenberger P.A., eds. Patterson’s Allergic Diseases. 6th ed. Philadelphia, Pa: Lippincott Williams & Wilkins; 2002: 295-334.
- Greenberger P.A. Part B., allergic reactions to individual drugs: low molecular weight. In: Patterson R., Greenberger P.A., eds. Patterson’s Allergic Diseases. 6th ed. Philadelphia, Pa: Lippincott Williams & Wilkins; 2002: 335-359.
- Altace® (ramipril) capsules [prescribing information]. Bristol, Tenn: Monarch Pharmaceuticals Inc; September 2
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення

 Кровь в моче
Кровь в моче
 Современные подходы к лечению вирусных гепатитов у детей
Современные подходы к лечению вирусных гепатитов у детей
 Холестаз
Холестаз
 Клиническая эффективность блокаторов Н1-гистаминовых рецепторов.
Клиническая эффективность блокаторов Н1-гистаминовых рецепторов.