сильный сухой кашель без температуры
Вопросы и ответы по: сильный сухой кашель без температуры
Спасибо за ответ
У моей девушки три недели назад начались сильные боли в груди, мы думали, что это невралгия. Через несколько дней начался довольно сильный сухой кашель, который мы списали на простуду. В итоге мы с дуру стали делать ей прогревания, которые здорово помогали от боли (а боль была такая, что она могла по 3 часа рыдать без остановки и практически перестала спать ночью). Позже выяснилось, что у неё пневмония + невралгия, вот такое нелепое совпадение.
Она в больнице уже полторы недели. Температура низкая, кашель усилился, плюс стало сложно дышать. На 4-й день её прибывания там поменяли антибиотики т.к. предыдущие ей не помогали. Не рентгене видно только слабую пневмонию правого лёгкого, когда её "слушают" хрипов практически нет, а вот КТ выявило очень сильную пневмонию правого лёгкого и небольшую левого.
Сегодня врач сказал, что ещё 10 дней ей подержат и, если улучшений не будет, отправят в другой город, как она выразилась, "к хирургам". Доктор ничего толком не поясняет, лишь говорит, что ситуация "очень серьёзная".
Подскажите, пожалуйста, насколько всё это может быть серьёзно? Неужели это так опасно? Ведь она в больнице, её вроде лечат, а улучшений нет, становится только хуже. Я понимаю, что вы не в состоянии ответить на мой вопрос, не зная всей картины, но подскажите хотя бы какие могут быть осложнения? Мы уже извелись от неопределённости, сил нет ждать неизвестно чего.
Заранее большое спасибо.
Лечение у терапевта результата не дало, через неделю после амбулаторного лечения самочувствие ухудшилось. Кроме боли в груди появилась еще тяжесть,кашель усилился (без мокроты),слабость стала сильнее, появился непонятный болезненный спазм (ощущение как будто от середины груди и в горло прокатывается шар)- только днем, болят нижняя часть ребер и ощущение было, что ребра на размер больше, удушья не было, ночью кашля нет.
18.11.2011 направлена в облбольницу к пульмонологу на консультацию,который дал направление на бронхоскопию по результатам которой будет назначено лечение. От бронхоскопии я отказалась из-за побочных действий после ее проведения. Прошла спирографию с применением 200мкг сальбутамола. Спирометрия без сальбутамола: FVC- 3.52, долж-3.46;FEV1 – 3.41 долж-3.0;PEF L/s- 7.28 долж-6.86; FEV 1% -96.9 долж-82.5. Заключение: спирометрия нормальная. Спирометрия через 15мин после ингаляции сальбутамола: FVC ПОСТ- 3.72 ПРЕ -3.52; FEV1 ПОСТ – 3.44 ПРЕ -3.41; PEF L/s ПОСТ – 6.64 ПРЕ- 7.28; FEV 1% ПОСТ – 92.5% ПРЕ – 95.5. Заключение – проба отрицательная.
24.11.2011 обратилась в частную клинику за консультацией к пульмонологу.Пульмонолог дал направление на рентгеноскопию.Результат рентгеноскопии: легкие без очаговых и инфильтративных затемнений,обычной воздушности,легочный рисунок усилен,умеренно деформирован в прикорневых отделах,корни понижены в структуре,диафрагма четкая,синусы свободные,сердце и аорта в норме; заключение: прикорневой пневмофиброз. Пульмонолог на основании заключения рентгеноскопии поставила диагноз обострение хронического бронхита отягощенное остеохондрозом. Назначено лечение: лазолван внутривенно 10уколов; серрата 10дн.; ереспал сироп 14дн; рапитус -10дн.; бронхомунал – 10дн; дыхательная гимнастика; массаж на грудную клетку. Лазолван смогла проколоть только 6 уколов, рапитус не принимала из-за отсутствия в аптеках города, сделала 10 сеансов массажа на гр.клетку. Самочувствие немного улучшилось.
13.12.2011 легла на лечение в стационар пульмонологического отделения. Врач поставил диагноз ХОЗЛ 1стадия обострение ЛИО. Лечение: внутривенно латрен (капельницы), лазолван 10уколов, дексаметазон 3капельницы, сода-буфер, тиотриазолин, амплипульс на гр.клетку 10дн; ингаляция с фликсотидом 7дн. Улучшений нет. В процессе лечения сданы следующие анализы: 20.12.2011 анализ мочи: удельный вес 1021,белок не обнар.,сахар не обнар.,Эп пл ед в п/з; альфа 4-7 в п/зр; фосфаты; 14.12.2011 развернутый анализ крови: Ht -0,39; гемоглобин148;эритроциты 4,4;цветовой показатель 1,0; средний объем эритроцитов 89; тромбоциты 288; лейкоциты 14,3; нейтрофилы сегментоядерные 74; лимфоциты 22; моноциты 4;скорость оседания эритроцитов 7. Развернутый анализ крови 20.12.2011: Ht 0,47; гемоглобин155; эритроциты 4,8; цветовой показатель 0,97; средний объем эритроцитов 88; тромбоциты 331; лейкоциты 9,3; нейтрофилы палочкоядерные 2, сегментоядерные 59; эозинофилы 1; лимфоциты 26; моноциты 12; скорость оседания эритроцитов 5. Прошла УЗИ щитовидной железы – отклонений от нормы нет.
23.12.2011 направлена на консультацию к аллергологу в облбольницу.Аллерголог ставит диагноз бронхиальная астма возможно с аллергическим уклоном. Назначил принимать симбикорт 2 р в день в течение 3мес.
23.12.2011 сделала томографию гр.клетки режим сканирования – спиральный,контрастное усиление – ультравист 300 – 100мл в/в болюс.Результаты томографии: легкие полностью расправлены,равномерной пневматизации,без очаовых и инфильтративных изменений,легочный рисунок не изменен,трахея и бронхи I-V порядка проходимые,без внутрипросветной патологии,на доступных осмотру участках легочного ствола,легочных артерий и их ветвей внутрипросветных дефектов контрастирования не выявлено, средостение не расширено,патологических образований в средостении не обнаружено,лимфоузлы корней легких и средостения не увеличены,скопления жидкости в плевральных полостях и в околосердечной сумке не выявлено,листки плевры и перекарда не утолщены; костно-деструктивных изменений грудного отдела позвоночника,ребер и грудины не выявлено.
Лечение на стационаре пульмонологии значительных результатов не дало: спазм почти прошел (появляется иногда но не такой болезненный как раньше), тяжесть в груди не прошла,кашель не прошел (мокроты нет),периодически болят ребра.Спать могу только на спине,если ложусь на бок или на живот тяжесть усиливается,ощущение при этом такое как-будто внутри сжимается сосуд какой- то.
Помогите с уточнением диагноза и лечением. Буду благодарна за помощь.
1.Антитела к цитомегаловирусу IgG 7,7(норма меньше 0,6)
2.Антитела к нуклеарному антигену вируса Эпштейна-Барра IgG более 600(норма меньше 20) и это на фоне приема энгистола и протефлозида. Какие меры вообще необходимо предпринять-дополнительная диагностика? или еще что-либо?

от изжоги принимаю омепразол раз в сутки около 3- лет. В 2011г- начали болеть плеченые суставы и ноги- после посещения травматолога- субхондральный остеосклероз суставной впадины лопатки, вырикозное расширение вен нижних конечностей. Прошла курс лечения, суставы сейчас не болят, ногам легче. 24 июня 2012г начала кашлять ( по пути с моря район Крымска после наводнения) кашель сухой почти без мокроты, почти не переставая кашляла до марта. 10 марта появилась температура до 38 и сильный кашель. Доктор прописал антибиотик, амброксол, коделак, потом принимала бронхорус, синекод, арбидол, амоксиклав 1000, народные средства- редька с медом, отвар грудного сбора, барсучий жир ( пила), горчичники, банки, растирлась козьим жиром; ( температура прошла через 3 дня) Кашель не прекращался, появилось чувство удушья в области житовидной железы, сильная боль за грудиной по центру и справа , 10 мая на теле появилась сыпь ( отдельно располоденные красные прыщи, расплывающиеся в окружность на третьи сутки, обратилась к дерматологу- решили медикаментозный дерматит, прекратила принимать все препараты, назначено тавегил, глюконат кальция ( в/м), угольные таблетки - на 8-м уколе повторное высыпание, замена лечения- супростин (в/м), тиосульфат натрия (в/в) Этрерос гель, высыпало на 9-м уколе. Дерматолог выдал направление на консультацию в областной центр для установления диалноза- лечение не дало результата. Без назначения решила на всякий случай проверить щитовидку ( УЗИ-норма, гормоны- Т3, Т4, ТТТ- норма, АТкТПО- 175 МЕ/мл ( НОРМА до 35), Обратилась опять к терапевту, предложил консультацию в одластной больнице, сдала анализы- СОЭ- 40, билирубин- 20,6, в моче - BLD Ca 25 Ery/uL , терапевт предположил, что кашель аллергический- выписал супрастинекс- после 4-х дней приема- кашель не прошел; 20.06.2013г ЛОР выписал Тандум-верде- впрыскивать, леденцы с шалфеем, Хлорофиллипт - полоскать горло. 18.03.13г.- ФЛГ- норма, 17.06.13г.- рентген легких- все чисто.
Делала УЗИ сердца - значительный отклонений нет.И ещё,на фоне вышеизложенного- повышенное потоотделение последние 3 года (10 мин ходьбы прогулочным шагом- пот течет ручьем по лицу( даже капает с кончика носа), шее,спине, под мышками
(с детства- от холода и от волнений усиливается- так что пояс на юбке мокрый, сейчат печет постоянно), начали сильно потеть ступни ног .помогите пожалуйста у меня уже панический страх от того что я не знаю чем могу болеть.
Мне 38лет. Дней 7 назад в голосовых связках было ощущение першения,голос становился слегка хрипатым, лёгкое покашливание восстанавливало голос, на след. день появился нечастый сухой кашель, но иногда немного отхаркивалась мокрота желто-зеленоватого цвета, для этого приходилось хорошенько откашляться, в аптечке был мукалтин и лазалван, стал принимать чтобы улучшить отделение мокроты. Принимал их 2 дня,отхаркивалось также неохотно и немного как правило утром, кашель приступами сухой, нечастый, редко,но провоцирует рвотную реакцию,температура в норме, общее состояние нормальное, головных болей нет,першение в горле осталось, глотается пища нормально, на ангину не похоже, глотается без болей, голос изменился, хрипатый,слегка заложен нос. По описаннию похоже на фарингит,перестал пить отхаркивающие, около 2х дней попробовал спрей Новосепт, кашель уменьшился, но горло продолжало першить, голос не восстанавливался,добавил Биопарокс, уже третий день его использую, першение в горле пропало, кашель не сильный,при этом ощущение что есть чему откашляться,но не откашливается, на утро при глубоком вдохе какое-то странное ощущение в области солнечного сплетения, не болит, но как-то странно, дышится при этом легко, да и язык имеет желтоватый налет, голос вроде восстанавливается, смущает только ощущение при вдохе и налет на языке. Заниматься самолечением не люблю, но как только вернусь из загран.коммандировки сразу пойду к врачу. Будут ли какие рекомендации, еще 7 дней до возвращения на родину. Спасибо!
Популярные статьи на тему: сильный сухой кашель без температуры

Аллергический кашель является одним из наиболее частых симптомов, указывающих на развитие в организме опасных явлений со стороны иммунной системы.

Одышка на выдохе, кашель и чувство стеснения в груди, возникающие без видимой причины, после физических нагрузок, при контакте с химическими веществами или вдыхании загрязненного воздуха - все это симптомы бронхиальной астмы.

Астматический бронхит – развитие воспалительного процесса в бронхах под воздействием аллергена, который приводит к их спазму.
Вирус иммунодефицита человека (ВИЧ) является наиболее сильным из всех известных факторов риска, способствующих активации латентной туберкулезной инфекции.
В течение последних двух десятилетий клиническая медицина повсеместно обновляет идеологию и направление развития.

Во всем мире широко распространены заболевания, возникающие в результате сенсибилизации организма человека к пыльце ветроопыляемых растений, которые называют поллинозами.

Муковисцидоз (МВ) – наиболее распространенное наследственное заболевание с аутосомно-рецессивным типом наследования, универсальная экзокринопатия. Естественное течение заболевания тяжелое и в 80% случаев заканчивается летально в первые годы жизни.
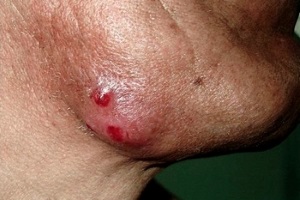
Актиномикоз (лучистогрибковая болезнь) – хроническое гнойное неконтагиозное заболевание человека и животных, в основе которого лежит формирование специфических гранулем в любых органах и тканях.
Менингококковая инфекция – не часто встречающееся заболевание: далеко не каждый участковый врач за всю свою практику сталкивается хотя бы с одним таким больным.






