кашель при аритмии
Вопросы и ответы по: кашель при аритмии
Огромное спасибо за консультацию!
Михаил Валентинович, я в тупике... Прошла множество анализов, МРТ ГМ и МРТ ШОП, рентгены позвоночника, дважды Холтеровское мониторирование ЭКГ (все исследования прохожу в частных клиниках, в поликлинике нет возможности) - диагнозов и лечения нет...
Второй раз за 2 года прохожу Холтеровское мониторирование ЭКГ, но приступы (усиленное сердцебиение (с перебоями), головокружение, сжатие в области сердца и в области щитовидки, повышение АД, чувство нехватки воздуха, холодный пот, днем - шаткость при ходьбе и слабость в ногах) уловить не удается. Эти приступы бывает 2-3 раза на месяц (могут днем, могут ночью, неожиданно).
Мониторирование проводилось Холтером SDM3 (3-канальный, с 3-мя отведениями) - это лучшее, что есть в нашем областном центре в частных клиниках. Да и расшифровка мониторирования отличается... Какие характеристики этой модели Холтера ЭКГ? Что такое "непригодные QRS"? Определяет ли Холтер SDM3 характер аритмии?
Вторично на Холтеровском мониторировании выявляется "На протяжении суток, независимо от частоты синусового ритма, регистрируется разноамплитудность и полиморфность зубца Т. На фоне синусовой тахикардии регистрируется депрессия сегмента ST 0,5-1 мм.". Это ишемия? Или это повязано с давней стойкой гипертонией?
Ранее у меня иногда повышался тиреоидный гормон Т4. В 2004 г. был повышен Т4 = 16,3 дл/мл (норма 4,2 - 12,0 дл/мл) - сдавала в эндокринологическом диспансере. Было назначено анаприлин и еще несколько БАД-ов (диагноз в карточке не указан..., все назначения написаны были на листочках бумаги). Далее принимала Мерказолил (поддерживающую дозировку), большую дозировку не могу переносить из-за сильных головокружений и шаткости при ходьбе. В 2006 г. (после приема медикаментов) сдавала в частном мед. центре: Т4 - норма, хотя симптомы гипертиреоза остались (ускоренное сердцебиение, повышение АД, чувство сжатия в сердце и в области щитовидки (диффузный зоб), эмоциональность, повышенная потливость, блеск в глазах, желудочно-кишечные расстройства). Эти симптомы меня сопровождают с 22 лет и до сегодня (сейчас мне 46). С присоединением климакса симптомы усилились вдвое. В 2015 г. сдала анализы на тиреоидные гормоны + паратгормон (что удивительно, Т4 оказался в норме, а паратгормон повышен (?)):
4.07.2015 г. тиреоидные гормоны: Т4 свободный (FT4) - 15.02 пмоль/л (норма 9.0 - 20.0 пмоль/л); Т3 свободный (FT3) - 4.42 пмоль/л (норма 4 - 8,3 пмоль/л); антитела к тиреопироксидазе - 6.5 lU/ml (норма до 50 lU/ml); ТТГ - 1.63 мМЕ/мл (норма 0.25 - 5.0 мМЕ/мл)
7.12.2015 г. (паратгормон - повышен) - 74.8 пг/мл (норма 15.0 - 65.0 пг/мл) (!)
Почему при нормальных показателях Т4 у меня остались симптомы сопровождающие гипертиреоз? Может ли влиять постоянный прием бета-блокаторов (с 2001 г.) на результат анализа на тиреоидные гормоны?
С чем может быть связан такой симптом, как нехватка воздуха (ощущение, что дыхание и сердцебиение в разнобой) - с гипертонией или ишемией?
Сжимающие боли в области сердца (не более 15 минут) с чем могут быть связаны? Это от повышенного давления, от ускоренного сердцебиения, или ишемии? Пару раз использовала Нитроглицерин, легче, но появлялась выраженная головная боль... В поликлинике сказали быть осторожной, не экспериментировать, из-за наявности Недостаточности мозгового кровообращения в ВВБ...
Как правильно принимать Бисопролол согласно данных Холтера ЭКГ (данные предыдущей консультации публикую ниже)?
С 2010 г. принимаю Лозап 50, вот уже более 6 месяцев появился кашель (особенно, если спиной упираюсь об спинку кресла) - это может быть связано с приемом Лозапа, или чем-то другим?
Нужно ли сдавать анализы на липопротеиды фракционно? Какие лабораторные обследования пройти?
Буду благодарна за консультацию!
ПРЕДЫДУЩАЯ КОНСУЛЬТАЦИЯ:
17 октября 2016 года
Спрашивает Наталья:
Добрый день!
Прошу проконсультировать согласно данных Холтера в сочетании с симптомами и другими данными обследований. Женщина 46 лет. Бывают приступы: усиленное сердцебиение (с перебоями), головокружение, сжатие в области сердца, повышение АД, чувство нехватки воздуха, холодный пот, днем - шаткость при ходьбе. Купирую Бисопрололом. Также принимаю "Лозап 50" (гипертоническая б-нь 2 ст.), но он вызывает кашель. Чем можно заменить? Иногда отекают голени и стопы (преимущественно, летом). С чем это связано?
В сентябре прошла Холтеровское мониторирование ЭКГ (Холтер установили на дому; выраженных приступов сердцебиения не было; выполняла умеренную нагрузку, которую возможно выполнить при нарушении координации; отмечались такие симптомы - временами нарушение равновесия и кратковременные (но частые) головокружения, чувство сдавления в области сердца, стойкое повышение АД (после физ. нагрузки происходит резкое повышение АД), ощущение нехватки воздуха, шаткость при ходьбе (после умеренной физ. нагрузки) и нарушение координации).
Данные Холтеровского мониторирования ЭКГ 12-13.09.2016 г.:
Средняя ЧСС 80/мин. Сон 6 ч.50 мин. ЧСС во время сна 69/мин., во время бодрствования 85/мин. Циркадный индекс 1.24.
Ритм:
Тахикардия >110 00:28:07 максимальная ЧСС 125/мин. (12.09.16 21:51:51)
Аритмия 00:00:17
Брадикардия (<50)-- минимальная ЧСС 56/мин. (13.09.16 08:30:00)
QRS: всего 102330, желудочковых (V) 234, наджелудочковых (S) 481, непригодных (A) 462.
Минимальный R-R 200 (13.09.16 02:50:54)
Минимальный R-R(NN) 232 (13.09.16 10:24:38)
Максимальный R-R 2317 (13.09.16 02:02:35)
Максимальный R-R(NN) 1190 13.09.16 10:55:51)
Во время суточного мониторирования регистрируется синусовый ритм с частотой от 60 в ночное время, днем до 64 до 112 уд. в мин. Тенденция синусового ритма к нормосистолии в дневное время, недостаточному снижению частоты в ночное время, с умеренным приростом частоты ритма во время физически-эмоциональных нагрузок. В вечернее время регистрируются редкие одиночные предсердные экстрасистолы, а в ночное время имели место редкие одиночные желудочковые экстрасистолы. На протяжении суток, независимо от частоты синусового ритма, регистрируется разноамплитудность и полиморфность зубца Т. На фоне синусовой тахикардии регистрируется депрессия сегмента ST 0,5-1 мм.
К заключению Холтеровского мониторирования прилагаются кардиограммы на 8 страниц.
Я даже не подозревала, что у меня может быть пульс ниже 60 уд./мин. (возможно, это на фоне довольно длительного приема бета-блокаторов)... Максимальное ЧСС 125 уд./мин. было именно в состоянии покоя - во время просмотра телевизора. Теперь я не знаю каким образом принимать "Бисопролол", ведь бывает как тахикардия (более 120 уд./мин), так 56 уд./мин. Поэтому решила принимать "Бисопролол" в экстренных случаях...
И на этом Холтере выявляется то же "На протяжении суток, независимо от частоты синусового ритма, регистируется разноамплитудность и полиморфность зубца Т. На фоне синусовой тахикардии регистрируется депрессия сегмента ST 0,5-1 мм.". Это ишемия? Или это повязано с давней-давней гипертонией? Или с сопутствующими заболеваниями: тенденция к гипокальциемии; недостаточность мозгового кровообращения в ВББ на фоне остеохондроза шейного (4 протрузии, деформирующий артроз, выпрямленный лордоз, остеофиты, дегидратация) и грудного (кроме остеохондроза и остеофитов, деформация тела Th8 позвонка (вероятно на фоне гипокальциемии)) отделов позвоночника. Раннее иногда повышался гормон Т4 (щитовидка увеличена), сейчас же симптомы сердечные, желудочные, неврологические те же (вес - норма), а гормон Т4 в норме. Может ли "маскировать" результат анализа постоянный длительный прием бета-блокаторов? Снижают ли бета-блокаторы на метаболизм?
Кроме этого на МРТ головного мозга : Желудочковая система — умеренная деформация передних рогов боков тел S = 4,7 мм, D = 4,2 мм. Вещество мозга: Определяются выраженные очаговые изменения обеих гемисфер, выраженные несколько более субкортикально. Отмечается незначительная деформация мозолистого тела. Конвекситальные субарахноидальные пространства — незначительно расширены в проекции полюсов высот долей.
На МР ангиограммах (без в/в контрастного усиления): ВСА справа = 3,6 мм, слева = 3,5 мм; позвоночная артерия справа = 2,2 мм, слева = 2,2 мм, основная артерия = 2,5 мм. Неравномерное сужение (спазмирование) ветвей СМА.
С чем же связаны выше указанные симптомы (усиленное сердцебиение (с перебоями), головокружение, сжатие в области сердца, повышение АД, чувство нехватки воздуха, холодный пот, днем - шаткость при ходьбе + нарушение координации движений) - это кардиологические, неврологические, или эндокринологические нарушения? Эти симптомы меня "преследую", примерно, с лет 19... На ЭХО КГ (делала лет 9 тому) выявлено лишь незначительное уплотнение межжелудочковой перегородки и уплотнение передней створки митрального клапана и ударный объем 45 мл.
И еще... В 2001 г. пришлось сильно понервничать (довели), после чего появились длительное повышение АД до 175/110 мм рт.ст. с тахикардией, головокружение, слабость в ногах; терпкость, преимущественно, в левой руке; боль в шейно-грудном отделе позвоночника. Без рентгена и других видов обследования (МРТ в 2001 г. было нереально пройти), установили диагноз ВСД; выписали "Корвитол" "Барбовал", Ламинарию в связи с увеличением щитовидной железы…
В июле 2016 г. перенервничала, АД повысилось до 198/103 мм рт. ст., шатало ужасно и давило в груди (приняла 25 мг "Лозап" и 0,5 таблетки "Бисопролола", сбила АД до 158/98 мм рт. ст., пульс нормализировался; приблизить к норме удалось после еще 25 мг "Лозапа". Подскажите, пожалуйста, вредно ли повышение АД выше 180 мм рт. ст. систолическое при недостаточности мозгового кровообращения?
Буду очень благодарна за консультацию!
07 ноября 2016 года
Отвечает Бугаёв Михаил Валентинович:
Врач кардиохирург высшей категории
информация о консультанте
Здравствуйте. В первую очередь нужно все-таки постараться зафиксировать ЭКГ (при помощи холтеровского мониторирования) именно во время приступов, только тогда можно говорить о правильном лечении. Тем более, Вы говорите, что они частые, но во время проведенного мониторирования их не было. Частые головокружения обычно связаны с мозговыми проблемами, покажитесь также невропатологу. Препараты для контроля гипертонии, тот же бисопролол, принимаются не при повышении АД, а регулярно, ежедневно, для того, чтобы предупредить его повышение.
Прошу проконсультировать согласно данных Холтера в сочетании с симптомами и другими данными обследований. Женщина 46 лет. Бывают приступы: усиленное сердцебиение (с перебоями), головокружение, сжатие в области сердца, повышение АД, чувство нехватки воздуха, холодный пот, днем - шаткость при ходьбе. Купирую Бисопрололом. Также принимаю "Лозап 50" (гипертоническая б-нь 2 ст.), но он вызывает кашель. Чем можно заменить? Иногда отекают голени и стопы (преимущественно, летом). С чем это связано?
В сентябре прошла Холтеровское мониторирование ЭКГ (Холтер установили на дому; выраженных приступов сердцебиения не было; выполняла умеренную нагрузку, которую возможно выполнить при нарушении координации; отмечались такие симптомы - временами нарушение равновесия и кратковременные (но частые) головокружения, чувство сдавления в области сердца, стойкое повышение АД (после физ. нагрузки происходит резкое повышение АД), ощущение нехватки воздуха, шаткость при ходьбе (после умеренной физ. нагрузки) и нарушение координации).
Данные Холтеровского мониторирования ЭКГ 12-13.09.2016 г.:
Средняя ЧСС 80/мин. Сон 6 ч.50 мин. ЧСС во время сна 69/мин., во время бодрствования 85/мин. Циркадный индекс 1.24.
Ритм:
Тахикардия >110 00:28:07 максимальная ЧСС 125/мин. (12.09.16 21:51:51)
Аритмия 00:00:17
Брадикардия (<50)-- минимальная ЧСС 56/мин. (13.09.16 08:30:00)
QRS: всего 102330, желудочковых (V) 234, наджелудочковых (S) 481, непригодных (A) 462.
Минимальный R-R 200 (13.09.16 02:50:54)
Минимальный R-R(NN) 232 (13.09.16 10:24:38)
Максимальный R-R 2317 (13.09.16 02:02:35)
Максимальный R-R(NN) 1190 13.09.16 10:55:51)
Во время суточного мониторирования регистрируется синусовый ритм с частотой от 60 в ночное время, днем до 64 до 112 уд. в мин. Тенденция синусового ритма к нормосистолии в дневное время, недостаточному снижению частоты в ночное время, с умеренным приростом частоты ритма во время физически-эмоциональных нагрузок. В вечернее время регистрируются редкие одиночные предсердные экстрасистолы, а в ночное время имели место редкие одиночные желудочковые экстрасистолы. На протяжении суток, независимо от частоты синусового ритма, регистрируется разноамплитудность и полиморфность зубца Т. На фоне синусовой тахикардии регистрируется депрессия сегмента ST 0,5-1 мм.
К заключению Холтеровского мониторирования прилагаются кардиограммы на 8 страниц.
Я даже не подозревала, что у меня может быть пульс ниже 60 уд./мин. (возможно, это на фоне довольно длительного приема бета-блокаторов)... Максимальное ЧСС 125 уд./мин. было именно в состоянии покоя - во время просмотра телевизора. Теперь я не знаю каким образом принимать "Бисопролол", ведь бывает как тахикардия (более 120 уд./мин), так 56 уд./мин. Поэтому решила принимать "Бисопролол" в экстренных случаях...
И на этом Холтере выявляется то же "На протяжении суток, независимо от частоты синусового ритма, регистируется разноамплитудность и полиморфность зубца Т. На фоне синусовой тахикардии регистрируется депрессия сегмента ST 0,5-1 мм.". Это ишемия? Или это повязано с давней-давней гипертонией? Или с сопутствующими заболеваниями: тенденция к гипокальциемии; недостаточность мозгового кровообращения в ВББ на фоне остеохондроза шейного (4 протрузии, деформирующий артроз, выпрямленный лордоз, остеофиты, дегидратация) и грудного (кроме остеохондроза и остеофитов, деформация тела Th8 позвонка (вероятно на фоне гипокальциемии)) отделов позвоночника. Раннее иногда повышался гормон Т4 (щитовидка увеличена), сейчас же симптомы сердечные, желудочные, неврологические те же (вес - норма), а гормон Т4 в норме. Может ли "маскировать" результат анализа постоянный длительный прием бета-блокаторов? Снижают ли бета-блокаторы на метаболизм?
Кроме этого на МРТ головного мозга : Желудочковая система — умеренная деформация передних рогов боков тел S = 4,7 мм, D = 4,2 мм. Вещество мозга: Определяются выраженные очаговые изменения обеих гемисфер, выраженные несколько более субкортикально. Отмечается незначительная деформация мозолистого тела. Конвекситальные субарахноидальные пространства — незначительно расширены в проекции полюсов высот долей.
На МР ангиограммах (без в/в контрастного усиления): ВСА справа = 3,6 мм, слева = 3,5 мм; позвоночная артерия справа = 2,2 мм, слева = 2,2 мм, основная артерия = 2,5 мм. Неравномерное сужение (спазмирование) ветвей СМА.
С чем же связаны выше указанные симптомы (усиленное сердцебиение (с перебоями), головокружение, сжатие в области сердца, повышение АД, чувство нехватки воздуха, холодный пот, днем - шаткость при ходьбе + нарушение координации движений) - это кардиологические, неврологические, или эндокринологические нарушения? Эти симптомы меня "преследую", примерно, с лет 19... На ЭХО КГ (делала лет 9 тому) выявлено лишь незначительное уплотнение межжелудочковой перегородки и уплотнение передней створки митрального клапана и ударный объем 45 мл.
И еще... В 2001 г. пришлось сильно понервничать (довели), после чего появились длительное повышение АД до 175/110 мм рт.ст. с тахикардией, головокружение, слабость в ногах; терпкость, преимущественно, в левой руке; боль в шейно-грудном отделе позвоночника. Без рентгена и других видов обследования (МРТ в 2001 г. было нереально пройти), установили диагноз ВСД; выписали "Корвитол" "Барбовал", Ламинарию в связи с увеличением щитовидной железы…
В июле 2016 г. перенервничала, АД повысилось до 198/103 мм рт. ст., шатало ужасно и давило в груди (приняла 25 мг "Лозап" и 0,5 таблетки "Бисопролола", сбила АД до 158/98 мм рт. ст., пульс нормализировался; приблизить к норме удалось после еще 25 мг "Лозапа". Подскажите, пожалуйста, вредно ли повышение АД выше 180 мм рт. ст. систолическое при недостаточности мозгового кровообращения?
Буду очень благодарна за консультацию!
На прошлой неделе мне сделали УЗИ сердца и щитовидной железы, а также суточный мониторинг ЭКГ. Аномалий ЩЖ не обнаужено, гормоны в норме.
При этом УЗИ выявлило наличие аномального дренажа легочной вены.
Мониторинг показал отсутствие аритмий. Указанные исследования были проведены при приеме кораксана и ежедневных внутривенных инъекциях "полярной смеси" (рибоксин, магний, калий и натрий). До того ежегодно фиксировались наджелудочковые и желудочковые аритмии (до 11 тыс. в сутки). При этом имеется такой диагноз, как синдром WPW.
Сегодня доктор выписал меня с дневного стационара с рекомендацией пожизненного приема кораксана.
Подскажите, пожалуйста, как повлияет прием кораксана на печень и остальные органы? Что я должна сделать дальше? Насколько опасен АДЛВ?
Постоянно ощущение удушья, периодами присутствует сухой обрывистый кашель, неделю назад сильно болели ноги - спасла троксевазиновая мазь, одышка. Флюрография ничего не показала.
Спасибо.
когда я сплю на левом боку, у меня возникают боли с левой стороны сжимающего характера. при этом происходит 2 резкий точка и меня пробивает на кашель, такое чувство что не хватает воздуха. и так на протяжение лет 5-6. я снимала ЭКГ, по результатам которого было известно, что у меня не полная блокада правой ножки пучка Гиса, синусовая аритмия. лично для себя я прошла ЭХО(УЗИ) сердци, где мне сказали что у меня изменения межжелудочковой перегородки по постмиокардиологическому типу. серьезно ли это все? и что мне делать? помоготе мне пожалуйста.
У меня сейчас такие симптомы: температура в течение 3 – х недель от 36,8 до 37,1. Причем с утра всегда 36,3, перед сном наверно понижается. Когда волнуюсь, то выше. Также почти постоянно наблюдается холодный пот на руках и ногах ( вроде чаще на ногах, причем не ночью), холодные руки и ноги, несмотря на тепмпературу, расстройство пищеварения ( сильное, судя по всему не переваривается вообще ничего), боли в груди, которые отдают в левую руку, иногда головкружение и ухудшение зрения, боли в верхней части шеи.
Началось все с болей в груди, которые отдают в левую руку, около года назад вроде из – за недосыпания и стресса( мне 19). Потом вроде бы они прошли. Однако приблизительно около 5 недель назад в течении 2 недель чередовались сильное отравление (я думал в результате Доместоса, так как рот и нос целый деньф ощущался запах) и боли в груди(намного сильнее тех, которые были раньше, прямо – таки фактически падал на ровном месте). В течении этих двух недель я пил уголь (у меня кстати синдром Жельбера – перегиб в 3 местах желчного – из-за него гастрит и дисбактериоз). Потом я поехал к одной известной народе=ной целительнице, которая помогала мне и членам моей семьи не раз. Он сказала про Жельбера (про что я знал и так), а также про ишемию сердца, которая вызвана слабостью спинных мышц – позвонки у меня буквально «ходили» (про это тоже знал, отсюда и сколиоз, остеохондроз поясничного отдела). После этого стал тренировать мышцы, но буквально через 2 дня мне стало хуже, вызвали скорую( очевидно сильно перетренировался и переволновался, так как не мог открыть челюсть без болей в шее). У меня была температура 37,8, повышенно давление(150 -120), пот, холодные руки,боли в сердце из-за которых не мог спать(1 ночь и до вечера). Забрали в больницу. В больнице стало лучше, однако ненормализировалась температура,холод и пот в конечностях, боли в сердце. Мне сделали исследования, не нашли ничего серъезного - была спайка в левом легких неизвестно откуда. С сердцем нашли тахикардию (была и раньше), аритмию (на фоне чего – то), уплотнение створок метрального клапана, если я правильно прочитал , на 3 мм, пролапс и....,также небольшие проблемы с сосудами головного мозга ( вроде гипер чего – то). Сказали ,что это ничего. Выписали. Так как я паникер и ипохондрик, что очевидно, так и есть, мне написали диагноз ВСД по смешаному типу. Далее продолжал жить у родителей неделю. При этом в результате моральной роботы после больницы пропала температура, однако безсонница осталась, холодные руки ноги тоже, и расстройства пищеварения ( хотя я пью холивер, бактерии для кишечника). Продолжал пить гранулы от стресса, витамины, зделали МРТ, ничего не нашли. В интернете прочитали про панические расстройства ( а стресс у меня был довольно большой – вплоть до мысли, что если поверну голову, то умру). Я серъезно так и думал, и вроде пошли улучшения. На пары до сейчас( последние 1-2 недели) могу ходить только по одной – появилась слабость, температура осталась, руки –ноги тоже. Появились страхи.
Однако на процедурах иглотерапии( для успокоения и убирания соматического расстройства) врач - кореец после третье процедуры сказал, что у меняя возможно, небольшое воспаление туберкулеза, так как он прослушал еще сухости в левом легком вверху. На сегодняшний день у меня с утра был кашель с мокротой( без крови) кроме тех же симптомов, и врде сухость во рту.
Помогите пожалуйст, подскажит, что делать – обратиться к кому – то и провести исследования, ведь у меня и вправду на это похоже. Врач посоветовал купить изониазид и рефампицин, никому ничего не говорить, он сам назначит дозировки. Что я и сделал. У меня родители, два брата и три сестры ( брат и сестра по 10 лет) . Скажите, говорить родителям или нет, так как я жил с ними целую неделю, ведь они и так эмоционально не в лучшем состоянии. Особенно боюсь за брата и сестру. Они все переболели после меня чем то вирусным. Надо учитывать и еще то , что я ипохондрик. Также имело место следующее обстоятельство. В больнице на второй день меня перевели в другую палату. Там был человек, у которого одно легкое вообще не прослушивалось. Что- то его съело, но не рак, так как ничего не нашли. Он сильно кашлял, и признался нам, что был болен тубиком раньше.Врачи выписали его «на домашнее лечение», при этом диагноз не указан. Я прожил с ним, пока его выписали через 1,5 дня. У меня в первый день после капельниц, температура стала нормальной, а потом опять повысилась до такой как есть. При это был еще и пилонефрит в больнице, камни, про которые я знал, опущение правой почки. Может это из-за пиелонефрита( и раньше повторялся, но ведб после недели антибиотиков, должен пройти? Почки правда побаливают). Также доктор, к которому я ходил, немного «вправил» позвоночник, однако совершенно ничего не изенилось – временно усилились боли в шее, возможно немного поднялась температура. По ощущениям был перерыв в температуре на два – три дня после больницы. Кололи флуконазол, инфузию, рибоксин, на ночь димедрол с аналгином, цефалексин, глюкозу, и еще какой – то антибиотик (Это на всякий случай ). Надо сказать, что когда узнал, что с МРТ все в порядке, стало лучше в плане передвижения – менше болело сердце и шея, а когда подумал про туберкулез – вроде с сердцем вообще лучше стало.
Подскажите плиз, паника штука страшная.
Последние года 1, 5 было довольно много переживаний. + перед этим меня беспокоила боль в правом боку, (обследовали гинекологи, была обнаружена фолликулярная киста яичников, назначили прием гормональных контрацептивов).
Меня беспокоит нерегулярный синусовый ритм на экг и ощущения замираний сердца. Подскажите, пожалуйста, чем это может быть вызвано и что с этим делать? Отчего так тяжело переносятся физические нагрузки?
Мне 23 года, рост 173 см, вес 56 кг.
Заранее спасибо!

Популярные статьи на тему: кашель при аритмии

21 декабря 2006 г. в Институте отоларингологии им. А.И. Коломийченко АМН Украины состоялось очередное, последнее в 2006 году заседание научного медицинского общества оториноларингологов г. Киева и Киевской области.

Сегодня депрессии значительно распространены во всем мире. Согласно статистике ВОЗ 4-5% населения земного шара страдают этой патологией, при этом риск развития большого депрессивного эпизода составляет 15-20%. По данным ВОЗ и Национального института.

Синдром сонного апноэ – патологическое состояние, при котором у пациента возникают повторные кратковременные остановки дыхания продолжительностью большее 10 секунд с частотой более 5 раз в час.
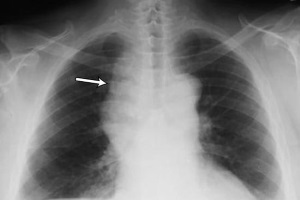
Понятие плеврального выпота подразумевает скопление жидкости в плевральной полости. Состояние, как правило, имеет вторичный характер и может возникать при множестве различных патологических процессов.
Бронхиальная астма (БА) является одной из актуальных проблем медицины. Она относится к числу наиболее распространенных заболеваний у человека (5-8% в общей популяции).

Гастроэзофагеальная рефлюксная болезнь чрезвычайно распространена и охватывает около 40% среди взрослого населения развитых стран. В странах Восточной Европы этот показатель достигает 40-60%, причем у 45-80% пациентов с ГЭРБ обнаруживается эзофагит

Статистика свидетельствует, что одним из наиболее частых заболеваний современности является гастроэзофагеальная рефлюксная болезнь (ГЭРБ).

Осложнения, возникающие при применении лекарственных средств, на протяжении истории развития медицины привлекали внимание представителей всех поколений врачей.
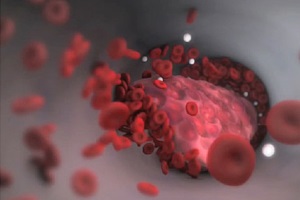
Тромбоэмболия легочной артерии – это внезапная закупорка артериального русла легких тромбом (эмболом), который образовался в венозной системе.




