- Головна
- /
- Статті
- /
- Акушерство, гінекологія, репродуктивна медицина
- /
- Вагиниты и вагинозы – болезни нашего времени
Вагиниты и вагинозы – болезни нашего времени

В структуре гинекологических заболеваний на сегодняшний день первое место занимают инфекционно-воспалительные процессы в половых органах. Наиболее распространенными вариантами патологии нижнего отдела полового тракта являются молочница (кандидозный вульвовагинит), неспецифический вагинит и бактериальный вагиноз. Сами эти заболевания не представляют серьезной угрозы для жизни и здоровья женщины, чего нельзя сказать об их осложнениях. На самом деле, именно эти три заболевания чаще всего приводят к развитию послеабортной и послеродовой инфекционной патологии, становятся причиной преждевременных родов, рождения маловесных детей и внутриутробного инфицирования плода. Поэтому выявление и лечение воспалительных заболеваний, поражающих влагалище, является первоочередной задачей акушеров-гинекологов.
Кандидозный вульвовагинит: «веселая молочница»
Практически нет такой женщины, которая в течение жизни ни разу не столкнулась бы с проявлениями молочницы – это заболевание хотя бы однажды отмечается у 80% женского населения нашей планеты, а у 40% женщин случаи молочницы, несмотря на проводимое лечение, повторяются с определенной регулярностью, то есть заболевание носит рецидивирующий характер. Факторами, провоцирующим развитие заболевания и возникновение обострений кандидоза, являются прием антибиотиков, оральных контрацептивов и других гормональных препаратов, беременность, нарушение иммунитета.
Возбудители молочницы - дрожжеподобные грибы рода Candida (отсюда назания-синонимы заболевания – кандидоз, дрожжевой кольпит). Причем в 80% случаев заболевание возникает благодаря одному виду кандид - C. Albicans. И это не так плохо, поскольку воспаление, вызываемое C. Albicans, в большей степени поддается лечению, чем процессы, вызванные другими представителями семейства (например, C. glabrata, C. Tropicalis), характеризующиеся хроническим течением и устойчивостью к противогрибковой терапии. В течении кандидоза выделяют три формы: кандидоносительство, острый кандидоз хронический кандидоз.
Кандидоносительство – это такая форма заболевания, при котором у больной полностью отсутствуют какие-либо жалобы, однако микроскопическое исследование влагалищных выделений выявляет структуры грибков.
Острая форма кандидоза характеризуется сочетанием следующих признаков
- Обильные выделения из половых путей различного цвета и консистенции (чаще - белые, похожие на сливки или творог) с нерезким кисловатым запахом.
- Зуд и жжение в области влагалища и наружных половых органов. Характерно постоянное присутствие этих симптомов, либо они усиливаются во второй половине дня, вечером, ночью. Зуд сопровождается расчесами, приводит к нарушению сна, формированию нервных расстройств.
- Отек, покраснение, высыпания на коже и слизистых влагалища и наружных половых органов.
О хронической форме кандидоза говорят в тех случаях, когда в течение года заболевание повторяется более 4 раз. Симптомы хронического кандидоза аналогичны таковым при острой форме заболевания, однако они характеризуются меньшей выраженностью, наличием связи между обострениями заболевания и фазой менструального цикла (симптомы возникают за неделю до месячных и стихают во время менструации).
Наиболее частыми осложнениями молочницы являются дрожжевой сальпингит (воспаление маточных труб), эндометрит (воспаление слизистой оболочки матки). При сниженном иммунитете может произойти распространение инфекции с развитием генерализованного кандидоза (общего грибкового заболевания организма).
С целью диагностики кандидоза применяются микроскопическое исследование и бактериологическое исследование (бакпосев) влагалищного отделяемого.
Характер лечения при кандидозе зависит от формы заболевания.
- Кандидоносительство в обычных условиях лечению не подлежит. Однако перед абортом, родами, хирургическим вмешательствами на половых органах рекомендуется проводить профилактическую противогрибковую терапию с целью предупреждения перехода кандидоносительства в острую форму заболевания.
- Острый кандидоз лечат при помощи сочетанного назначения противогрибковых препаратов местного и общего действия. Местно (в виде вагинальных таблеток, свечей, кремов) препарат назначают на 6-7 дней, противогрибковый препарат общего действия применяется однократно. Обязательным компонентом терапии является восстановление нормального состава влагалищной микрофлоры препаратами лактобактерий.
- Терапия хронического кандидоза отличается большей продолжительностью курса лечения (курс противогрибковой терапии удлиняется до 14 дней) с обязательным проведением профилактических курсов терапии с целью предупреждения рецидивов заболевания.
В качестве дополнительного метода терапии кандидоза можно использовать фитопрепараты на основе гвоздики, барбариса, ромашки аптечной.
Бактериальный вагиноз: болезнь с запахом «тухлой рыбы»
Бактериальный вагиноз, гарднереллез, влагалищный дисбактериоз – все это синонимы, обозначающие одно и то же заболевание, которое сравнительно недавно привлекло к себе внимание медицинской общественности в связи с повсеместным распространением и выявленной связью с возникновением у женщин тяжёлой гинекологической патологии, осложнений беременности и родов.
В основе бактериального вагиноза лежит нарушение баланса между представителями нормальной влагалищной флоры, что проявляется увеличением концентрации условно патогенных микроорганизмов (таких, как Gardnerella vaginalis, Mobiluncus, Bacteroides) и уменьшении (вплоть до полного исчезновения) содержания во влагалище его основных &laq2uo;жильцов» - молочно-кислых бактерий. Причем признаки воспаления при бактериальном вагинозе отсутствуют. Частота бактериального вагиноза в разных странах варьирует от 30 до 80%, причем в 50% случаев заболевание протекает бессимптомно.
В остальных случаях для бактериального вагиноза характерно наличие следующих симптомов:
- Обильные выделения из влагалища серого или белого цвета, с неприятным запахом, похожим на запах тухлой рыбы. Количество выделений увеличивается после полового акта или во время месячных. При длительно существующем заболевании выделения приобретают желтовато-зеленую окраску, становятся густыми, пенятся.
- Зуд в области влагалища и наружных половых органов.
- Боли при мочеиспускании, учащенное мочеиспускание.
- Неприятные, иногда болезненные ощущения во время полового акта.
Перечисленные симптомы нередко наблюдаются в течение нескольких лет.
При бессимптомном течении заболевания диагноз устанавливается только на основании лабораторных методов исследования, которым относятся микроскопическое исследование влагалищного отделяемого (обнаруживаются специфические для бактериального вагиноза ключевые клетки и небольшое количество лейкоцитов), аминотест, определение рН (кислотности) влагалищной среды (при бактериальном вагинозе рН обычно смещается в щелочную сторону, что отражает отсутствие или снижение количества молочно-кислых бактерий).
К осложнениям бактериального вагиноза относятся эндометрит, сальпингит, хорионамнионит (воспаление околоплодных оболочек), преждевременные роды, преждевременное излитие околоплодных вод, снижение массы плода, патологические маточные кровотечения, послеоперационные инфекционные осложнения. Кроме того длительные обильные выделения, характерные для бактериального вагиноза, нередко становятся причиной нарушения половой и репродуктивной функции женщины, снижают работоспособность и даже приводят к возникновению нервно-психических расстройств.
Терапия бактериального вагиноза заключается в назначении препаратов, действие которых направлено на устранение условно-патогенной флоры (на основе метронидазола, орнидазола тинидазола), и одновременное восстановление нормальной микрофлоры влагалища (при помощи эубиотиков).
Для профилактики развития заболевания и возникновения рецидивов женщины должны знать о вреде спринцевания антисептическими гигиеническими средствами, а также приема антибактериальных и гормональных препаратов без назначения врача. Кроме того, необходимо обратить внимание на состояние микрофлоры пищеварительного тракта, так как вагинальный и кишечный дисбактериоз тесно взаимосвязаны.
Неспецифический вагинит: в основе - воспаление
Неспецифические вагиниты – это группа инфекционно-воспалительных заболеваний влагалища, не относящихся к заболеваниям, передающимся половым путем (ЗППП). Воспаление вызывается активизацией условно-патогенных микроорганизмов, проживающих в половых путях, таких как кишечная палочка, стрептококки, стафилококки. В отличие от бактериального вагиноза, протекающего без признаков воспаления и базирующегося на нарушении состава микрофлоры, неспецифический вагинит – это, прежде всего, воспалительный процесс, который, параллельно, нарушает нормальный состав микрофлоры влагалища. Основной причиной развития неспецифического вагинита является нарушение трофических процессов в тканях влагалища (например, на фоне гормональной перестройки в климактерическом периоде, при нерациональном использовании средств для спринцевания, при опущении стенок влагалища и т.д.). В зависимости от характера течения заболевания выделяют острую, подострую и хроническую (рецидивирующую) формы заболевания.
Основные симптомы неспецифического вагинита:
- Влагалищные выделения - чаще всего жидкие, водянистые, гнойные, иногда пенистые. Часто выделения имею зловонный запах. В тяжелых случаях появляются кровянистые выделения
- Зуд в области наружных половых органов, причиной которого является раздражающе действие вытекающих белей (влагалищных выделений).
- Чувство жжения, ощущение давления, тяжести и жара в половых органах и в нижних отделах живота.
- Частые позывы на мочеиспускание, болезненное мочеиспускание.
- Болезненность во время полового акта.
Диагноз неспецифического вагинита устанавливается на основании осмотра в зеркалах и подтверждается микроскопическим исследование влагалищных выделений, при котором выявляются все признаки, типичные для воспалительного процесса (слущенные клетки эпителия, большое количество лейкоцитов).
Лечение неспецифического вагинита включает применение противовоспалительных средств (местное применение антисептиков- перманганат калия, фитотерапия – ромашка, хлорофилипит, шалфей), при рецидивирующих вагинитах, не поддающихся терапии, проводится лечение антибиотиками (короткими курсами с учетом чувствительности возбудителя). Также показана терапия, направленная на восстановление нормальной микрофлоры влагалища (эубиотики), поливитаминотерапия. Берегите здоровье!
Автор: врач акушер-гинеколог Румянцева Татьяна Степановна- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення

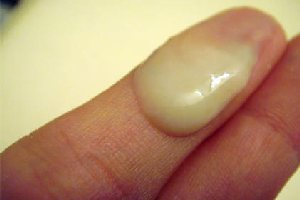 Бактериальный вагиноз: некоторые аспекты этиологии, патогенеза, клиники, диагностики и лечения
Бактериальный вагиноз: некоторые аспекты этиологии, патогенеза, клиники, диагностики и лечения
 Современный взгляд на проблему бактериального вагиноза
Современный взгляд на проблему бактериального вагиноза
 Бактериальный вагиноз
Бактериальный вагиноз
 Современный взгляд на проблему и лечение кандидозных вульвовагинитов
Современный взгляд на проблему и лечение кандидозных вульвовагинитов