- Головна
- /
- Статті
- /
- Ендокринологія. Цукровий діабет
- /
- Тиреотоксикоз
Тиреотоксикоз
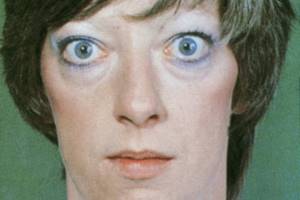
Синдром тиреотоксикозу – поняття, що включає стани, які проявляються клінічною картиною, зумовленою підвищеним вмістом тиреоїдних гормонів (вільного тироксину та трийодотироніну) в крові.
МКХ-10: Е05.0
Общая информация
До цієї групи відносять ДТЗ, багатовузловий токсичний зоб, токсичну аденому та інші стани.Клінічна епідеміологія. За даними ВООЗ, на ДТЗ припадає близько 60% усіх випадків тиреотоксикозу. Прогноз захворювання визначається своєчасністю його діагностики, наявністю ускладнень та адекватністю здійснюваної терапії. На ранній стадії захворювання пацієнти добре відповідають на лікувальні заходи, можливе повне одужання. Пізня діагностика, неадекватне лікування спричиняють подальший розвиток патології та втрату працездатності. Виникнення ускладнень (СН, токсичного гепатиту, недостатності надниркових залоз) роблять прогноз захворювання несприятливим.
Етіологія
ДТЗ – поліетіологічне захворювання. Його причини остаточно не з’ясовані. Значну роль у виникненні захворювання надають спадковим чинникам. На користь цього свідчать факти виявлення токсичного зоба або іншої тиреоїдної патології, антитіл до антигенів ЩЗ у родичів хворих токсичним зобом. Характер спадкування ДТЗ визначається багатьма генами, пов’язаними з головним комплексом гістосумісності. Доведено, що ДТЗ сполучається з наявністю HLA-Dw3 та HLA-DR3 відповідно у 3,86 і 5,9 раза частіше, ніж тільки HLA-B8. Розвитку захворювання передують застудні, інфекційні захворювання, хронічні інтоксикації, психічні та фізичні травми. Велике значення має загострення хронічного тонзиліту. Певний вплив на розвиток захворювання має гіперінсоляція, перегрівання, охолодження. Часто захворювання розвивається під час вагітності, після пологів, у період клімаксу.
Патогенез
Патогенез дифузного токсичного зоба складний. ДТЗ розглядається як аутоімунне захворювання з уродженим дефектом у системі імунологічного нагляду. При цій патології спостерігається дефіцит супресорів Т-лімфоцитів, що призводить до мутації заборонених клонів хелперів Т-лімфоцитів, які стимулюють В-лімфоцити до продукції специфічних імуноглобулінів, що мають властивість взаємодіяти з рецепторами тиреотропіну на тиреоцитах, викликаючи гіперфункцію і гіпертрофію залози. Надлишок тироксину та трийодотироніну зумовлює посилене поглинання кисню, підсилює процеси окиснення в тканинах, викликає роз’єднання процесів окиснювального фосфорилювання та зменшує нагромадження енергії у макроергічних сполуках. В організмі переважають процеси дисиміляції. Виникає підвищене руйнування білка і глікогену, відтак зменшується їх вміст у серці, печінці, м’язах, посилюється мобілізація жиру із жирових депо.
Клиническая картина
мКлінічні прояви ДТЗ розвиваються поступово. На перший план виступають симптоми порушення функціонування нервової, серцево-судинної, травної систем, збільшення ЩЗ, офтальмологічні ознаки. Хворі відчувають загальну слабкість, слабкість у ногах, втомлюваність. Спостерігаються серцебиття, пітливість, втрата маси тіла, випинання очних яблук, а також підвищена дратівливість, плаксивість. Відмічаються тремтіння рук, усього тіла. Важливим симптомом є зменшення маси тіла при збереженому апетиті та відповідному харчуванні. Характерні проноси. Важливими симптомами є м’язова слабкість, болі у кістках. У хворих виявляють збільшення ЩЗ 0-II ступеня за класифікацією ВООЗ (див. «Дифузний зоб»). Провідне місце займають серцево-судинні розлади: збільшення ЧСС, різні типи аритмій, доволі часто розвивається СН. Під час клінічного огляду виявляють зміни шкіри – її підвищену вологість і температуру, тремтіння витягнутих уперед рук. Наявні очні симптоми (екзофтальм, симптоми Грефе, Мебіуса, Штельвага та інші). При аускультації серця інколи прослуховуються систолічний шум, акцентуація тонів, постійна тахікардія. Частота пульсу збільшується, часто підвищується систолічний і знижується діастолічний тиск.Диагностика
При ЕКГ, окрім тахікардії й аритмій, можуть виявлятися ознаки підвищеної збудливості міокарда. За фазового аналізу серцевого циклу визначають синдром гіпердинамії. Час ахіллового рефлексу скорочений. У частини хворих на ДТЗ можливе виявлення підвищеного рівня цукру крові. Для діагностики захворювання важливим є визначення рівня вільного тироксину та трийодотироніну в крові (показники перевищують норму). Рівень тиреотропіну – знижений. При ДТЗ можуть виявлятися підвищені рівні антитіл до тиреоїдної пероксидази, тиреоглобуліну. Особливе значення для діагностики та моніторування лікування має проведення УЗД ЩЗ, виявлення її збільшення. Радіоізотопні методи діагностики використовують рідко (виключно для діагностики токсичної аденоми ЩЗ, розташування зоба у нетипових місцях).Диференційна діагностика
Найчастіше слід диференціювати з нейроциркуляторною дистонією, клімактеричним неврозом, атеросклеротичним кардіосклерозом, міокардитом. Діагностичне значення мають чітка клінічна картина ДТЗ, наявність гормональних змін (підвищення рівнів тироксину та трийодотироніну в крові, зниження рівня тиреотропіну).
Лечение
ФармакотерапіяОсновним методом лікування ДТЗ є призначення тиреостатичних та йодовмісних препаратів. Їх застосовують для довготривалої терапії з метою виліковування, щоб зняти симптоми тиреотоксикозу перед операцією, лікуванням радіоактивним йодом. Серед тиреостатичних препаратів є дві групи (Н03В – антитиреоїдні засоби): похідні тіоурацилу (метилтіоурацил, пропилтіоурацил) та похідні меркаптоімідазолу. Лікування починають з максимальної дози і продовжують до досягнення еутиреозу. Еутиреоз настає при використанні адекватних доз через 3-4 тижні. У подальшому дозу препарату поступово знижують кожні 3-4 тижні. З переходом на менші дози подальшу корекцію слід проводити повільніше (зменшувати не частіше ніж 1 раз на 2 міс). У середньому лікування триває 1-1,5 року. Після відміни препарату хворі перебувають під наглядом ендокринолога упродовж 2 років. Важливим аспектом контролю за лікуванням є необхідність простежувати за можливими змінами аналізу крові (одним з ускладнень лікування може бути гранулоцитопенія). У комплексному лікуванні застосовують препарати йоду (Н03С), β-блокатори (С07А), препарати калію (А12С), глюкокортикоїди (Н02).
Показання для хірургічного лікування такі:
• відсутність ефекту від консервативної терапії;
• швидке збільшення розмірів ЩЗ під час лікування;
• наявність великої ущільненої ЩЗ із симптомами стискання органів шиї;
• тяжка форма ДТЗ; • алергія чи агранулоцитоз під час вживання тиреостатиків;
• рецидив ДТЗ.
Показання до лікування радіоактивним йодом. Для лікування використовують ізотоп йоду-131 (V10X). Такий метод лікування показаний хворим після 40 років у разі відмови від операції; повторних рецидивах захворювання з наявними післяопераційними ускладненнями у вигляді двостороннього парезу зворотного нерва, гіпопаратиреозу; при гострих або хронічних психозах. Лікування радіоактивним йодом абсолютно протипоказано у дитячому та юнацькому віці, вагітним жінкам, матерям, які годують дітей. Хворі, що одержали таке лікування, перебувають під наглядом ендокринолога упродовж усього життя.
У лікуванні тиреотоксичної офтальмопатії використовують глюкокортикоїди.
Умови, в яких треба надавати медичну допомогу. Поліклінічні відділення, в яких під наглядом ендокринолога проводять діагностику, профілактику і лікування ДТЗ. При тяжкій формі захворювання, наявності ускладнень, у разі необхідності підготовки до хірургічного лікування хворих направляють до ендокринологічних відділень, спеціалізованих центрів, диспансерів. Окремим показанням для госпіталізації є алергія до тиреостатичних препаратів. Хірургічне лікування та терапію радіоактивним йодом проводять у відповідних спеціалізованих відділеннях.
Перелік і обсяг медичних послуг обов’язкового асортименту
Огляд ендокринолога, визначення тироксину вільного чи загального, трийодотироніну вільного або загального, тиреотропіну, антитіл до тиреоїдної пероксидази, тиреоглобуліну, загальний аналіз крові, біохімічні дослідження, ЕКГ, ПКГ, УЗД ЩЗ, екскреції йоду із сечею (у місцевостях, ендемічних по зобу), огляд окуліста, невролога.
Перелік і обсяг медичних послуг додаткового асортименту
УЗД із допплерографією ЩЗ, остеоденситометрія.
Характеристика алгоритмів і особливостей виконання медичних послуг
Виявлення у пацієнта скарг, типових для тиреотоксикозу, передбачає направлення хворого на огляд до ендокринолога, проведення ЕКГ, ПКГ, УЗД ЩЗ, визначення рівнів тироксину (вільного або загального), трийодотироніну (вільного чи загального), тиреотропіну, антитіл до тиреоїдної пероксидази, тиреоглобуліну в крові, загальний аналіз крові, екскреції йоду із сечею. Такі процедури є безпечними для здоров’я хворого, дають змогу визначити стан ЩЗ, її функціональну активність і зазвичай не мають ускладнень.
Характеристика кінцевого очікуваного результату лікування. У результаті лікування досягається компенсація ДТЗ, поліпшення стану хворих. Працездатність хворих відновлюється і зберігається за умов адекватного лікування.
Рекомендації щодо подальшого, у разі потреби, надання медичної допомоги хворому. У разі повної компенсації ДТЗ у подальшому хворі потребують ретельного диспансерного нагляду, проведення ендокринологічного обстеження, корекції лікування.
Вимоги до дієтичних призначень та обмежень. Надавати хворим рекомендації з роз’ясненням дієти, збалансованої за вмістом білків, жирів і вуглеводів, мікроелементів та вітамінів.
Вимоги до режиму праці, відпочинку, лікування, реабілітації. Хворі на ДТЗ повинні дотримуватися режиму праці (забороняється робота в нічну зміну, у гарячих цехах, перебування на сонці), роботу треба чергувати з відпочинком. Пацієнти потребують 8-годинного нічного сну. Профілактичні заходи і лікування мають бути неперервними, контрольованими й адекватними за якістю та тривалістю.
Юридические аспекты
Форма інформованої згоди пацієнта на виконання протоколу не передбачена.Додаткова інформація для пацієнта і членів його родини. Таку інформацію надають ендокринологи, це, зокрема, таблиці вмісту білка, кальцію, йоду в різних продуктах харчування.
Вартісні характеристики протоколу надають планові відділи спеціалізованих центрів, диспансерів, лікарень.
Методологія моніторингу та критерії ефективності виконання протоколу. Ендокринологи поліклінік, диспансерів, центрів проводять ретельний облік хворих на ДТЗ, слідкують за проведенням контрольних обстежень. Окремо враховують хворих із наявними ускладненнями з боку серцево-судинної системи, офтальмопатією, осіб, які одержують різні схеми лікування. Принципи рандомізації не передбачені. Діагностику ускладнень і побічних ефектів лікування проводять за загальноприйнятими схемами. Порядок виключення пацієнта з моніторингу не передбачений. Параметри оцінки якості життя під час виконання протоколу передбачають, що ефективне лікування ДТЗ попереджує зниження працездатності й інвалідизацію хворих. Оцінку вартості виконання протоколу проводять планові відділи відповідних установ.
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення

 Захворювання щитоподібної залози
Захворювання щитоподібної залози
 К вопросу лабораторной диагностики аутоиммунных заболеваний щитовидной железы
К вопросу лабораторной диагностики аутоиммунных заболеваний щитовидной железы
 Климактерический синдром
Климактерический синдром
 Диагностика ишемической болезни сердца. Оценка болевого синдрома и данных анамнеза
Диагностика ишемической болезни сердца. Оценка болевого синдрома и данных анамнеза