- Головна
- /
- Статті
- /
- Гепатологія
- /
- Нецирротический фиброз печени. Обзор литературы, клиническое наблюдение
Нецирротический фиброз печени. Обзор литературы, клиническое наблюдение
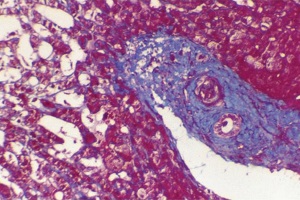
Нецирротический фиброз печени (первичный гепатопортальный склероз) известен также под названиями идиопатическая портальная гипертензия, или нецирротический портальный фиброз. Заболевание встречается в клинической практике значительно чаще, чем диагностируется [7]. Отчасти это объясняется малой информированностью врачей с вытекающим отсюда недостаточно целенаправленным поиском клинических симптомов.
Так, De Vos и соавт. (1988) описывали 7 больных в возрасте 7-53 лет с врожденным фиброзом печени. Всем им был поставлен правильный диагноз только после появления кровотечений из варикозно расширенных вен пищевода, 6 больным после этого было проведено портосистемное шунтирование, которое у 4 больных сопровождалось длительной ремиссией заболевания.
К сожалению, подобные больные довольно часто длительное время лечатся в стационарах различного профиля, где при дифференциальной диагностике фиброз печени даже не обсуждается, несмотря на довольно яркую клиническую картину [3]. Наиболее часто подобные пациенты пожизненно наблюдаются как больные с циррозом печени.
Терминология
Фиброз печени – это локальное или общее увеличение коллагеновой волокнистой ткани печени без перестройки ее структуры [6]. При патоморфологическом исследовании обнаруживается, что неизмененные печеночные дольки окружены широкими полями фиброзной соединительной ткани, она распространяется из портальных пространств, образуя картину портального и септального фиброза печени.
Этиопатогенез
В основе фиброза лежит повышение выработки коллагена, что приводит к увеличению количества соединительной ткани [16]. Наиболее выражен фиброгенез при некрозе гепатоцитов и наличии воспалительной реакции в мезенхимальной ткани, что в первую очередь связано с развитием вирусных поражений печени. К менее интенсивным причинам развития фиброза относятся воздействие алкоголя и развитие стеатоза. В этих случаях происходит накопление избыточного количества коллагена, что и формирует фиброз печени [4]. Медиаторами индуцированной фиброплазии в этих случаях являются фибронектин и фактор, активирующий фибробласты.
Считается, что развитие фиброза печени связано с бактериальным и вирусным воздействием, которое способствует повреждению сосудистых стенок внутрипеченочных ветвей воротной вены с последующим развитием иммуновоспалительного процесса в перипортальном пространстве. Возможно, выявляемые иммунологические нарушения связаны с продолжительной стимуляцией каким-то определенным антигеном или, что наиболее вероятно, суперантигеном.
В такой ситуации происходит повышенная выработка коллагена в перисинусоидальных пространствах Диссе, что провоцирует возникновение пресинусоидального блока со снижением интенсивности кровотока и развитием диффузного флебосклероза внутрипеченочных ветвей воротной вены, вызывающих облитерирующие изменения в них и приводящих к портальной гипертензии. В дальнейшем процессы склерозирования внутрипеченочных ветвей портальной вены могут переходить на ее основной ствол. В более редких случаях возможно развитие склероза практически одновременно в воротной и селезеночной венах. В литературе описано появление фиброза печени и при тромбозе этих вен [2].
Установлена четкая коррелятивная связь между уровнем внутрипеченочного давления и накоплением пресинусоидального коллагена. Впрочем, предполагается, что синусоидальная портальная гипертензия является не следствием, а причиной отложения коллагена в пространствах Диссе [4]. Та же антигенная стимуляция может приводить к гиперплазии селезенки с последующим развитием спленомегалии.
В ряде клинических работ указывается на возможную связь между фиброзом печени и хроническим токсическим воздействием на печень таких веществ, как диоксин, нитраты, различные виды наркотиков, некоторые лекарственные препараты и химические вещества, мышьяк, медь и другие [12, 18]. Первичное поражение наступает из-за их прямого воздействия на структуры синусоидов печени [13, 17]. У некоторых больных фиброз печени развивается после ее ортотопической трансплантации [15]. Фиброз внутрипеченочных ветвей портальной вены наблюдается при СПИДе из-за токсического действия наркотических веществ и влияния оппортунистической инфекции [9]. Есть сведения в литературе, что на развитие заболевания оказывают влияние и генетически обусловленные факторы [11, 14], которые приводят к деградации матричных белков соединительной ткани печени [8].
Клиника
Заболевание прогрессирует медленно, клинические симптомы возникают через 6-8 лет после начала формирования фиброза печени. Хотя патологический процесс начинается в печени и в системе воротной вены, клинические симптомы обычно развиваются в следующей последовательности:
- значительное увеличение селезенки (спленомегалия);
- проявления портальной гипертензии (варикоз вен пищевода и кровотечения из них);
- возникновение гиперспленизма (анемия, лейкопения, тромбоцитопения).
При этом симптомы цирроза печени отсутствуют и функциональные пробы печени не изменены или изменены незначительно. Несмотря на отсутствие морфологических изменений, значительно повышено портальное и селезеночное давление. Периодически появляется небольшой асцит, который спонтанно исчезает.
Морфологическая диагностика фиброза печени по материалам пункционных биопсий часто затруднена, поэтому желательно использовать инцизионную краевую биопсию печени. Определенное значение в диагностике и прогнозе заболевания принадлежит биохимическим исследованиям. Установлено, что при фиброзе печени значительно возрастают в сыворотке крови уровни моноаминоксидазы, коллагенпептидазы, проколлаген-III-пептида, N-ацетил-b-глюкозаминидазы, причем степень их увеличения зависит от выраженности фиброза.
Диагностика нецирротического фиброза печени представляет большие трудности. Так, в клинической картине часто преобладают симптомы поражения не печени, а селезенки, что приводит к диагностическим ошибкам. Когда же появляются симптомы портальной гипертензии, в частности кровотечения из варикозно расширенных вен пищевода, то подобное состояние часто рассматривают как проявление цирроза печени. Диагностические трудности обусловлены и тем, что в первые 5-8 лет болезнь может протекать при отсутствиии жалоб больного и без клинических симптомов заболевания. Болезнь длительно протекает на фоне относительного клинического благополучия даже при периодически возникающих кровотечениях из варикозно расширенных вен пищевода и явлениях гиперспленизма. После наложения портокавального анастомоза кровотечения из варикозно расширенных вен надолго прекращаются, и наступает длительное клиническое улучшение.
Классификация
Выделяют три вида нецирротического фиброза печени [2]:
- идиопатическая портальная гипертензия (нецирротический портальный фиброз, синдром Банти), которая встречается в трех вариантах: внутрипеченочный флебосклероз и фиброз, склероз воротной и селезеночной вен, тромбоз воротной и селезеночной вен; шистосомоз с пресинусоидальной портальной гипертензией; врожденный фиброз печени.
Все виды нецирротического фиброза имеют одинаковую клиническую картину, хотя патогенез их несколько различен. При диагностике врожденного фиброза печени следует учитывать такие обстоятельства:
- у 75% больных клинические симптомы появляются в возрасте 2-14 лет (у 15% – в 15-25 лет и только у 10% – старше 25 лет);
- при изучении морфологического субстрата биоптата печени нет изменений, свойственных циррозу печени;
- нет повышения уровня аминотрансфераз и билирубина и снижения протромбина сыворотки крови;
- более чем у трети больных отмечаются те или иные дефекты развития, чаще всего почек;
- заболевание носит наследственный характер, и довольно часто уже при сборе анамнеза выявляется наличие фиброза печени у родственников больного.
Склероз воротной и особенно селезеночной вен также сопровождается появлением портальной гипертензии. Однако при этом в отличие от цирроза печени на фоне увеличенной селезенки размеры печени и биохимические пробы остаются неизмененными. Асцит отсутствует, состояние больного между эпизодами кровотечений из вен пищевода остается удовлетворительным.
Наиболее часто, как указывают иностранные авторы, регистрируется фиброз печени, обусловленный шистосомозом (фиброз Симмерса). В нашей стране эта форма фиброза печени встречается редко и носит завозной характер. Однако следует считаться и с тем, что шистосомоз распространен в тех странах, куда часто выезжают граждане нашей страны в качестве туристов или по служебной необходимости. Это – Египет, Греция, Кипр, Китай, Португалия.
Наиболее тяжело протекает шистосомоз не у местного населения, а именно у туристов. Клинические проявления фиброза печени обычно возникают через 6-8 лет после длительно протекающей инвазии. Фиброз при шистосомозе в отличие от других видов фиброза сопровождается увеличением печени, которая уплотнена, узловатой консистенции, с характерным выбуханием левой доли. При дифференциальном диагнозе следует учитывать клинические симптомы шистосомоза. Так, для кишечного шистосомоза характерны повышение температуры, боли в мышцах и суставах, учащенный стул, слизь и кровь в кале. При мочеполовом шистосомозе отмечают выраженные дизурические расстройства, моча грязно-красного цвета, есть симптомы пиелонефрита.
В нашей стране нецирротический фиброз печени (первичный гепатопортальный фиброз), по-видимому, нельзя считать редким заболеванием. Так, среди 60 больных циррозом печени, которые находились на лечении за последний год в гастроэнтерологическом отделении нашего университета, у 3 диагноз изменен на первичный гепатопортальный склероз. Трудности диагностики данного заболевания можно продемонстрировать на примере следующего клинического случая.
Клинический случай
Больная П., 63 лет. В 1960 году в возрасте 24 лет у нее был диагностирован цирроз печени. Через 2 года по поводу цитопении (лейкопения, тромбоцитопения) проведена спленэктомия. В 30 лет выявлено варикозное расширение вен пищевода и желудка и подтвержден диагноз цирроза печени. При этом границы печени не были изменены, аминотрансферазы и уровень билирубина в крови были в пределах нормы. В возрасте 42-45 лет четыре раза происходили обильные кровотечения, которые осложнялись острой анемией с хорошим эффектом от заместительной терапии. В 45 лет больной произведена операция: трансплевральная резекция абдоминального отдела пищевода и кардиального отдела желудка с наложением эзофагогастроанастомоза. В последующие 12 лет состояние больной было удовлетворительным, несмотря на практически ежедневное употребление алкоголя в больших дозах. В это же время она ежегодно находилась на лечении в стационаре. Ей проводили базисную терапию (карсил, эссенциале, ЛИВ-52, витамины, салуретики). Биохимические печеночные пробы были не изменены, маркеры гепатита В и С не выявлены, от пункционной биопсии печени больная категорически отказывалась, хотя при морфологическом исследовании биоптата печени возможно выявление различных форм фиброза [5].
В возрасте 60 лет вновь возникло выраженное кровотечение из варикозно расширенных вен пищевода, которое удалось купировать консервативными методами. Однако состояние больной стало ухудшаться, в последние два года периодически возникали эпизоды выраженной энцефалопатии при сравнительной сохранности функции печени, а также эпизодически появление свободной жидкости в брюшной полости. На этом фоне возникло острое массивное кровотечение из варикозно расширенных вен пищевода, которое и привело к смертельному исходу.
Клинический диагноз: цирроз печени, мелкоузловой, активная фаза, дистрофическая стадия. Портальная гипертензия, варикоз вен пищевода, осложненный кровотечением тяжелой степени. Энцефалопатия смешанного генеза. Спленэктомия в 1962 году. Состояние после резекции кардиального отдела желудка и абдоминальной части пищевода в 1982 г. На аутопсии данных за цирроз печени не обнаружено. Структура печени сохранена. Умеренно выражена зернистая дистрофия гепатоцитов. Портальные тракты расширены за счет разрастания волокнистой соединительной ткани с обычной клеточной инфильтрацией. Имеются признаки перипортального фиброза. Выявлена картина образования множественных тромбов во внутрипеченочных и внепеченочных ветвях воротной вены. Внутрипеченочные ветви воротной вены с утолщенными склерозированными стенками. Кровотечение из варикозно расширенных вен пищевода. Расхождение клинического и патологоанатомического диагноза.
Данное наблюдение интересно в нескольких аспектах. Впечатляет длительность течения нецирротического фиброза печени. Если считать началом заболевания удаление увеличенной селезенки по поводу цитопении, то продолжительность болезни составляла более 37 лет. Если вести расчет с 30 лет, когда у больной было выявлено варикозное расширение вен пищевода и желудка, то продолжительность заболевания – более 32 лет.
Типичной ошибкой является постановка диагноза цирроза печени у больных с нецирротическим фиброзом. Хотя один только факт удовлетворительного состояния больной на протяжении более 30 лет, в течение которых не отмечалось изменений биохимических печеночных проб, делал сомнительным диагноз цирроза печени. К тому же продолжительность жизни больных циррозами печени от момента появления кровотечений из варикозно расширенных вен пищевода и желудка составляет: до года – 80%, до 3 лет – 40%, до 5 лет – 15%. Однако ни в одном из случаев продолжительность жизни не достигает десяти лет [1].
Возможна и гипердиагностика нецирротического фиброза печени. Чаще всего это происходит при затруднении оттока из селезеночной вены из-за ее сужения или тромбоза. Подобное состояние чаще всего возникает (как и нецирротический фиброз печени) в возрасте 15-30 лет. И тогда наряду с большой плотной селезенкой возникают кровотечения, часто обильные, из появившихся варикозных расширений вен пищевода и вен кардиального отдела желудка.
Лечение и исходы
В последние годы большое внимание уделяется поиску препаратов, которые способны тормозить образование в печени коллагена или обеспечивать рассасывание синтезированного коллагена. Пока только обсуждается возможность применения при фиброзе печени таких известных препаратов, как кортикостероиды, интерфероны, простагландины, колхицин. В настоящее время фиброз печени трудно поддается лечению, поэтому обычно консервативное лечение направлено на коррекцию отдельных синдромов заболевания. При выраженном гиперспленизме производят спленэктомию с наложением спленоренального анастомоза. Для остановки кровотечения из варикозно расширенных вен пищевода и желудка осуществляют эндоскопическое склерозирование варикозно расширенных вен или гастротомию с прошиванием этих вен.
Однако следует отметить, что заболевание протекает значительно доброкачественнее, чем цирроз печени [10], и прогноз его во многом зависит от вида фиброза. Наиболее тяжелое течение наблюдается при шистосомозе, наиболее легкое – при врожденном фиброзе печени. Продолжительность жизни у 70% больных составляет более 10 лет, у 35% – более 20 лет, ряд авторов приводят и более оптимистические данные.
Литература
- Вакенкевич Л.Н. Течение и исходы циррозов печени // Сб. Современные проблемы гастроэнтеропатии; Петрозаводск, 1989. С. 55-59.
- Внутренние болезни: Пер. с англ. / Под ред. Е. Браунвальда, К. Дж. Иссельбахера. М. Медицина, 1996. Кн. 7. С. 254-255.
- Кузнецова О.Л., Савельева С.Ю., Елисеева И.Я., Соколова М.В. Системные поражения при цитомегаловирусной инфекции // Терап. архив. – 1998 №11. – С. 33-35.
- Логинов А.С., Аруин Л.И. Клиническая морфология печени – М. 1985 – 240 с.
- Логинов А.С., Аруин Л.И., Шепелева С.Д., Ткачев В.Д. Пункционная биопсия в диагностике хронических заболеваний печени // Терап. архив. – 1996. – №2. – С. 5-7
- Логинов А.С., Блок Ю.Е. Хронические гепатиты и циррозы печени. М., 1987, 272 с.
- Шерлок Ш., Дули Дж. Заболевание печени и желчных путей. Пер. с англ. М. Медицина, 1999, – 864 с.
- Bissell D.M., Friedman S.L., Maher J.J., Roll F.J. Connective fissue biology and hepatic fibrosis: Report of a conference // Hepatology – 1990 Vol. 11., №3. – P. 488-498.
- Buckley J., Hutchins G. Association of hepatic veno-occlusive disease with the acquired unmunodeficiency syndrome // Mod. Pathol. 1995 Vol. 6. №3. – P. 149-155.
- Capron P. Hypertension portale intrahepatique non cinhotique // Rev. Prat. (Paris) – 1990, Vol. 40, №16, P. 1473-1478.
- De Vos М., Ваruеr F., Cuveher C. Congenital hepatic fibrosis // J. Hepatol – 1988 Vol 6, №2 P. 222-228.
- Labadie H., Stoessel P., Callard P., Beaugrand M. Hepatic venoocclusive disease and perisinusoidal fibrosis secondary to arsenic poisoning // Gastroenterology. – 1990 – Vol. 99. №4 – P. 1140-1143.
- Larrey D., Freneaux E. Maladies vasculaires du foie induites par les medicaments // Rev. franc. Gastroenterol – 1988 Vol. 24. №240 P. 865-867.
- Sarin S., Mehra N., Agarwal A. et al. Familial aggregation in noncirrhotic portal fibrosis: A report of four families // Am J. Gastroenterol. 1987, Vol. 82, №11. – P. 1130-1133.
- Tabatabai L., Levis W., Gordon F. et al. Fibrosis / cirrhosis after orthotopic liver transplantation // Hwn. Pathol. 1999. Vol. 30, №1. – P. 39-47.
- Tang Z., Ru Q., Zhang Z. Clinical study on relationship between оver-blood stasis and liver fibrosis // Chung Kuo Chung Hsi I Chieh Ho Tsa Chih / 1997, Vol. 17, №2. – P. 81-83.
- Valla D., Benhamou P. Drug-induced vascular and sinusoidal lesions of the liver // Baillieres din. Gastroent. 1988, Vol 2, №2. – P. 481-500.
- Zafran E., Feidmann G. Existe-t-il une pathologie propre au sinusoide hepatique? // Gastroenterol. clin. Biol. 1986 Vol. 10. №2. – p. 105-107.
http://www.medi.ru
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення

 Основные причины кровотечений при заболеваниях печени
Основные причины кровотечений при заболеваниях печени
 Цирроз печени: насколько страшен диагноз…
Цирроз печени: насколько страшен диагноз…
 Цирроз печени
Цирроз печени
 Руководство по ведению асцита у пациентов с циррозом печени
Руководство по ведению асцита у пациентов с циррозом печени