Протокол надання медичної допомоги хворим на алергічну кропив’янку та набряк Квінке
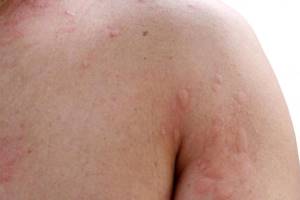
Кропив’янка (Кр) – поліетіологічний синдром, основним клінічним проявом якого є характерні шкірні висипання (уртикарії), що швидко поширюються по всьому тілу.
Шифр МКХ-10:
L50 Кропив’янка
L500 Алергічна кропив’янка
Т78.3 Ангіоневротичний набряк (набряк Квінке)
Ознаки та критерії діагностики
Незалежно від ґенезу для Кр властиві підвищення проникнення судин мікроциркуляторного русла і гострий розвиток набряку у ділянці периваскулярних тканин. При ураженні підшкірного і підслизового шарів дерми розвивається ангіоневротичний набряк.
Набряк Квінке (ангіоневротичний набряк) характеризується появою щільного набряку глибоких шарів шкіри (частіше у ділянці обличчя, голови, шиї, статевих органів) без вираженого свербежу. Може зберігатися від 6 год до 2-3 діб. Дуже небезпечним є набряк Квінке у ділянці гортані, коли порушується функція дихання.
Хронічну Кр слід відносити до алергічної, якщо вона опосередкована імунологічними механізмами.
Виділяють Кр, пов’язану з дією холоду, тепла, вібрації, а також із системними, інфекційними захворюваннями, зумовленими холінергічними механізмами, психогенними факторами тощо. Досить часто має місце рецидивуюча чи хронічна Кр, спричинена порушенням діяльності органів шлунково-кишкового тракту (ШКТ).
Гостра алергічна кропив’янка (ГАКр)
Починається гостро, приблизно за півгодини після потрапляння до організму відповідного алергену, триває не більше 6 тиж. Проявляється уртикарним висипом, що супроводжується свербежем. Елементи ГАКр здебільшого блідо-рожевого або червоного кольору, оточені зоною еритеми, що зникає при натисканні. Вони зберігаються протягом 1-6 год, інколи супроводжуються підвищенням температури тіла, болем у черевній порожнині, суглобах. У 42% випадків ГАКр поєднується з набряком Квінке.
У дітей у 70-85% випадків причиною ГАКр є продукти харчування (соки, шоколад, яйця, морква тощо), лікарські препарати (анальгетики, антибіотики). Описані випадки пилкової, інсектної ГАКр.
Постійна поява нових елементів кропив’янки або набряку Квінке, їх періодичне рецидивування (в строк понад 6 міс) свідчать про формування хронічної кропив’янки чи набряку Квінке. Тривалість захворювання зазвичай не перевищує 6 тиж. Іноді хвороба триває 8-10 міс, часто рецидивує. У 43% хворих
спостерігається еозинофілія, у 40% – лейкоцитоз, у 32% – прискорена ШОЕ; у 72% – виявляють патологію носоглотки, у 78% – шлунково-кишкового тракту.
За участю імунологічних механізмів у патогенезі проявів розрізняють імунну (алергійну), неімунну (псевдоалергійну) і змішаного ґенезу форми кропив’янки, набряку Квінке.
За етіопатогенетичною формою кропив’янка може бути:
• алергічна (на екзоалергени);
• холінергічна;
• психогенна (адренергічна);
• обумовлена фізичними факторами (дерматографічна, вібраційна, температурна, аквагенна, внаслідок тиску, сонячна);
• аутоімунна;
• контактна;
• внаслідок інфекційних та соматичних захворювань;
• змішаної етіології;
• ідіопатична.
За ступенем тяжкості виділяють:
• тяжкий перебіг кропив’янки (генералізована, із системними реакціями, набряком Квінке);
• кропив’янку середньої тяжкості;
• легкий перебіг кропив’янки.
Діагностичні дослідження
Обов’язкові та інші лабораторні дослідження
• Клінічний аналіз крові.
• Загальний аналіз сечі.
• Біохімічний аналіз крові (загальний білок, білірубін загальний і прямий, АЛТ, АСТ, глюкоза).
• RW, ВІЛ.
• ІgЕ загальний, за показаннями – ІgЕ, ІgG специфічні.
• Копрограма.
• Бактеріологічне дослідження фекалій.
• Бактеріологічне дослідження матеріалу зі слизових оболонок ротоглотки й інших вогнищ хронічної інфекції, у т.ч. дослідження на наявність Helicobacter pylori.
• Паразитологічне обстеження (копроовоцистоскопія, диференційоване виявлення антитіл (АТ) до антигенів токсокари, ехінокока, опісторхиса, трихінели).
• При хронічній кропив’янці – ревматологічні проби (антинуклеарний фактор, АТ до ДНК, кількісне дослідження СРБ, кріопреципітини), СН50, С3а, антитіла до тиреопероксидази, тиреоглобуліну.
• За показаннями: інгібітор С1q компонента комплемента, С2, С4, імунні комплекси, інші імунологічні тести (в тому числі для виявлення хронічних інфекцій) – гострозапальні медіатори, цитокіни (фактор некрозу пухлин-a, ІЛ 1, ІЛ 2, ІЛ 4, ІЛ 8 та ін.) калікреїн тощо.
• Біопсія шкіри при підозрі на васкуліт.
Алергологічне обстеження
• Алергологічний (у т.ч. фармакологічний) харчовий анамнез.
• Prick-тест з неінфекційними атопічними, грибковими алергенами.
• Провокаційні тести: холодовий та ін. (табл. 1).
• Алергометричне титрування гістаміном.
Інструментальні дослідження
• УЗД органів черевної порожнини.
• Ендоскопічні методи дослідження шлунка, кишковика.
• Дуоденальне зондування з посівом порцій жовчі В і С.
Консультації фахівців
• Гінеколог, гастроентеролог, ревматолог, стоматолог, оториноларинголог, клінічний імунолог, ендокринолог. Додаткові інструментальні й лабораторні дослідження призначають за рекомендацією консультантів.
У діагностиці кропив’янок допомагають тести, наведені у таблиці 1.
Характерні клінічні та лабораторні ознаки уртикарних васкулітів
Клінічні:
• тривалість уртикарій > 24 год;
• уртикарії більше болісні, ніж сверблячі;
• пурпура, залишаються синці, зміна пігментації висипу;
• наявність системних проявів (лихоманка, нефрит, артралгії та ін.);
• низька ефективність антигістамінних препаратів.
Лабораторні:
• висока ШОЕ, підвищені концентрації гострофазових білків.
Гістопатологічні порушення:
• руйнування венул, міграція лейкоцитів в ендотелій венул, екстравазація еритроцитів, лейкоцитоклазія, випадання фібрину.
Диференційна діагностика етіології та механізмів виникнення кропив’янок ґрунтується на визначенні особливостей анамнезу, клінічного перебігу захворювання, ефективності лікування та результатах обстеження (лабораторного, інструментального та ін.) (табл. 2).
Диференційну діагностику набряку Квінке слід проводити з такими захворюваннями:
1. Спадковий ангіоневротичний набряк Квінке (успадковується по жіночій лінії, білий, щільний, без свербежу та кропив’янки) може локалізуватися в слизовій оболонці ротоглотки, гортані та ШКТ. При локалізації у ШКТ можуть спостерігатися нудота, блювання, діарея, при великому набряку кишківника може виникати його часткова непрохідність. Провокуючими чинниками виступають незначна травма, стрес, емоційне напруження та маніпуляції із зубами, вагітність та менструації. Підтверджується імунологічними дослідженнями системи комплемента (СН50, С2, С4, інгібітор С1 компонента). Диференційні ознаки алергічного та спадкового набряку Квінке наведені в таблиці 3.
2. Набряк при дерматоміозиті (параорбітальний набряк з вираженою м’язовою слабкістю).
3. Набряк при системному червоному вовчаку, крім набряку обличчя, характеризується суставним синдромом, алопецією, ураженням нирок. Підтверджується спеціальними імунологічними дослідженнями.
4. Набряк при герпесі (герпес обличчя, ускладнений гнійним кон’юнктивітом) супроводжується вираженим набряком повік та болем по ходу нервових закінчень. Початок цього захворювання може супроводжуватися гіпертермією.
5. Синдром здавлення верхньої порожнистої вени (набряк обличчя фіолетово-синюшного кольору, осиплість голосу, симптом Венери) може спостерігатися при пухлинах межистіння або метастазах у межистінні. У діагностиці допомагає рентгенограма органів грудної клітки та межистіння.
6. Флегмона обличчя — набряк білого кольору, кам’янисто-щільний, супроводжується сильною лихоманкою. Буває при переломах щелепи або гнійних процесах гайморових пазух при їх несвоєчасному та неправильному лікуванні.
7. Набряк при гіпотиреозі – великий набряк параорбітальної ділянки на фоні вираженої блідості шкіри обличчя, сухості, трофічних змін шкіри та уповільненого мовлення.
Лікування
Алгоритм лікування гострої кропив’янки та набряку Квінке
Голодування протягом 2-3 діб із поступовим переходом на гіпоалергенну дієту, призначення послаблюючих засобів (у клізмі), ентеросорбентів, парентеральне введення антигістамінних препаратів, внутрішньовенне крапельне введення глюкокортикостероїдів (ГКС) (1-2 мг/кг маси тіла).
Набряк Квінке в життєво небезпечних ділянках
Досить загрозливим є набряк Квінке у ділянці гортані, що зустрічається в 25% усіх його випадків. Виникнення набряку гортані проявляється охриплістю голосу, «гавкаючим» кашлем, утрудненим, гучним і стридорозним диханням, інспіраторно-експіраторною задишкою, ціанозом обличчя, тривожністю. Якщо набряк поширюється на трахею чи бронхи, то розвиваєтся бронхоспастичний синдром і виникає загроза смерті від асфіксії. При формах легкої та середньої тяжкості набряк гортані триває від 1 год до доби. При локалізації набряку на слизових оболонках ШКТ виникає абдомінальний синдром, що починається з нудоти, блювання. Інколи з’являється гострий біль (спочатку локальний, потім – розлитий), що супроводжується метеоризмом, посиленою перистальтикою. У цей період може спостерігатися позитивний симптом Щоткіна-Блюмберга. Завершується напад профузним проносом. Абдомінальний набряк у 30% випадків супроводжується шкірними проявами.
При локалізації набряку Квінке на обличчі до процесу можуть залучатися серозні мозкові оболонки з появою менінгіальних симптомів і судом.
Надання допомоги при набряку Квінке
1. Призупинення надходження алергену (лікарського, харчового).
2. Введення парентеральних антигістамінних лікарських засобів з переходом на пролонговані антигістамінні препарати 2-3-го поколінь.
3. Внутрішньовенне введення ГКС: преднізолон (дорослим – 60-150 мг, дітям – з розрахунку 1 мг на 1 кг маси тіла) або дексаметазон – 8-12 мг.
4. Симптоматичне лікування.
5. При загрозі ядухи – інтубація трахеї, штучна вентиляція легень.
Після зникнення шкірних проявів ГАКр або набряку Квінке проводять обстеження пацієнта (з урахуванням попереднього введення антигістамінних препаратів і ГКС) для виявлення їх причинного фактора. При встановленні такого проводять його елімінацію, при невиявленні продовжують гіпоалергенну дієту, максимальне обмеження контакту з екзоалергенами і тригерними факторами, застосування антигістамінних препаратів, лікування супутніх захворювань.
При хронічній кропив’янці лікування епізоду загострення проводять аналогічним чином. Призначають антигістамінні та інші препарати згідно з вищенаведеним алгоритмом.
У разі неефективності антигістамінних препаратів додатково можна призначити декілька курсів гемосорбції або плазмоферезу, курс ін’єкцій протиалергічного імуноглобуліну. При досягненні ефекту слід поступово знижувати дози до мінімально необхідних або ж відмінити препарати повністю.
Алгоритм лікування хронічної кропив’янки
I. Антагоністи Н1-рецепторів (антигістамінні препарати 2-го покоління).
II. Комбінація антагоніста Н2-рецепторів з антагоністом Н1-рецепторів.
III. ГКС, титровані до найнижчої ефективної дози; циклоспорин А.
Критерії ефективності та очікувані результати лікування
Результатом лікування гострої кропив’янки та набряку Квінке повинно бути повне усунення їх симптомів, а хронічної кропив’янки – суттєве подовження періодів ремісії, покращання якості життя хворого, попередження небезпечних епізодів хвороби.
У разі легкого перебігу гострої та хронічної кропив’янки, набряку Квінке призначають амбулаторне лікування. При тяжкому перебігу захворювання, у тому числі набряку Квінке в життєво небезпечних ділянках тіла, необхідна терапія в умовах стаціонару.
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення

 Высокоэффективный трехкомпонентный препарат Нейрорубин при болях в спине
Высокоэффективный трехкомпонентный препарат Нейрорубин при болях в спине
 Когда от боли не помогают обезболивающие
Когда от боли не помогают обезболивающие
 Генитальный герпес
Генитальный герпес
 Постгерпетическая невралгия: клиника, лечение, профилактика
Постгерпетическая невралгия: клиника, лечение, профилактика