Аллергические реакции на антибиотики
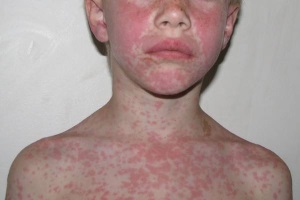
Удельный вес аллергических реакций (АР) на антибиотики в общей структуре нежелательных лекарственных реакций (НЛР) невелик. Так, кожные АР, которые наиболее распространены при антибиотикотерапии, составляют всего 2,2% среди всех НЛР. Тем не менее АР являются серьезными НЛР, поскольку сопровождаются относительно высокой заболеваемостью и смертностью [1].
Лекарственный препарат инициирует развитие иммунологических НЛР посредством образования гаптенов [2]. Согласно этой теории, небольшие по размерам молекулы лекарства могут становиться иммуногенами (т.е. веществами, способными вызывать специфический иммунный ответ) только после ковалентного связывания с макромолекулами белков [2]. Тип реакции гиперчувствительности зависит от характера иммунного ответа и места образования антигенов. Например, клеточный иммунитет играет ведущую роль в реакциях гиперчувствительности замедленного типа (макулопапулезная сыпь, буллезная экзантема), а IgЕ-опосредованные реакции являются реакциями немедленного типа (крапивница, анафилаксия) [3]. Подробная классификация и механизм развития АР представлены в таблице 1.
Диагностика АР. Наиболее значимый фактор риска развития АР на антибиотик – наличие АР на антибиотик данного класса в прошлом. Особенно большую роль играет наличие в прошлом АР на пенициллин и цефалоспорины. У больных с АР на пенициллин риск развития АР на любой лекарственный препарат повышен примерно в 3 раза [4]. Наличие атопических заболеваний, таких как аллергический ринит, бронхиальная астма или атопический дерматит, не является независимым фактором риска развития АР на β-лактамные антибиотики. Однако если анафилактическая реакция развивается, то пациенты с атопическими заболеваниями, особенно с бронхиальной астмой, имеют худший прогноз вследствие более тяжелого течения АР и большей частоты летального исхода [5]. Доказано, что такие сопутствующие патологии, как ВИЧ-инфекция, муковисцидоз, инфекционный мононуклеоз, предопределяют более высокую вероятность развития АР [6-8].
При подозрении на аллергию к антимикробному препарату следует прежде всего убедиться в ее иммунологическом характере и исключить другие НЛР с неиммунологическими механизмами развития. Важное значение придается также правильной оценке собственно АР – механизма ее развития и тяжести течения. Гипердиагностика АР может привести к снижению эффективности антимикробной терапии, повышению стоимости лечения и формированию резистентности микроорганизмов за счет необоснованной смены антимикробного препарата, иногда с заменой его на менее эффективный. Вместе с тем точное установление типа реакции и ее тяжести определяет дальнейшую тактику ведения больного, в частности выбор антимикробного препарата. Именно поэтому у пациентов с АР на антибиотики необходим тщательный сбор анамнеза болезни. Следует точно описать симптомы (крапивница, кожный зуд, ангионевротический отек, нарушения дыхания) и их тяжесть (умеренно выраженные или угрожающие жизни), четко установить время начала развития реакции и ее связь с приемом препарата. При этом необходимо зафиксировать все лекарственные средства, которые больной принимал на момент начала АР, поскольку она может быть вызвана не только антимикробным препаратом. Следует тщательно собрать сведения о переносимости всех антимикробных препаратов в прошлом. Наличие АР на многие классы антимикробных препаратов существенно суживает возможности антибактериальной терапии у таких больных. Сведения об отсутствии АР на те или иные антибиотики в прошлом не только существенно облегчают выбор антимикробных препаратов для лечения пациента, но иногда ставят под сомнение сам факт наличия АР на антибиотик.
На панели 1 приведены вопросы, позволяющие с достаточной степенью достоверности подтвердить аллергический характер НЛР и выявить основной механизм ее развития, прежде всего анафилаксию – наиболее опасный и представляющий угрозу для жизни вид АР.
Необходимо тщательно фиксировать в медицинской документации все случаи НЛР, имевшиеся у больного, что существенно облегчает трактовку лекарственных АР в дальнейшем.
Клинические проявления АР на антибиотики чрезвычайно разнообразны по симптоматике, тяжести течения и тропности к различным органам и системам. Это зависит от вида антибиотика, заболевания, по поводу которого он назначается, и иммунологического состояния пациента (панель 2).
Наиболее частыми АР при антибактериальной терапии являются кожные проявления – макулопапулезная сыпь, крапивница и кожный зуд [9]. Эти реакции развиваются, как правило, через несколько дней или недель после начала приема препарата, в течение которых происходит сенсибилизация организма. В случаях повторного контакта с лекарством характерно более быстрое возникновение АР, иногда в течение нескольких часов или даже минут [10]. Значительно реже аллергия на антибиотики проявляется в виде лихорадки, эозинофилии и других симптомов, не связанных с поражением кожных покровов [11]. Например, комбинация амоксициллина с клавулановой кислотой может вызывать печеночный холестаз, а высокие дозы пенициллинов и цефалоспоринов – гемолиз и цитопению вследствие образования специфических для этих препаратов антител [12]. Тяжелые аллергические IgE-опосредованные реакции по типу анафилаксии, к счастью, встречаются редко. И хотя теоретически анафилаксия может развиться в ответ на введение любого антибиотика, документально зарегистрирована только частота случаев анафилаксии в ответ на введение пенициллина: 1 случай на 5-10 тысяч курсов пенициллинотерапии [13].
Под анафилаксией подразумевают тяжелую системную АР. Единого определения для нее пока не существует, так как она имеет множество проявлений, причем ведущие компоненты выделить трудно. Многие клиницисты пользуются рабочим определением анафилаксии, согласно которому под этим термином понимают наличие хотя бы одного из двух тяжелых симптомов: нарушения дыхания (вследствие отека гортани или астмы) или гипотензии (обморок, коллапс, потеря сознания). Данный подход имеет существенный недостаток, поскольку умеренно выраженные проявления анафилаксии (генерализованная крапивница, ангионевротический отек и ринит) при отсутствии нарушений дыхания и гипотензии выпадают за рамки ее определения, хотя принадлежат к тому же типу реакций гиперчувствительности немедленного типа.
В основе анафилаксии лежит взаимодействие аллергена со специфическими IgE, связывание IgE с Fc-рецепторами тучных клеток и базофилов, что приводит к активации и дегрануляции тучных клеток с высвобождением медиаторов (в том числе гистамина) и секреции вновь образующихся медиаторов, которые синтезируются с большой скоростью. Быстрое поступление в системный кровоток большого количества медиаторов приводит к повышению проницаемости капилляров и отеку слизистых оболочек с соответствующими клиническими проявлениями (табл. 2).
Тактика лечения АР зависит прежде всего от механизма ее развития, т.е. от того, является ли она реакцией замедленного или немедленного типа. Для выявления реакций немедленного типа, т.е. IgE-опосредованных по типу анафилаксии, проводят кожную пробу. Отрицательный результат кожной пробы не означает отсутствие IgE, за исключением кожной пробы с пенициллином, отрицательные результаты которой действительно свидетельствуют о низком риске развития реакций немедленного типа. Причина этого кроется в отсутствии четких данных об иммуногенных структурах большинства лекарственных средств, каковыми также могут быть неидентифицированные метаболиты антибиотиков или продукты их распада. Именно поэтому для подавляющего большинства антибактериальных препаратов в настоящее время не существует диагностических тестов, апробированных in vivo и in vitro, которые позволяли бы выявить все специфические для этих антибиотиков IgE [3]. И хотя отдельные структурные компоненты антибиотика могут использоваться при постановке кожных проб, отрицательный результат следует интерпретировать не как отсутствие IgE к данному препарату, а как следствие недостаточной чувствительности применяемой методики или скорее как результат неадекватного выбора с точки зрения иммуногенности структурного компонента антибиотика [14].
Кожные пробы обладают высокой диагностической точностью для выявления АР на пенициллин, поскольку клинически значимые антигенные детерминанты пенициллина хорошо изучены. К ним относятся основной антиген пенициллина – пенициллоила полилизин и несколько второстепенных антигенных детерминант. Кожную пробу проводят с пенициллоила полилизином в сочетании с раствором пенициллина G 10 тыс. ЕД в 1 мл или со смесью второстепенных антигенов, из которых чаще всего используют 0,01М раствор бензила пенициллоата, бензила пениллоата и бензил-n-пропиламина [15].
Вначале выполняют кожную скарификационную пробу с нанесением полной тестовой дозы, и если ее результаты отрицательны через 15 мин, то еще одну тестовую дозу вводят внутрикожно. Увеличение диаметра волдыря на 3 мм и более по сравнению с контролем при наличии эритемы свидетельствует о положительной реакции. По результатам кожной пробы пенициллинспецифические IgE выявляются менее чем у 20% больных с АР на пенициллин в анамнезе [16]. Отрицательный результат кожной пробы свидетельствует либо о том, что предшествующие АР не были опосредованы IgE, либо об отсутствии таких антител в настоящее время; в любом случае назначение пенициллина возможно. При этом риск развития реакций гиперчувствительности немедленного типа минимален (менее 4%) и не отличается от такового у лиц без предшествующих АР на пенициллин в анамнезе [17].
Другие пробы. Кожные пробы не информативны в диагностике АР, механизм развития которых не связан с образованием IgE. В этих случаях возможно применение других диагностических тестов, которые выполняются или в момент развития АР, или сразу же после ее завершения. Положительная проба Кумбса указывает на клеточный механизм образования антител (например, обусловленная пенициллином гемолитическая анемия), а низкие уровни комплемента отражают вовлечение в АР системы комплемента (например, реакция по типу сывороточной болезни при применении миноциклина) [18]. Для подтверждения анафилактического характера НЛР определяют уровень триптазы – нейтральной пептидазы, специфичной для тучных клеток. Повышение ее уровня в сыворотке крови указывает на системную активацию тучных клеток и сохраняется в течение нескольких часов после анафилаксии и других НЛР анафилактоидного типа.
Также используют так называемые тесты трансформации лимфоцитов in vitrо, нацеленные на выявление специфических для лекарственного средства Т-лимфоцитов, которые образуются при некоторых реакциях гиперчувствительности. Их положительные результаты свидетельствуют о сенсибилизации больного к препарату, которая может иметь место даже при отсутствии явных клинических проявлений. Описаны положительные результаты этих проб при АР немедленного и замедленного типов в ответ на β-лактамы, сульфаниламиды и хинолоны [19]. Однако перспективы широкого применения данных тестов в клинической практике нуждаются в уточнении. В настоящее время они используются преимущественно для научно-исследовательских целей.
Для подтверждения гиперчувствительности к антибиотику можно применять провокационную пробу, заключающуюся во введении 3-6 постепенно увеличивающихся доз до достижения стандартной дозы препарата [20]. Однако эти пробы небезопасны для пациента, так как могут привести к развитию реакций гиперчувствительности немедленного типа (по данным одного из исследований, частота развития таких реакций при провокационных пробах достигает 17,6%) [20]. И хотя эти реакции в подобных случаях обычно протекают сравнительно благоприятно, т.е. менее выражены по длительности и тяжести, однако провокационные пробы могут проводиться только специально обученным медицинским персоналом в отделениях интенсивной терапии, оснащенных оборудованием для сердечно-легочной реанимации.
Десенсибилизация к препарату проводится при необходимости использования антибиотика, вызывающего АР гиперчувствительности немедленного типа [15]. Например, существуют ситуации, когда нельзя избежать назначения β-лактамов (бактериальный эндокардит, вызванный энтерококками; абсцесс мозга, бактериальный менингит, большинство инфекций, вызванных стафилококками или синегнойной палочкой, включая остеомиелит и сепсис; листериоз, нейросифилис, сифилис у беременных). Перед выполнением десенсибилизации необходимо отменить β-адреноблокаторы, в т.ч. и в виде глазных капель, а пациенты с бронхиальной астмой должны получать адекватную базисную терапию. Процедура десенсибилизации проводится специально обученным персоналом в отделениях интенсивной терапии, оснащенных аппаратурой для сердечно-легочной реанимации. В течение всей процедуры мониторируется ЭКГ. Десенсибилизацию не следует осуществлять под защитой Н1-блокаторов и глюкокортикоидов, так как эти препараты могут маскировать развитие аллергии.
Суть десенсибилизации заключается в постепенном и медленном (в течение нескольких часов) введении возрастающей дозы антибиотика, пока не будет достигнута его полная терапевтическая доза. Начальные дозы обычно составляют несколько микрограммов препарата, путь введения может быть парентеральный или пероральный, причем последний предпочтительнее, поскольку редко приводит к развитию анафилаксии. Дозу препарата удваивают каждые 15-30 мин, и в большинстве случаев терапевтическая доза антибиотика достигается в течение 4-5 ч [15].
Разработаны схемы для проведения как пероральной, так и парентеральной десенсибилизации при АР на β-лактамы (табл. 3, 4).
Хотя механизм пероральной десенсибилизации к пенициллину точно неизвестен, однако описаны случаи ее успешного проведения с помощью пенициллина G, карбенициллина, феноксиметилпенициллина [21, 22]. Наиболее вероятным механизмом считается десенсибилизация тучных клеток, тогда как возможная роль ингибирования образования иммуногенных комплексов, истощения тучных клеток или связывания антител класса E не доказана [23]. Десенсибилизация к цефалоспоринам проводится при невозможности их замены антибиотиками другого класса у больных с тяжелыми, опасными для жизни АР на пенициллин или цефалоспорин в анамнезе, а также у лиц с АР и положительной кожной пробой на пенициллин [24]. Схемы десенсибилизации к цефалоспоринам описаны, но не стандартизованы (табл. 5), и опыт их применения существенно невелик по сравнению с пенициллином.
Осложнения пероральной десенсибилизации включают умеренный зуд, крапивницу во время процедуры и регистрируются у 5-25% пациентов. Острые реакции требуют назначения соответствующей терапии (антигистаминных препаратов при крапивнице, ингаляционных β-агонистов при бронхоспазме) и снижения дозы и/или увеличения интервалов между приемами антибиотика. В случае развития легких системных реакций (зуд, преходящая крапивница, ринит) дозу препарата, которая вызвала их появление, следует вводить повторно до тех пор, пока пациент не станет переносить ее нормально. Более серьезные реакции, такие как гипотензия, отек гортани, астма, требуют соответствующей терапии и отмены антимикробного препарата. Если десенсибилизацию решают все же продолжить, дозу следует снизить минимум в 10 раз и не изменять до тех пор, пока состояние пациента не стабилизируется.
Каким образом достигается переносимость антибиотика после проведения десенсибилизации, точно неизвестно. Полагают, что это происходит за счет антигенспецифической десенсибилизации тучных клеток [25].
По данным ретроспективного исследования [26], десенсибилизация при IgЕ-опосредованной АР на пенициллин была эффективна у 43 из 67 больных (75%), осложнения в виде тяжелых АР во время процедуры (анафилаксия) или спустя несколько дней после ее завершения (реакция по типу сывороточной болезни) развились у 19% пациентов, 3 процедуры были прекращены по причинам, не связанным с АР. Важно подчеркнуть, что состояние десенсибилизации проходит через 24-48 ч, поэтому при повторном применении пенициллина необходимо снова выполнять кожную пробу. Ввиду этого кожную пробу и десенсибилизацию нельзя проводить «на будущее», если предполагается перерыв перед использованием полной дозы препарата. При необходимости повторного назначения пенициллина десенсибилизацию следует проводить снова. Например, у лиц с муковисцидозом поддерживать состояние десенсибилизации можно с помощью длительного перорального применения пенициллина 2 раза в сутки.
Как правило, неудачи при десенсибилизации связаны с наличием иных, отличных от IgЕ-опосредованных, НЛР; кроме того, десенсибилизация чаще неэффективна у больных с муковисцидозом [27].
В случаях АР, не связанных с образованием IgЕ, тактика ведения больного зависит от клинических проявлений реакции. Если АР проявляется в виде макулопапулезной сыпи, возможно применение ступенчатой пробной терапии, которая по своей сути сходна с провокационной пробой [15], отличаясь от последней более высокими начальными дозами (миллиграммы вместо микрограммов) и более длительными интервалами между дозами (от нескольких часов до нескольких дней и даже недель вместо 15-30 мин). В течение всего периода ступенчатой пробной терапии за больным тщательно наблюдают для выявления побочных реакций, которые чаще всего протекают в виде кожных изменений. Решение об отмене антибиотика зависит от тяжести побочной реакции: при появлении волдырей или вовлечении в процесс слизистых оболочек препарат следует отменить, а при развитии более легких реакций, таких как макулопапулезная сыпь, ступенчатую пробную терапию можно продолжить на фоне лечения антигистаминными препаратами и/или глюкокортикостероидами. Данный подход, например, оказался достаточно успешным (эффект достигнут у 75% пациентов) при лечении сульфаметоксазолом у больных СПИДом, у которых АР на этот препарат отмечались в 58% случаев [28]. Метод ступенчатой пробной терапии противопоказан при анамнестических указаниях на тяжелые, опасные для жизни АР, даже если механизм их развития и не связан с образованием IgЕ (лекарственная гемолитическая анемия, синдром Стивенса-Джонсона, токсический эпидермальный некролиз и т.д). Однако прогнозировать эффективность данного метода затруднительно. Кроме того, он представляет потенциальную опасность для пациента. Например, описан случай развития анафилаксии на введение 1 г цефалотина у больного, у которого отсутствовали АР на предшествующие более низкие дозы препарата [29]. Следовательно, как и провокационная проба, ступенчатая пробная терапия должна проводиться в специально оборудованных отделениях интенсивной терапии.
Частные вопросы
Аллергия на пенициллин. При подтверждении АР на пенициллин дальнейшее ведение больного возможно по одному из трех вариантов. Первый (наиболее распространенный) заключается в выборе антимикробного препарата другого класса, не принадлежащего к β-лактамам: макролида, фторхинолона, сульфаниламида, гликопептида. Достоинством данного подхода является отсутствие риска перекрестной аллергии; к недостаткам следует отнести выбор менее эффективного антимикробного средства, повышение стоимости лечения, угрозу развития резистентности микроорганизмов (особенно к ванкомицину). Тем не менее этот вариант весьма привлекателен при наличии широкого выбора альтернативных антимикробных препаратов, эффективных в данной клинической ситуации, а также в случаях, когда предшествующие АР на пенициллин протекали тяжело [24].
Второй распространенный подход ведения больных с подтвержденной АР на пенициллин заключается в назначении антибиотика из группы цефалоспоринов. К этому варианту прибегают, если риск АР на цефалоспорин невысок и ниже пользы от применения антибиотика из числа не-β-лактамов или же пользы от дальнейшего обследования пациента. Такой подход основан на известном факте, что тяжелые АР на цефалоспорины развиваются достаточно редко. Хотя авторы Руководства по диагностике и лечению НЛР [28] относятся к данному варианту неодобрительно, к нему прибегают на практике при наличии совокупности следующих условий:
- предшествующая АР была легкой степени тяжести и не являлась реакцией немедленного типа;
- имеются строгие клинические показания к использованию цефалоспоринов;
- выполнение кожной пробы на пенициллин неосуществимо;
- имеются лекарственные препараты и оборудование для лечения возможных АР.
Наконец, третий подход предусматривает использование кожных проб при обследовании пациента с анамнестическими указаниями на аллергию к пенициллину. По данным статистики, частота отрицательных кожных проб на пенициллин у таких больных высока (80-90%). Таким образом, большинству пациентов назначать цефалоспорины можно. К недостаткам этого метода относятся необходимость наличия специальных наборов для проведения кожных проб и соответственно удорожание лечения. Данный вариант показан пациентам с тяжелыми АР на пенициллин в анамнезе, у которых в конкретной клинической ситуации невозможно заменить цефалоспорины на антибиотики других групп.
Аллергия на цефалоспорины. Кожные пробы с пенициллином информативны и для больных с АР на цефалоспорины для решения вопроса о возможности применения пенициллина. При отрицательных результатах пробы применение пенициллина возможно, при положительном – назначают антибиотик другой группы (не-β-лактам) или проводят предварительную десенсибилизацию к пенициллину.
При АР на данный цефалоспорин назначение этого антибиотика в дальнейшем противопоказано. Риск перекрестных АР на другие цефалоспорины у больных с АР на один из них неизвестен. По некоторым данным, вероятность перекрестной гиперчувствительности невысока [30], поскольку при АР на цефалоспорины образуются преимущественно антитела к боковым цепям цефалоспоринов [31].
Наличие перекрестной аллергии на цефалоспорины и другие β-лактамные антибиотики в какой-то мере можно объяснить строением боковых цепей. Боковые цепи цефамандола, цефалотина и цефалоридина очень сходны по своему строению с таковыми у пенициллина G [32]. Цефалексин сходен по строению с ампициллином, цефадроксил – с амоксициллином, цефтазидим – с азтреонамом. Однако насколько такое структурное сходство повышает риск перекрестной аллергии, неизвестно [24].
Развитие реакций по типу сывороточной болезни на цефаклор связано с наследственно обусловленными дефектами метаболизма, поэтому больные с такой АР на цефаклор могут принимать другие цефалоспорины без риска АР, включая лоракарбеф, сходный по своему строению с цефаклором [33].
Аллергия на сульфаниламиды. У пациентов с АР на сульфаниламидные антимикробные препараты актуален вопрос о возможности использования других сульфаниламидсодержащих препаратов – диуретиков, целекоксиба, производных сульфонилмочевины (пероральные гипогликемические средства). Однако структура антимикробных сульфаниламидов (сульфаметоксазола, сульфадиазина, сульфизоксазола и сульфацетамида) за счет наличия ароматической аминовой группы в позиции N4 и замещающего кольца в позиции N1 отличается от таковой других сульфаниламидсодержащих медикаментов. Таким образом, перекрестная аллергия между этими препаратами маловероятна [34].
Вместе с тем результаты большого обсервацинного исследования показали другое: по сравнению с больными, не имевшими АР в анамнезе, у пациентов с АР на сульфаниламидные антимикробные средства повышен риск развития АР на другие сульфаниламидсодержащие препараты и даже на пенициллин [35]. Такое расхождение теории и практики объясняется следующим: связь между АР на антимикробные сульфаниламиды и другие сульфаниламидсодержащие препараты обусловлена не наличием перекрестной аллергии, а более высокой предрасположенностью данной категории больных к АР в целом [35]. Кроме того, сами результаты данного исследования нужно оценивать с осторожностью: использование закодированных диагнозов АР и ретроспективный характер исследования могли способствовать ошибочной диагностике аллергических и неаллергических НЛР.
Заключение
Больные с АР на антибиотики в анамнезе требуют тщательного обследования для подтверждения иммунного характера НЛР и выявления типа АР. Вопрос о целесообразности дальнейшего назначения антибиотика, вызвавшего АР, зависит от клинической ситуации и возможности применения препарата другого класса. В ряде случаев при невозможности адекватной замены антибиотика препаратами другой группы допускается применение других антибиотиков этого же класса (при нетяжелых АР в анамнезе, низком риске перекрестной аллергии), а при тяжелых АР в прошлом – проведение специфических методов лечения (десенсибилизация, ступенчатая пробная терапия).
Литература
- Bigby M., Jick S., Jick H., Arndt K. Drug-induced cutaneous reactions: a report from the Boston Collaborative Drug Surveillance Program on 15,438 consecutive inpatients, 1975 to 1982. JAMA 1986; 256: 3358-3363.
- Park B.K., Coleman J.W., Kitteringham N.R. Drug disposition and drug hypersensitivity. Biochem Pharmacol 1987; 36: 581-590.
- Gruchalla R.S., Pirmohamed M. Antibiotic allergy. N Engl J Med 2006; 354: 601-609.
- Smith J.W., Johnson J.E. III, Cluff L.E. Studies on the epidemiology of adverse drug reactions. II. An evaluation of penicillin allergy. N Engl J Med 1966; 274: 998-1002.
- DeSwarte R.D., Patterson R. Drug allergy. In: Patterson R., Grammer L.C., Greenberger P.A., eds. Allergic diseases: diagnosis and management. 5-th ed. Philadelphia: Lippincott–Raven, 1997: 317-412.
- Pirmohamed M., Park B.K. HIV and drug allergy. Curr Opin Allergy Clin Immunol 2001; 1: 311-316.
- Wills R., Henry R.L., Francis J.L. Antibiotic hypersensitivity reactions in cystic fibrosis. J Paediatr Child Health 1998; 34: 325-329.
- Levy M. Role of viral infections in the induction of adverse drug reactions. Drug Saf 1997; 16: 1-8.
- Atkin P.A., Shenfield G.M. Medication-related adverse reactions and the elderly: a literature review. Adverse Drug Reactions Toxicol Rev 1995; 14: 175-191.
- Pirmohamed M., Breckenridge A.M., Kitteringham N.R., Park B.K. Adverse drug reactions. BMJ 1998; 316: 1295-1298.
- Sullivan J.R., Shear N.H. The drug hypersensitivity syndrome: what is the pathogenesis? Arch Dermatol 2001; 137: 357-364.
- Pirmohamed M., Kitteringham N.R., Park B.K. The role of active metabolites in drug toxicity. Drug Saf 1994; 11: 114-144.
- Rudolph A.H., Price E.V. Penicillin reactions among patients in venereal disease clinics: a national survey. JAMA 1973; 223: 499-501.
- Empedrad R., Darter A.L., Earl H.S., Gruchalla R.S. Nonirritating intradermal skin test concentrations for commonly prescribed antibiotics. J Allergy Clin Immunol 2003; 112: 629-630.
- Bernstein I., Gruchalla R.S., Lee R., Nicklas R., Dykewicz M. Executive summary of disease management of drug hypersensitivity: a practice parameter. Ann Allergy Asthma Immunol 1999; 83: 665-700.
- Gadde J., Spence M., Wheeler B., Adkinson N.F. Jr. Clinical experience with penicillin skin testing in a large inner-city STD clinic. JAMA 1993; 270: 2456-2463.
- Macy E., Mangat R., Burchette R.J. Penicillin skin testing in advance of need: multiyear follow-up in 568 test result-negative subjects exposed to oral penicillins. J Allergy Clin Immunol 2003; 111: 1111-1115.
- Malakar S., Dhar S., Shah Malakar R. Is serum sickness an uncommon adverse effect of minocycline treatment? Arch Dermatol 2001; 137: 100-101.
- Pichler W.J., Tilch J. The lymphocyte transformation test in the diagnosis of drug hypersensitivity. Allergy 2004; 59: 809-820.
- Messaad D., Sahla H., Benahmed S. et al. Drug provocation tests in patients with a history suggesting an immediate drug hypersensitivity reaction. Ann Intern Med 2004; 140: 1001-1006.
- Woo H.Y., Kim Y.S., Kang N.I. et al. Mechanism for acute oral desensitization to antibiotics. Allergy 2006; 61: 954-8.
- Kelkar P.S., Li J.T.-C. Cephalosporin Allergy N Engl J Med 2001; 345: 804-809.
- Sullivan T.J., Yecies L.D., Shatz G.S. et al. Desensitization of patients allergic to penicillin using orally administered beta-lactam antibiotics. J Allergy Clin Immunol 1982 Mar; 69 (3): 275-82.
- Soriano V., Niveiro E., Fernandez J. et al. Successful desensitization to penicillin after diagnostic reassessment. Allergol Immunopathol 2003; 31: 94-6.
- Naclerio R., Mizrahi E., Adkinson N.F. Jr. Immunologic observations during desensitization and maintenance of clinical tolerance to penicillin. J Allergy Clin Immunol 1983; 71: 294-301.
- Turvey S.E., Cronin B., Arnold A.D., Dioun A.F. Antibiotic desensitization for the allergic patient: 5 years of experience and practice. Ann Allergy Asthma Immunol 2004; 92: 426-432.
- Burrows J.A., Toon M., Bell S.C. Antibiotic desensitization in adults with cystic fibrosis. Respirology 2003; 8: 359-364.
- Rich J.D., Sullivan T., Greineder D., Kazanjian P.H. Trimethoprim/sulfamethoxazole incremental dose regimen in human immunodeficiency virus-infected persons. Ann Allergy Asthma Immunol 1997; 79: 409-414.
- Zeok S.S., Tsueda K. Failure of a cephalothin test dose to produce anaphylaxis. Anesth Analg 1980; 59: 393-394.
- Saxon A., Beall G.N., Rohr A.S., Adelman D.C. Immediate hypersensitivity reactions to beta-lactam antibiotics. Ann Intern Med 1987; 107: 204-215.
- Hamilton-Miller J.M., Abraham E.P. Specificities of haemagglutinating antibodies evoked by members of the cephalosporin C family and benzylpenicillin. Biochem J 1971; 123: 183-190.
- Batchelor F.R., Dewdney J.M., Weston R.D., Wheeler A.W. The immunogenicity of cephalosporin derivatives and their cross-reaction with penicillin. Immunology 1966; 10: 21-33.
- Mendelson L.M. Adverse reactions to beta-lactam antibiotics. Immunol Allergy Clin North Am 1998; 18: 745-57.
- Brackett C.C., Singh H., Block J.H. Likelihood and mechanisms of cross-allergenicity between sulfonamide antibiotics and other drugs containing a sulfonamide functional group. Pharmacotherapy 2004; 24: 856-870.
- Strom B., Schinnar R., Apter A. et al. Absence of cross-reactivity between sulfonamide antibiotics and sulfonamide nonantibiotics. N Engl J Med 2003; 349: 1628-1635.
- Janeway C., Travers C., Walport M., Shlomchik M. Immunology: The Immune System in Health and Disease. 5th ed. New York: Garland; 2001.
- Mori K., Maru C., Takasuna K. Characterization of histamine release induced by fluoroquinolone antibacterial agents in vivo and in vitro. J Pharm Pharmacol 2000; 52: 577-584.
- Veien M., Szlam F., Holden J.T. et al. Mechanisms of nonimmunological histamine and tryptase release from human cutaneous mast cells. Anesthesiology 2000; 92: 1074-1081.
- Ewan P.W. Anaphylaxis BMJ 1998; 316: 1442-1445.
- Страчунский Л.С., Рафальский В.В. Аллергические реакции на антибиотики. Методическое пособие. Режим доступа: http://www.antibiotic.ru/rus/all/metod/aballergy/02.shtml#4.
- Papakonstantinou G., Bogner J.R., Hofmeister F., Hehlmann R. Cefotaxime desensitization. Clin Investig 1993; 71: 165-167.
- Ghosal S., Taylor C.J. Intravenous desensitization to ceftazidime in cystic fibrosis patients. J Antimicrob Chemother 1997; 39: 556-557.
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення

 Антигистаминные препараты — основа лечения аллергических заболеваний
Антигистаминные препараты — основа лечения аллергических заболеваний
 Аллергия при беременности
Аллергия при беременности
 Роль и место антигистаминных препаратов в лечении аллергических заболеваний
Роль и место антигистаминных препаратов в лечении аллергических заболеваний
 Базисная терапия бронхиальной астмы
Базисная терапия бронхиальной астмы