- Головна
- /
- Статті
- /
- Ендокринологія. Цукровий діабет
- /
- Эндокринная хирургия – узкая специальность для широкого круга проблем
Эндокринная хирургия – узкая специальность для широкого круга проблем
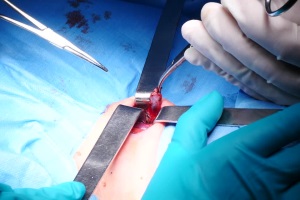
13-14 октября в г. Киеве состоялся Первый украинско-российский симпозиум по эндокринной хирургии с международным участием, организованный Украинским научно-практическим центром эндокринной хирургии, трансплантации эндокринных органов и тканей МЗ Украины (директор – кандидат медицинских наук Александр Сергеевич Ларин) и Московским областным научно-исследовательским клиническим институтом им. М.Ф. Владимирского совместно с Российским центром эндокринной хирургии (руководитель – доктор медицинских наук Ариан Павлович Калинин).
Очень высокий научный уровень и участие ведущих специалистов Украины, России, Франции, Италии и Бразилии сделало эту узкоспециализированную конференцию насыщенной и плодотворной, а возникающие по ходу дискуссии и комментарии были не менее увлекательными, чем тщательно подготовленные доклады.
На конференции рассматривались вопросы диагностики и лечения рака щитовидной железы и ее неопухолевых заболеваний, патологии околощитовидных желез, надпочечников, эндокринных опухолей поджелудочной железы, проблемы синдрома диабетической стопы, миастений и тимом и др. Поскольку такие заболевания, как патология щитовидной железы и сахарный диабет, являются достаточно распространенными и постоянно находятся в центре внимания, в этом обзоре мы бы хотели остановиться на менее известных широкому кругу врачей проблемах – некоторых аспектах хирургии паращитовидных желез и надпочечников.

Гиперпаратиреоз
Заместитель директора по научной работе Украинского научно-практического центра эндокринной хирургии, трансплантации эндокринных органов и тканей, руководитель отдела эндокринной хирургии, доктор медицинских наук, профессор Сергей Макарович Черенько представил доклад, посвященный проблемам и достижениям в диагностике и лечении гиперпаратиреоза в Украине.
– По нашему глубокому убеждению, различия в частоте первичного гиперпаратиреоза в разных странах зависит не от территориальных или географических особенностей, а исключительно от тщательности скрининга и надежности лабораторных методов диагностики. Распространенность гиперпаратиреоза в общей популяции превышает 1 случай на 1000 населения и значительно выше среди госпитализированных лиц – 1:200. Среди отдельных категорий больных, например с рецидивными коралловидными почечными камнями, это заболевание встречается достаточно часто – до 18% всех пациентов.
Если трансполировать на Украину общемировые эпидемиологические данные, следует ориентироваться на как минимум 20 тыс. новых случаев гиперпаратиреоза в год, в то время как реально в нашей стране ежегодно выявляется не более 100 случаев этой патологии. Для сравнения: во Франции ежегодно выявляется порядка 58-60 тыс. новых случаев гиперпаратиреоза.
Большую часть выявляемых случаев гиперпаратиреоза составляют аденомы околощитовидных желез, реже обнаруживаются гиперплазии, крайне редко (менее 1%) – рак. Однако по наблюдениям ведущих ученых, занимающихся проблемами патологии околощитовидных желез, частота рака этих органов в Украине значительно превышает 1% от всех случаев гиперпаратиреоза. По всей видимости, такое отклонение от ожидаемых показателей в нашей стране связано с несовершенством диагностики и отсутствием скрининга, т.е. выявлением в первую очередь запущенных случаев болезни.
Следует подчеркнуть, что ранняя (своевременная) диагностика гиперпаратиреоза основана на определении повышенного уровня паратгормона и кальция крови, в то время как клинически явные симптомы болезни на ранних стадиях встречаются достаточно редко. Таким образом, ориентироваться на клинику при диагностике гиперпаратиреоза, как обычно рекомендуют многие отечественные авторы, – нерационально. Это приведет только к увеличению диагностики запущенных случаев заболевания. Такие проявления гиперпаратиреоза, как коралловидные камни, патологические переломы костей, в развитых странах мира уже давно стали казуистикой.
 Проблемы диагностики нередко связаны с техническими моментами. Так, например, содержание паратгормона в пробе крови может резко упасть при несоблюдении ряда условий проведения исследования, поэтому мы считаем, что его следует дополнять определением содержания общего кальция крови с обязательным контролем содержания альбумина в плазме, а также исследованием ионизированного кальция автоматическими анализаторами с поправкой на рН среды.
Проблемы диагностики нередко связаны с техническими моментами. Так, например, содержание паратгормона в пробе крови может резко упасть при несоблюдении ряда условий проведения исследования, поэтому мы считаем, что его следует дополнять определением содержания общего кальция крови с обязательным контролем содержания альбумина в плазме, а также исследованием ионизированного кальция автоматическими анализаторами с поправкой на рН среды.
В диагностике гиперпаратиреоза помогают и другие методы исследования, но зачастую они либо недоступны, либо имеют ограниченную информативность. Так, в настоящее время в Украине остается недоступным генетический скрининг, а компьютерная томография рациональна только в случае эктопических опухолей околощитовидных желез, например с локализацией в средостении. В развитых странах мира достаточно широко проводится сцинтиграфия с 99mTc, тогда как в Украине, по-прежнему, – лишь в одном центре. Нет у отечественных врачей и возможности проведения такого высокоинформативного метода обследования, как сцинтиграфия, соединенная с компьютерной томографией.
Ультразвуковое исследование (УЗИ) – дешевое и доступное для большинства медицинских учреждений нашей страны, но проблемы визуализации и ультрасонографической оценки состояния паращитовидных желез связаны с недостаточной квалификацией врачей, проводящих исследование: как правило, врач не знает, как выглядит околощитовидная железа и не может отличить ее от лимфоузла или узла щитовидной железы. Для специалиста, который хорошо ориентируется в ультрасонографии околощитовидных желез, УЗИ является очень информативным методом ранней диагностики и зачастую позволяет заподозрить патологию раньше, чем при других методах обследования.
При лечении гиперпаратиреоза также приходится сталкиваться с рядом проблем. Операция на околощитовидных железах представляет немало сложностей для неквалифицированного хирурга. Для успешной операции, помимо тонких технических навыков, необходимо хорошее знание эмбриологии, чтобы определить локализацию желез, а следовательно, и тактику вмешательства (при неправильной оценке этих аспектов больному может понадобиться повторная операция). Для хирурга, который достаточно хорошо владеет техникой операций на этих органах, хирургическое вмешательство не является главным препятствием в оказании качественной помощи больным, но всплывают другие проблемы. Так, в Украине отсутствует такой важный метод диагностики, как экспресс-определение уровня паратгормона в крови во время операции. Решение этой проблемы сейчас стоит на повестке дня и зависит преимущественно от финансового обеспечения. Очень важно и наличие квалифицированного морфолога, который может точно определить характер изменений ткани околощитовидных желез как во время операции, так и после нее.
На сегодня успехи отечественной эндокринной хирургии в области диагностики и лечения патологии околощитовидных желез достаточно скромные, но все же они имеются. В настоящее время врачи лучше информированы о проблемах гиперпаратиреоза, причем не только эндокринологи, но и представители других специальностей. Постепенно расширяются наши диагностические возможности: если 5 лет назад определение содержания кальция в крови было доступно только в нескольких центрах, сегодня практически каждая клиника имеет возможность проводить такой анализ. Достаточно доступно и определение уровня паратгормона, хотя предстоит решить немало вопросов относительно качества и точности этой диагностики, а также соответствующих сертификации и стандартизации лабораторий. В последнее время количество выявляемых случаев гиперпаратиреоза в Украине увеличилось, вместе с тем это лишь верхушка айсберга истинной заболеваемости. Возросло и количество операций по поводу гиперпаратиреоза, но на повестке дня остается вопрос повышения квалификации эндокринных хирургов в лечении этой патологии. Первоочередной проблемой является повсеместное внедрение скрининга, который позволил бы выявлять до 90% больных, не имеющих четких клинических проявлений.
 Огромный интерес вызвали выступления французского эндокринного хирурга Жана-Франсуа Анри (Марсельский госпиталь La Timone Средиземноморского университета, Франция), который на сегодня имеет наибольший в мире опыт операций по поводу первичного гиперпаратиреоза. В своем первом докладе профессор Анри осветил проблемы хирургического лечения первичного гиперпаратиреоза.
Огромный интерес вызвали выступления французского эндокринного хирурга Жана-Франсуа Анри (Марсельский госпиталь La Timone Средиземноморского университета, Франция), который на сегодня имеет наибольший в мире опыт операций по поводу первичного гиперпаратиреоза. В своем первом докладе профессор Анри осветил проблемы хирургического лечения первичного гиперпаратиреоза.
– Хирургические вмешательства по поводу первичного гиперпаратиреоза могут производиться как стандартными методами, так и малоинвазивно. В этом сообщении хотелось бы остановиться на традиционных операциях – наиболее доступных и универсальных. Кроме того, для того чтобы выполнять малоинвазивные операции, следует досконально овладеть техникой открытых вмешательств. Несмотря на то что малоинвазивные операции на паращитовидных железах в мире практикуются с 1998 г. и сразу же завоевали огромную популярность (на сегодня уже накоплен опыт более 1000 операций), по-прежнему не менее половины всех операций на этих железах выполняется обычным доступом.
Стандартная паратиреоидэктомия выполняется под общим обезболиванием и подразумевает открытую цервикотомию с поиском всех четырех паращитовидных желез. Первоочередным условием нахождения всех паращитовидных желез во время операции и их оценки является хорошее знание анатомии и особенно – эмбриологии. Необходимо помнить, что верхние паращитовидные железы развиваются из IV жаберного кармана, а нижние – из III. Зная об особенностях эмбриологической миграции щитовидных желез, легко объяснить, почему верхние паращитовидные железы имеют относительно стабильное положение и обычно определяются достаточно просто – позади верхнего полюса щитовидной железы. В то же время миграция дериватов III жаберного кармана более значительна и происходит вниз и кпереди; локализация нижних паращитовидных желез тесно связана с расположением тимуса: в 60% случаев они определяются у нижнего полюса щитовидной железы, а нередко возле верхнего полюса тимуса или в толще его ткани. Таким образом, поиск верхних и нижних щитовидных желез должен быть осознанным и опираться на глубокие знания анатомии и эмбриологии.
Иногда хирург сталкивается со сложной ситуацией, когда найдены все четыре паращитовидные железы, которые макроскопически не изменены. В этом случае вероятна дополнительная (часто эктопическая) железа, пораженная аденомой. При ее поиске также необходимо ориентироваться на особенности эмбриональной миграции: эктопическая верхняя паращитовидная железа может находиться в заднем средостении позади или латерально от пищевода, у верхнего полюса щитовидной железы или непосредственно в ее ткани; эктопическая нижняя паращитовидная железа может быть смещена в переднее средостение при избыточной миграции вместе с тимусом, порой находится в ткани тимуса, или, наоборот, может оставаться очень высоко на шее при дефектной миграции дериватов III жаберного кармана – даже выше верхних паращитовидных желез, например в области сосудистого пучка шеи. Таким образом, в ряде случаев при поиске аденомы паращитовидной железы хирургу приходится переходить к тиреоидотомии или стернотомии.
Для облегчения поиска паращитовидных желез можно проводить любые методы визуализации желез перед операцией и во время нее (сцинтиграфия, УЗИ и т. д.). Для оценки пораженности желез хирург ориентируется на макроскопические изменения – размеры желез, их внешний вид, консистенцию; при этом целесообразность экспресс-биопсии ограничена.
Операция предполагает поиск всех четырех паращитовидных желез и удаление измененных. В 90% случаев причиной гиперпаратиреоза является одиночная аденома одной из желез, после удаления которой пациент выздоравливает. Однако и в этом случае необходимо найти остальные железы и убедиться в том, что они здоровы, и не пропустить случая мультигландулярной патологии. Если поражены все четыре железы, рекомендуется удалить наиболее пораженные и оставить либо одну наименее пораженную железу, либо ее часть – около 60 мг (субтотальная паратиреоидэктомия). Можно производить также тотальное удаление всех желез с аутотрансплантацией небольшого количества ткани одной из желез. При злокачественном характере изменений, помимо удаления желез, следует удалить все прилегающие ткани, поскольку основной риск состоит в местном рецидиве рака. Если же злокачественность удаленных желез определена после окончания операции, необходимо с той же целью выполнить реоперацию (это очень важно по причине высокого риска местного рецидива).
Интересно, что даже после успешно проведенной операции уровень паратгормона может оставаться повышенным в течение нескольких дней.
 Как отметил один из корифеев российской эндокринной хирургии – член-корреспондент РАМН, доктор медицинских наук, профессор Ариан Павлович Калинин, перефразируя расхожее выражение «ревматизм лижет суставы, но кусает сердце», по отношению к гиперпаратиреозу можно сказать, что гиперпаратиреоз «лижет кости, но кусает почки». Вместе с тем при патологии почек, в свою очередь, может развиваться вторичный гиперпаратиреоз, требующий медикаментозного и хирургического лечения, поэтому проблема гиперпаратиреоза не настолько узкая, как может показаться на первый взгляд, – она касается не только эндокринных хирургов и эндокринологов, но и терапевтов, врачей общей практики, нефрологов и т. д.
Как отметил один из корифеев российской эндокринной хирургии – член-корреспондент РАМН, доктор медицинских наук, профессор Ариан Павлович Калинин, перефразируя расхожее выражение «ревматизм лижет суставы, но кусает сердце», по отношению к гиперпаратиреозу можно сказать, что гиперпаратиреоз «лижет кости, но кусает почки». Вместе с тем при патологии почек, в свою очередь, может развиваться вторичный гиперпаратиреоз, требующий медикаментозного и хирургического лечения, поэтому проблема гиперпаратиреоза не настолько узкая, как может показаться на первый взгляд, – она касается не только эндокринных хирургов и эндокринологов, но и терапевтов, врачей общей практики, нефрологов и т. д.
Ю.К. Александров (Ярославская государственная медицинская академия, Россия) представил очень интересное и важное сообщение о проблеме вторичного гиперпаратиреоза и ренальной остеодистрофии у пациентов с хроническими болезнями почек, находящимися на программном гемодиализе.
– Так сложилось, что проблема вторичного гиперпаратиреоза, развившегося вследствие программного гемодиализа, уходит из поля зрения эндокринологов, поэтому с ней обычно сталкиваются нефрологи, причем чаще на стадии запущенной патологии, требующей хирургического вмешательства. При изучении этой проблемы мы так и не нашли взаимопонимания с эндокринологами, поскольку специфика этой патологии обусловлена первоочередным вниманием к основному заболеванию – тяжелой патологии почек и хронической почечной недостаточности (ХПН). В клинических рекомендациях, адресованных нефрологам, указано, что нарушение ремоделирования костей является осложнением, которое со временем развивается почти у всех больных, нуждающихся в программном гемодиализе, между тем как мы уверены, что эту проблему можно и нужно предупреждать.
В настоящее время в Ярославской областной клинической больнице под нашим наблюдением находится 86 пациентов с терминальной стадией ХПН, получающих лечение программным гемодиализом. На основании проведенного анализа мы можем полагать, что развитие нарушений минерального обмена и вторичного гиперпаратиреоза прежде всего коррелирует с величиной гемодиализного стажа. Таким образом, у пациентов с небольшим гемодиализным стажем следует предупреждать гиперпаратиреоз, а у больных с большим числом гемодиализных процедур в анамнезе необходима особая настороженность относительно развития вторичного гиперпаратиреоза.
Опухоли надпочечников
Особенности хирургической тактики при адренокортикальном раке осветил А.Н. Кваченюк (Институт эндокринологии и обмена веществ им. В.П. Комиссаренко АМН Украины).
– Адренокортикальный рак относится к одному из наиболее тяжелых эндокринных онкологических заболеваний. Он занимает 10-15% хирургической патологии надпочечников в ведущих специализированных центрах эндокринной хирургии. В структуре общей онкологической заболеваемости адренокортикальный рак имеет небольшую долю, но его агрессивность крайне высока и обусловливает высокий уровень метастазирования и гибели пациентов. Чрезвычайно много случаев первичной диагностики адренокортикального рака происходит при выявлении его метастазов в кости, то есть на поздней стадии. По данным различных клиник пятилетняя выживаемость при этой патологии составляет около 62%.
В нашей клинике было проведено 318 вмешательств по поводу адренокортикального рака, в том числе потенциально радикальные операции, в ходе которых после удаления надпочечника нами производилась лимфодиссекция паранефральных, парааортальных, паракавальных лимфоузлов независимо от их вовлечения в опухолевый процесс; вмешательства на других группах лимфоузлов проводились только при наличии в них макроскопических признаков метастазов. Такая тактика обусловила лучшую пятилетнюю выживаемость больных III-IV стадий, чем у пациентов, которым проводилась традиционная адреналэктомия без лимфодиссекции; при этом вмешательство с лимфодиссекцией не было более травматичным для пациентов и не сопровождалось повышением числа послеоперационных осложнений и операционной летальности. На I-II стадиях заболевания достоверной разницы между обеими тактиками лечения в отношении пятилетней выживаемости не выявлено.
Таким образом, адреналэктомия должна сопровождаться лимфодиссекцией ближайших групп лимфоузлов, даже без признаков их макроскопического поражения, что обусловливает снижение риска рецидива и улучшение прогноза для пациентов. Лимфодиссекция должна стать рутинной процедурой, сопровождающей традиционную адреналэктомию при радикальном лечении адренокортикального рака.
В своем втором докладе профессор Жан-Франсуа Анри – один из ведущих специалистов мира, особенно в области малоинвазивной эндокринной хирургии, представил ключевые аспекты хирургического лечения больших опухолей надпочечников, подробно остановившись на роли малоинвазивной – лапароскопической – хирургии.
– В последние годы в лечении патологии надпочечников особую популярность приобрела лапароскопическая хирургия. Это обусловлено тем, что доброкачественные опухоли этих органов (преимущественно небольшие) имеют низкий риск малигнизации, а процедура лапароскопического удаления опухолей носит абляционный характер. В связи с этим лапароскопические операции при патологии надпочечников стали стандартными вмешательствами, обеспечивая высокую эффективность и удобство процедуры, уменьшая травматизацию тканей и количество осложнений, сокращая сроки пребывания больных в стационаре. На сегодня лапароскопическая адреналотомия при небольших (до 4-6 см) секретирующих доброкачественных опухолях является операцией выбора. Спорными остаются подходы к использованию лапароскопических методик при опухолях больших размеров и потенциально злокачественных опухолях. Следует учитывать, что риск злокачественности возрастает с увеличением размера опухоли, поэтому при больших опухолях чаще предлагается открытая операция, хотя большинство таких новообразований все равно являются доброкачественными. При наличии явных признаков инвазивного роста опухоли и метастазах о лапароскопической операции речи быть не может – неизменно применяется открытый доступ. Кроме того, в случае обнаружения в ходе лапароскопической операции злокачественности опухоли или наличия метастазов рекомендуется перейти к открытому доступу.
Свой опыт применения лапароскопической адреналэктомии при опухолях надпочечников в Украинском центре эндокринной хирургии, насчитывающий свыше 80 операций, представили также А.С. Ларин и С.М. Черенько, продемонстрировавшие возможность выполнения симультанных операций при данной патологии (например, адреналэктомии и холецистэктомии).
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення

 К 80-летию кафедры хирургии КМАПО имени П. Л. Шупика
К 80-летию кафедры хирургии КМАПО имени П. Л. Шупика
 Место лапароскопии при онкогинекологической патологии
Место лапароскопии при онкогинекологической патологии
 Первый съезд сексологов и андрологов
Первый съезд сексологов и андрологов