- Головна
- /
- Статті
- /
- Неврологія
- /
- Неврология акушерства. Миастения
Неврология акушерства. Миастения
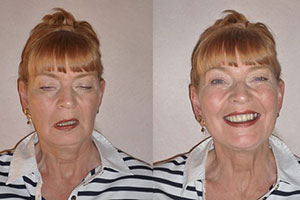
Миастения – прогрессирующее заболевание, возникающее в результате нарушения иммунных механизмов и характеризующееся патологической мышечной утомляемостью вследствие нарушения нервно-мышечной проводимости.
тематический номер: НЕВРОЛОГИЯ, ПСИХИАТРИЯ, ПСИХОТЕРАПИЯ
По данным разных авторов, частота встречаемости миастении колеблется от 0,5 до 5 на 100 тыс. населения. Заболевание встречается в основном у женщин (3:1), начало приходится на молодой возраст (90% – до 40 лет), женщины заболевают раньше, чем мужчины, и заболевание протекает у них тяжелее.
 Из 270 больных, обследованных С.А. Гаджиевым и соавт. (1971), у 7% заболевание возникло во время беременности и родов. Из 800 больных, наблюдаемых Д.Ф. Скрипниченко, М.М. Шевнюк, у 4,5% больных заболевание приходилось на тот же период. В исследованиях Е.А. Коломенской (1965) в 11% случаев заболевание у женщин было связано с периодами гормональных перестроек организма (беременность, роды, лактация). Большинство авторов отмечает ухудшение течения миастении в случае беременности больной, особенно в послеродовом периоде.
Из 270 больных, обследованных С.А. Гаджиевым и соавт. (1971), у 7% заболевание возникло во время беременности и родов. Из 800 больных, наблюдаемых Д.Ф. Скрипниченко, М.М. Шевнюк, у 4,5% больных заболевание приходилось на тот же период. В исследованиях Е.А. Коломенской (1965) в 11% случаев заболевание у женщин было связано с периодами гормональных перестроек организма (беременность, роды, лактация). Большинство авторов отмечает ухудшение течения миастении в случае беременности больной, особенно в послеродовом периоде.
Проследив течение беременности у 102 женщин, И.П. Иванов и соавт. (1983) показал, что легкие формы миастении не усложняют течение беременности и родов, при этом у большинства пациентов отмечалось уменьшение миастенических проявлений. После родов у 20% больных наступило обострение миастении. При более тяжелых формах миастении во время беременности обострение наступило у половины наблюдаемых, и большая часть детей рождалась с неонатальной формой миастении. Преходящий миастенический синдром у таких детей проявляется в первые дни жизни в виде затруднения сосательных движений, мышечной слабости, гипотонии мышц, дыхательных расстройств и продолжается до 1,5 месяцев, что обусловлено переносом через плацентарный барьер антител к ацетилхолиновым рецепторам от матери. Для неонатальной миастении, в отличие от врожденной, не характерны птоз и нарушения глазодвигательной мускулатуры. Проявляется она на вторые сутки.
Рассматривая различные исследования миастении при беременности (Е.А. Коломенская, 1963; Ю.И. Новиков, 1976; Перельман и соавт., 1963; Е.И. Романова, 1966; Chambers, 1967); W.C. Planche, 1979), можно заметить, что большинство авторов отмечают возможность обострения заболевания в I триместре, что связывают с увеличением количества прогестерона в организме и уменьшением эстрогенов, а также в III триместре ближе к родам. Тем не менее наиболее опасным периодом для роженицы и новорожденного А.Е. Архангельский (1999) называет ближайший послеродовый период. У всех больных (55 наблюдений) после родов он отмечал усиление слабости, особенно жевательных мышц и мышц проксимальных отделов конечностей, нарастание или возникновение птоза, диплопии, ослабление фонации. Дозы антихолинэстеразных препаратов в это время пришлось увеличить в два раза. В первые 2-3 суток после родов могут развиваться бульбарные нарушения и миастенический криз с полным выключением самостоятельного дыхания.
Этиология и патогенез
В настоящее время установлено, что в большинстве случаев миастения-фенокопия чаще всего результат патологии вилочковой железы с аутоиммунным воздействием на синаптический аппарат и мышцы. Основой патогенеза миастении считается аутоиммунная реакция на ацетилхолиновые рецепторы скелетных мышц. Наличие в крови больного антител к этим рецепторам и есть причина развития нервно-мышечного блока, количество антител связано с уровнем продукции В-лимфоцитами тимуса. Антитела проводят к блокированию активных центров ацетилхолиновых рецепторов или разрушению структур постсинаптической мембраны, что приводит к уменьшению числа действующих постсинаптических Н-холинорецепторов в поперечно-полосатых мышцах и нарушению передачи нервных импульсов через синаптические мембраны. Выработку антител в тимусе объясняют антигенной общностью клеток вилочковой железы и ацетилхолиновых рецепторов нервно-мышечного синапса.
Миастенические синдромы могут возникать при опухолях средостения, легких, стволовом энцефалите, коллагенозах, интоксикациях, поражениях щитовидной железы, приеме D-пеницилламина, антибиотиков, полиневропатиях. Миастения гередитарного происхождения встречается редко в раннем детском возрасте и обычно наследуется по сцепленному с Х-хромосомой типу. Миастеноподобные синдромы возможны при окулофарингеальной миодистрофии, некоторых формах врожденных миопатий, при дистрофической миотонии, синдроме Фишера, рассеянном склерозе, при внутристволовой опухоли, боковом амиотрофическом склерозе, синдроме хронической усталости. Риск рождения больного ребенка при болезни миастенией одного из родителей составляет 0,6%.
Утомляемость мышц, которая уменьшается после отдыха, – основное проявление миастении. Двигательные нарушения при миастении вариабельны, но просматриваются характерные формы течения заболевания: генерализованная (с нарушением и без нарушения дыхания), глазная, глоточно-лицевая, скелетно-мышечная.
Прогрессирующая форма, наиболее характерная для течения миастении, начинается достаточно остро после переутомления, простудных заболеваний и т. д. Появляются диплопия, особенно усиливающаяся при ходьбе, птоз, затруднения при жевании и глотании, изменение тембра голоса, характерна слабость мышц плечевого пояса, рук, особенно утомляемость мышц 4 и 5 пальцев, ног с преобладанием парезов в проксимальных отделах, что может приводить к возникновению походки миопатического типа. Утомляемость мышц уменьшается после сна, отдыха, усиливается при физической и психоэмоциональной нагрузке, простуде, менструации и т. д. По мере нарастания процесса у больного может развиться прогностически неблагоприятный бульбарный синдром с нарушением речи, глотания и затруднением дыхания, при нарастании слабости межреберных мышц и диафрагмы – нарушения дыхания вплоть до его остановки.
Любая физическая нагрузка, в том числе и на интактные мышцы, усиливает имеющиеся у больного птоз, двоение в глазах и другие проявления.
В развитии миастении можно выделить 4 стадии заболевания: 1-я – начальная, при которой симптомы заболевания недостаточно выражены и купируются небольшими дозами антихолинэстеразных препаратов; 2-я – с выраженными признаками миастении; заболевание поддается лечению антихолинэстеразными препаратами; 3-я – развитие осложнений (наблюдаются атрофия мышц, нарушение деятельности сердечно-сосудистой системы, легких, внутренних и эндокринных органов, выраженное нарушение акта глотания; лечение недостаточно эффективно, применяют большие дозы антихолинэстеразных препаратов); 4-я – терминальная (отмечается распространение мышечной слабости с тяжелым нарушением дыхания и сердечно-сосудистой деятельности; больные находятся в отделении реанимации, часто применяется аппаратное дыхание).
Для подтверждения диагноза используется прозериновая проба – оценка силы и утомляемости мышц до и спустя 30 минут после подкожного введения 2 мл 0,05% раствора прозерина. Подтверждением диагноза миастении считается наличие резко положительной прозериновой пробы (++++), когда исчезают все миастенические симптомы, положительной пробы (+++), когда остаются только отдельные симптомы, и слабо положительной (++) с заметным уменьшением проявлений миастенических симптомов.
Электромиографическое исследование при миастении позволяет выявить так называемый феномен миастенической реакции, т. е. прогрессирующее падение силы мышечных сокращений при стимуляции нерва. В комплекс обследования больных также входят метод сцинтиграфии вилочковой железы, изучение активности иммунного статуса, томография переднего средостения, пневмомедиастинография, компьютерная томография грудной клетки.
Тимома как причина миастении встречается у 8-9% больных и характеризуется быстрым развитием заболевания с преимущественным поражением мимических мышц и нарушением акта глотания.
Миастенический криз
Наиболее грозное осложнение миастении, протекающее с резким развитием нарушений жизненно важных функций и зачастую приводящее к летальному исходу, – миастенический криз. Паралич мускулатуры в этом состоянии обусловлен быстро развивающейся блокадой нервно-мышечной передачи. Миастенический криз возникает приблизительно у каждого десятого больного. Во время криза возникают резко выраженные бульбарные расстройства, нарушения диафрагмального, затем грудного дыхания, сопровождаемые побледнением кожных покровов, цианозом, подъемом и затем падением АД, тахикардией (150-180 уд/мин), болями в области сердца, усилением саливации и потоотделения, резким нарастанием всех миастенических симптомов. При этом выражена тревога, возбуждение, затем наступает спутанность сознания и его утрата. При неадекватности или неэффективности оказанной помощи наступает остановка дыхания и сердца. Возможно развитие парциальных миастенических кризов с нарушением только сердечной деятельности и дыхания. Продолжительность легкого криза варьируется от 10 минут до 2 часов, тяжелый может продолжаться до 2 недель. Смерть может наступить достаточно быстро, в течение 1 часа после начала криза.
При развитии миастенического криза больным необходимо срочно ввести внутривенно 0,5-1,0 мл 0,05% р-ра прозерина на глюкозе и дополнительно через 15 мин внутримышечно еще 1,0-2,0 мл прозерина. При неэффективности показано внутривенное введение 90-120 мг/сут преднизолона. В случае прогрессирования дыхательных нарушений перевести больную на ИВЛ и продолжить лечение антихолинэстеразными препаратами. Возможно применение плазмафереза. Снижение титра аутоантител в сыворотке крови дает клиническое улучшение даже у больных с терапевтически резистентными формами заболевания. Обменное замещение плазмы рекомендуется также как метод предоперационной подготовки больной.
Холинергический криз
При передозировке антихолинэстеразных препаратов, что может возникать после родов, когда возрастает доза вводимого препарата из-за существенного снижения его обычной эффективности, возможно развитие холинергического криза. Встречается это состояние у больных миастенией реже и развивается более медленно, чем миастенический криз. В течение нескольких суток у больного возрастает утомляемость, затем после очередного введения прозерина развивается криз, похожий на миастенический. Наблюдаются признаки передозировки антихолинэстеразных препаратов – тошнота, гиперсаливация, гипергидроз, миоз, бронхоспазм, спастические боли в животе, миоклонии, миофасцикуляции, мраморность кожи, похолодание конечностей, частые мочеиспускания на фоне усиления миастенических симптомов в скелетной мускулатуре.
Лечебная тактика
При миастении используют консервативное и хирургическое лечение. В основе медикаментозной терапии лежит применение антихолинэстеразных препаратов. Доза препарата подбирается в зависимости от возможной компенсации двигательного дефекта и наличия побочных эффектов. Чаще всего используют прозерин 1-2 мл 0,05% р-ра подкожно (оказывает эффект через 15-20 мин, продолжительность действия не более 4 ч); амбенония хлорид (при приеме внутрь эффект наступает через 30-90 мин, продолжительность действия до 5-10 ч). Достаточно часто используют пиридостигмина бромид (эффект через 30-60 мин после приема внутрь, продолжительность действия до 7-8 часов). Пациенты, страдающие миастенией, даже при хорошо подобранной дозе антихолинэстеразного препарата не избавлены от риска развития миастенического криза, т. к. доза может оказаться недостаточной при беременности, менструации, инфекционных заболеваниях и т. д. Имеющиеся в настоящее время препараты длительного действия, например дистигмина бромид (антихолинэстеразный эффект сохраняется более суток после однократного приема), сложнее дозировать, что увеличивает риск развития миастенического или холинергического криза; они не рекомендуются к применению в период беременности и кормления грудью.
При признаках передозировки антихолинэстеразных препаратов требуется снижение дозы препарата или прекращения его приема, иногда введения 0,5-1,0 мл 0,1% р-ра атропина подкожно, в случаях развития холинергического криза прекращение приема антихолинэстеразных препаратов на сутки, внутривенное введение 1 мл 0,1% р-ра атропина на глюкозе или физрастворе и введение 1 мл препарата внутримышечно. При отсутствии эффекта требуется перевод больных на ИВЛ.
Возможно развитие смешанного криза, когда в разных мышечных группах отмечаются признаки и миастенического, и холинергического криза, что фиксировалось нами на третьи сутки после родов в связи со снижением чувствительности больной к прозерину и увеличением его вводимой дозы. При таких состояниях необходима полная отмена терапии и перевод на ИВЛ с наложением трахеостомии на несколько суток.
Применяемые гормональные, лучевые, химиотерапевтические и хирургические методы лечения используются в зависимости от стадии заболевания и его течения, но не рекомендуются в период беременности пациенток. Однако больным с тяжелой формой заболевания до родов и после них показано назначение преднизолона (З.Ш. Гилязутдинова, 1988).
При миастении противопоказано использование некоторых антибиотиков (гентамицин, канамицин, антибиотики тетрациклинового ряда, неомицин, стрептомицин), сульфаниламидов, антиаритмических средств, седативных препаратов, бензодиазепинов, морфина и его аналогов. Нежелательно применение магнийсодержащих препаратов и ингаляционных анестетиков.
В лечении миастении во время беременности возможно использование витаминов группы В, аскорбиновой кислоты (0,1 мг 3 раза в сутки после еды), глутаминовой кислоты (со второго триместра по 1,0 мг 2 -3 раза в день до еды 2-3 недели, оротата калия (0,5 мг 3 раза в сутки после еды), аденозинтрифосфорной кислоты (внутримышечно – 1-2 мл 1% р-ра 2 раза в сутки). Возможно при акушерской необходимости применение эуфиллина, который усиливает сокращение и уменьшает утомление мышц (Jacobs и соавт., 1973).
Условием успешного исхода беременности и родов у больных миастенией, по мнению А.Е. Архангельского, 1999, является предварительная терапия заболевания (тимэктомия или рентгенотерапия тимуса) до достижения устойчивой ремиссии, назначение во время беременности по необходимости антихолинэстеразных препаратов и проведение в родах длительной аналгезии методом перидуральной тримекаиновой блокады.
На основании собственных наблюдений и данных литературы (И.П. Иванов и соавт., 1983; З.Ш. Гилязутдинова, 1988; А.Е. Архангельский, 1999) основные принципы ведения беременности у больных миастенией можно сформулировать следующим образом.
- Для решения вопроса сохранения беременности больная должна быть госпитализирована в неврологический стационар в I триместре беременности. Тяжелые формы миастении, прогрессирующее, не поддающееся коррекции антихолинэстеразными препаратами, нарастание проявлений миастении во время беременности, миастенические кризы в анамнезе являются показанием к прерыванию беременности.
- Весь срок беременности и послеродовой период должен проходить под совместным наблюдением акушера и невропатолога с необходимым повышением дозы антихолинэстеразных препаратов и прерыванием беременности в случае декомпенсации миастенического процесса и неэффективности лечения.
- Более приемлемым для больных миастенией можно считать естественное родоразрешение с адекватным обезболиванием методом перидуральной анестезии, так как любое оперативное вмешательство существенно увеличивает риск развития кризовых состояний в послеоперационный период.
- При слабости родовой деятельности показана стимуляция окситоцином, простагландином. При резком нарастании парезов во втором периоде родов – акушерские щипцы. Профилактика атонического кровотечения проводится окситоцином в третьем периоде. Роды проводятся в условиях возможного экстренного перевода больной на ИВЛ. При существенном обострении заболевания перед родами выполняется хирургическое родоразрешение путем кесарева сечения.
- В послеродовом периоде в первые 3-5 дней необходимо ежедневное наблюдение невропатологом за пациенткой с учетом возникновения срочных показаний к оказанию дыхательной помощи.
- Развитие у новорожденного неонатальной формы миастении при необходимости корригируется введением прозерина в течение первых 2-6 дней.
Список литературы находится в редакции.
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення

 Современные возможности терапии рассеянного склероза
Современные возможности терапии рассеянного склероза
 Диагностика и лечение рассеянного склероза: путь к успеху
Диагностика и лечение рассеянного склероза: путь к успеху
 Неординарные синдромы и заболевания нервной системы у детей и взрослых
Неординарные синдромы и заболевания нервной системы у детей и взрослых
 Вопросы деменции в неврологической практике
Вопросы деменции в неврологической практике