- Головна
- /
- Статті
- /
- Гастроентерологія
- /
- Цекалия (Глютеновая энтеропатия)
Цекалия (Глютеновая энтеропатия)
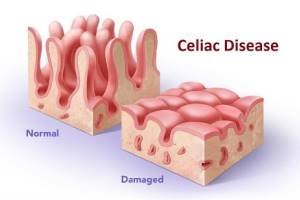
Целиакия (coeliakia; от греч.: koilikos – кишечный, страдающий от нарушения работы кишечника; синонимы.: глютеновая энтеропатия, глютеновая болезнь, нетропическая спру, болезнь Ги-Гертера-Гюбнера, англ.- celiac disease;) – хроническое генетически обусловленное иммуноопосредованное заболевание, характеризующееся стойкой непереносимостью глютена с развитием атрофии слизистой оболочки тонкого кишечника и связанным с этим синдромом мальабсорбции и полным восстановлением слизистой оболочки после удаления глютена из рациона питания.
МКБ-10: K90.0
Общая информация
За последние 30-40 лет представления о распространенности заболевания существенно изменились в сторону значительного увеличения. Так, в Европе целиакия встречается с частотой 1:152 – 1:300 человек, в Соединенных Штатах – 1:250 человек. В Украине каких-либо эпидемиологических данных о распространенности целиакии на сегодняшний день нет. Заболевание чаще встречается у женщин. В настоящее время уменьшилось число пациентов с классическими проявлениями заболевания, но резко возросла доля взрослых больных с латентным течением заболевания.Коэффициент смертности среди больных с нелеченной целиакией составляет 10-30%, в то время как при адекватном лечении – строгой аглютеновой диете – он снижается до 0,4%. В большинстве случаев смертность обусловлена злокачественными новообразованиями. В последних исследованиях показано, что среди больных целиакией частота опухолей увеличивается в 5 и более раз, при этом частота неходжкинских лимфом возрастает в 40 и более раз, а также увеличивается частота аденокарцином тонкого кишечника и опухолей другой локализации. Следует подчеркнуть, что уже 5-летнее следование аглютеновой диете значительно снижает частоту злокачественных образований.
Благоприятный прогноз при целиакии возможен при едином условии – строгом пожизненном исключении глютена из пищевого рациона. На фоне одной только адекватной диеты наблюдается практически полный регресс не только клинических, но и морфологических изменений, характерных для глютеновой энтеропатии. При ранней диагностике заболевания и соблюдении строгой пожизненной аглютеновой диеты продолжительность жизни больных не отличается от таковой в популяции.
Этиология
Целиакия – генетически обусловленное заболевание, ассоциированное с HLA-DQ2 (DQA1*05/DQB1*02) и HLA-DQ8 (DQA1*0301/DQB1*0302). Эти комбинации HLA определяются практически у 98% больных целиакией в Северной Европе, у 92% пациентов определяется DQ2 генотип. Генетическая предрасположенность четко прослеживается в семьях больных, среди родственников пациента частота возникновения целиакии составляет 10%, конкордантность однояйцовых близнецов по данному заболеванию – 70%. Генетическая информация реализуется только при пероральном приеме глиадина – спирторастворимой фракции глютена – белка, содержащегося в пшенице, ржи и ячмене.
Патогенез
В результате иммуноопосредованного воспаления в слизистой оболочке тонкого кишечника развиваются морфологические изменения: атрофия ворсинок различной степени выраженности, гипертрофия крипт, выраженная лимфоплазмоцитарная инфильтрация собственной пластинки и лимфоидно-клеточная инфильтрация эпителия. Такие изменения носят название «гиперрегенераторной атрофии». Развивающийся синдром мальабсорбции обусловлен не только уменьшением всасывающей поверхности тонкого кишечника из-за потери ворсинок, но и замещением зрелых энтероцитов малодифференцированными, не способными к всасыванию и пристеночному пищеварению.
Клиническая картина
Клинические проявления целиакии крайне разнообразны. Для детей наиболее характерными проявлениями являются: недостаточный прирост массы тела, тошнота, метеоризм, вздутие живота, поносы, мышечный тремор, проявления гипопротеинемии вплоть до развития асцита, диатезы, повышенная раздражительность, неврологические проявления. Для взрослых пациентов более характерно скрытое атипичное течение заболевания, кроме классических признаков – диареи (характер стула чаще кашицеобразный, пенистый, но может быть и водянистый), абдоминальной боли, метеоризма, потери массы тела – единственным проявлением может быть железодефицитная анемия.У пациентов старших возрастных групп кишечные проявления могут вообще отсутствовать, а на первый план выступают внекишечные:
• железодефицитная и/или фолиево-дефицитная анемия;
• остеопороз, остеопения, патологические переломы, суставные боли;
• низкорослость;
• атрофия мышц, мышечная слабость, судороги;
• периферические нейропатии, кальцификаты в головном мозге, эпилепсия, демиелинизирующие повреждения ЦНС;
• синдром хронической усталости, атаксия, неврозы;
• фолликулярный гиперкератоз и дерматиты, петехии и экхимозы, псориаз, герпетиформный дерматит;
• афтозный стоматит, дефекты зубной эмали;
• гиперспленизм, геморрагии, гипопротромбинемия;
• вторичный гиперпаратиреоз;
• транзиторное повышение трансаминаз, гипоальбуминемия, пролонгирование протромбинового времени;
• аменорея, бесплодие, спонтанные аборты, импотенция.
К желудочно-кишечным проявлениям целиакии относятся желудочная диспепсия, нарушение моторной функции ЖКТ, эзофагеальный рефлюкс, нарушение внешнесекреторной функции ПЖ. Последние исследования показали, что скрытые и нетипичные формы целиакии составляют порядка 50% всех случаев болезни, поэтому избыточная масса тела и отсутствие диареи не исключают возможность целиакии у взрослых.
Особое внимание следует уделять при лечении целиакии так называемым ассоциированным заболеваниям: инсулинзависимый сахарный диабет (частота целиакии среди этих пациентов составляет 2-16%), тиреоидит (частота 3-5%), первичный билиарный цирроз (6-7%), селективный дефицит IgA (8-19%), синдром Шегрена (15%), болезнь Аддисона (1%).
Герпетиформный дерматит (дерматит Дюринга) – «кожная» форма целиакии – папуловезикулярная сыпь с выраженным зудом, наблюдается преимущественно на разгибательной поверхности конечностей, туловище, шее, волосистой части головы. Практически у 100% больных с герпетиформным дерматитом наблюдаются характерные для целиакии морфологические изменения. В слизистой оболочке тонкого кишечника определяется весь спектр серологических маркеров, сама сыпь представлена отложением в базальном слое дермы депозитов антиглиадиновых антител (Ig A). Кожные проявления имеют обратимый характер при исключении из пищевого рациона глютена.
Диагностика
Физикальные методы обследования• опрос – выяснение семейного анамнеза по целиакии; непереносимость злаковых.
• осмотр
– для взрослых пациентов характерно скрытое атипичное течение заболевания. Каких-либо специфических физикальных симптомов обычно не выявляется. Отмечается низкорослость, снижение аппетита, атрофия мышц, сухость и бледность кожи, афтозный стоматит, проявления герпетиформного дерматита – папуловезикулярная сыпь с выраженным зудом, которая наблюдается преимущественно на разгибательной поверхности конечностей, туловище, шее, волосистой части головы.
Лабораторные исследования
Обязательные:
• Иммуноферментное определение серологических маркеров целиакции – антиглиадиновых антител (АГА IgA и IgG), эндомизиальных антител (ЭМА IgА), антител к тканевой трансглютаминазе (tTG) – представлено в таблице 1. Серологические тесты имеют особенное значение для скрининговой диагностики у пациентов с асимптоматическим течением целиакии, неспецифической клиникой, при ассоциированных заболеваниях, таких как инсулинзависимый сахарный диабет, а также среди родственников больных. Определение серологических маркеров следует проводить до начала аглютеновой диеты в связи с тем, что уже через несколько недель или месяцев они нормализуются, такая сероконверсия используется для контроля эффективности лечения. Для мониторинга комплайенса в отношении аглютеновой диеты наиболее оптимальным считается определение АГА IgА, т.к. именно они наиболее быстро нормализуются при адекватном лечении.
• Общий анализ крови – умеренно выраженное снижение гемоглобина, эритроцитов.
• Общий анализ мочи – без патологических изменений.
• Общий белок и белковые фракции – гипопротеинемия, гипоальбуминемия.
• Сахар крови – в пределах нормальных значений (при отсутствии СД).
• Иммунограмма (особенно определение общего уровня IgA) – значительное повышение.
• Печеночные и почечные пробы – без отклонений от нормы.
• Группа крови и резус-фактор.
• Копрограмма – норма.
• Анализ кала на эластазу 1 – в пределах нормы.
• Повторные посевы кала на патогенную микрофлору и исследование яйца глист – не выявлено.
• Электролиты крови – электролитный дисбаланс.
При наличии показаний:
• коагулограмма;
• определение кальция и фосфатов в сыворотке;
• уровень тиреоидных гормонов.
Инструментальные и другие методы диагностики
Обязательные:
• ЭГДС с морфологическим исследованием биоптатов, взятых из нисходящего отдела ДПК – «золотой» стандарт диагностики – должен проводиться во всех случаях для верификации диагноза.
• Морфологическое исследование биоптатов – атрофия ворсин тонкой кишки с гиперплазией крипт и интраэпителиальным лимфоцитозом различной степени выраженности: от нормальной архитектуры ворсин и лимфоцитарной инфильтрации эпителия или частичной очаговой атрофии вплоть до тотальной атрофии ворсин с формированием «лысой» слизистой. Для проведения морфологического исследования забор биопсийного материала должен проводиться из залуковичного отдела ДПК, другая локализация проведения исследования может приводить к ошибкам в диагностике, так как в более высоких отделах ЖКТ атрофия слизистой оболочки может быть обусловлена другими причинами.
• Видеокапсульная эндоскопия – второй «золотой» стандарт диагностики.
• Пассаж бария по тонкой кишке (энтероклизис).
• ЭС или ирригоскопия.
• УЗИ органов брюшной полости и щитовидной железы.
При наличии показаний:
• повторная биопсия для подтверждения нормализации слизистой оболочки на фоне аглютеновой диеты может проводиться через 6-12 месяцев, однако в настоящее время считается не обязательной;
• провокационный тест с глютеном используется в сложных случаях для проведения дифференциальной диагностики, его необходимость рассматривается индивидуально;
• денситометрия костей для ранней диагностики остеопороза.
Лечение
Основным методом лечения является не фармакотерпия, а строгая пожизненная аглютеновая диета. Больному запрещается употреблять в пищу пшеницу, рожь, ячмень и все продукты, которые могут содержать эти злаки даже в ничтожно малых дозах. Основу пищевого рациона составляют рис, гречиха, картофель, соевые бобы, кукуруза. Овес и продукты из него допускаются, ограничение их употребления во многих рекомендациях обусловлено тем, что при приготовлении стандартным промышленным способом муки и продуктов из нее происходит загрязнение пшеничным глютеном. Пациент должен быть хорошо информирован о том, что даже незначительная и единичная погрешность в диете приводит к прогрессированию заболевания, которое не имеет ярких клинических проявлений. Особенное внимание должно уделяться так называемому скрытому глютену, который может входить в состав различных биологических добавок, медикаментов. Если у больного с целиакией наблюдается лактозная недостаточность, то он должен ограничить прием молочных продуктов.У большинства пациентов на фоне аглютеновой диеты достаточно быстро наступает клиническая ремиссия, хотя сроки ее могут варьировать индивидуально: от нескольких недель до месяцев.
Лекарственная терапия при целиакии имеет вспомогательное значение, но ее роль недооценивать нельзя. По показаниям применяются препараты железа, фолиевой кислоты, при ферментной недостаточности показана заместительная терапия (ферментные препараты, предпочтительнее микрогранулированные – Креон 10000 ЕД во время приема пищи). Для профилактики остеопороза назначают препараты кальция и витамин D, по показаниям – бифосфонаты и кальцитонин. При тяжелом течении заболевания или при отсутствии клинико-морфологических изменений на фоне строгой аглютеновой диеты на протяжении более 6 месяцев показано применение ГКС (средняя терапевтическая доза составляет 7,5-20 мг преднизолона в день). По показаниям также используют парентеральное питание, коррекцию водно-электролитного баланса, в/в введение альбумина и пр. При лечении герпетиформного дерматита, кроме аглютеновой диеты, используют диафенилсульфон и дапсон (сульфон, дисулон, димоцитон 50-100 мг/день).
Критерии эффективности лечения
Исчезновение клинической симптоматики, нормализация лабораторных показателей и морфологического состояния слизистой оболочки тонкого кишечника, исчезновение АГА, ЭМА и антител к тканевой трансглютаминазе.
Продолжительность лечения
Соблюдение аглютеновой диеты в течение всей жизни.
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення

 Кандидозный вульвовагинит
Кандидозный вульвовагинит
 Трихомониаз
Трихомониаз
 Гонорея
Гонорея
 Урогенитальный микоплазмоз
Урогенитальный микоплазмоз