- Головна
- /
- Статті
- /
- Пульмонологія, фтизіатрія
- /
- Бластомикоз
Бластомикоз
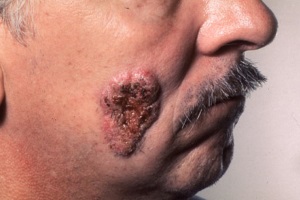
Бластомикоз (болезнь Джилкрайса, североамериканский бластомикоз, чикагская болезнь, первичный легочный бластомикоз, кожный диссеминированный бластомикоз) – локальный или системный микоз, наиболее часто проявляющийся поражениями кожи, легких, вторичными поражениями костей, предстательной железы и других внутренних органов с формированием хронических абсцессов.
МКБ-10: B40
Общая информация
Возбудитель – диморфный гриб Blastomyces dermatitidis. Эндемичен для Северной и Центральной Америки, наиболее часто встречается в западных и южных центральных штатах, в лесистых местностях вдоль рек. Спорадически возникает в странах Африки (Тунис). Обнаружен в почве, в пыли. Более 80% заболевших живут вблизи рек, лагун, водных каналов. Заболевание неконтагиозно.
Этиология
Возбудитель заболевания – диморфный гриб Blastomyces dermatitidis (синонимы: Cryptococcus dermatitides, Glenospora brevis, Mycoderma dermatitis). Тканевые формы представлены круглыми униполярно почкующимися клетками (8-25 мкм в диаметре), с толстой двухконтурной стенкой. Возбудитель, как правило, обнаруживается в гнойной распадающейся ткани, внутри гигантских многоядерных клеток.
Патогенез
Заражение происходит при ингаляции конидий гриба. Типичным пациентом является человек средних лет, во время работы или отдыха контактирующий с почвой. В легких микромицеты трансформируются в дрожжеподобную форму. При этом фагоциты более активно поглощают конидии, но не дрожжеподобные клетки, которые проникают в подслизистую оболочку бронхиол, вызывая местное воспаление. При прогрессировании процесса очаг острого воспаления развивается в гранулему, состоящую из лимфоцитов, гигантских клеток, нейтрофилов. Может преобладать псевдоэпителиоидная гиперплазия, что приводит к ошибочному диагнозу плоскоклеточной карциномы кожи, легких или гортани. При наличии иммунодефицитного состояния образования гранулем не наблюдается, происходит активная диссеминация возбудителя в различные ткани и болезнь принимает фатальных характер. Поражение кожи и слизистых оболочек носит выраженный псевдоэпителиальный характер (напоминает плоскоклеточную карциному).
Вне зависимости от исхода легочного процесса, может происходить гематогенная диссеминация возбудителя в кожу, подкожную клетчатку, кости, простату, придатки яичка, в слизистую носа, рта, гортани; менее часто – в мозг и твердые мозговые оболочки, селезенку, лимфоузлы или печень. Диссеминация не всегда может быть установлена даже через недели и годы после возникновения процесса в легких. Прогрессирование инфекции более характерно для иммуносупрессированных пациентов, ВИЧ-инфицированных.
Бластомикоз чаще встречается у иммунокомпетентных лиц, но возможен и у больных СПИДом, пациентов, получающих кортикостероиды, проходящих химиотерапию или перенесших трансплантацию органов.
Клиническая картина
Встречается в двух формах – кожной и висцеральной. У человека выделяют следующие клинические формы: первичный легочный, прогрессирующий легочный, первичный кожный и диссеминированный бластомикоз. Первичная инфекция может самоизлечиться или стать хронической.
Кожная форма проявляется папуло-пустулезными изъязвлениям и бородавчатыми папилломатозными разрастаниями по периферии очагов. Наиболее характерным кожным проявлением является единичная (или множественная) покрытая корками бородавчатая бляшка на открытом участке тела (лицо, руки, кисти), окрашенная в цвета от серого до фиолетового. Могут формироваться микроабсцессы, а при удалении корок наблюдаться истечение гноя. По мере разрастания бляшки отмечается очищение кожи в ее центре. У 25% пациентов могут развиваться поражения носа или слизистых. Реакция лимфоузлов минимальная. Течение хроническое.
Острая легочная инфекция развивается после 30-45 дней инкубационного периода. У половины больных она протекает бессимптомно, у другой половины наблюдаются симптомы, сходные с таковыми при вирусной инфекции или пневмонии, которые исчезают в течение месяца. Часто заболевание прогрессирует и формируется хроническая легочная инфекция, клинически похожая на туберкулез. Распространение процесса на кожу отмечается у 40-80% больных. Отдаленные очаги поражений могут быть, кроме того, в костях (25-50%), мочеполовом тракте (10-30%) и ЦНС (5%).
При рентгенологическом исследовании в легких определяются инфильтративные тени, милиарные очаги или солитарные узлы, абсцессы, впоследствии иногда формируются каверны с реакцией лимфатических узлов корней и средостения.
Реже встречается диссеминация с поражением ЦНС, печени, селезенки и предстательной железы. При диссеминированной форме процесс распространяется на грудную клетку, поражается кожа, подкожная жировая клетчатка и лимфатические узлы, образуются свищи с гнойно-сукровичным отделяемым. При генерализованных формах с вовлечением в процесс головного мозга и скелета прогноз неблагоприятен.
Диагностика
Опрос: у человека, прибывшего из эндемического района, выявить возможный контакт с земляными работами.
Осмотр: обращать внимание на наличие поражений кожи.
Диагноз бластомикоза базируется на выделении культуры микромицета из мокроты/бронхоальвеолярного смыва, гноя, мочи. Квалифицированный специалист ставит диагноз также при микроскопии образца или гистологическом исследовании биоптата. Видимый при микроскопии, микромицет часто не пропускается.
Обязательные
1. Микроскопия препаратов мокроты/бронхоальвеолярного смыва, мочи, гнойного отделяемого кожных поражений и биоптатов, других материалов из очагов поражения:
1.1. В препаратах, обработанных КОН, или препаратах, окрашенных по Романовскому-Гимзе или Райту.
2. Посев материала (гноя, мокроты/БАС, мочи, другого материала из очагов поражения) при 37° С:
2.1. Для ранней идентификации возбудителя в культуре (до 5 суток) – применение метода гибридизации нуклеиновых кислот;
2.2. Проба с экзоантигенами позволяет бысто идентифицировать плесневые формы возбудителя в культуре (в реакции двойной иммунодиффузии с водным экстрактом 7-10 суточной мицелиальной колонии и стандартной антисывороткой).
3. Определение антител к Blastomycoidis dermatitidis в сыворотке крови:
3.1. Методом РСК с коммерческим антигенным диагностикумом в реакции иммунодиффузии;
3.2. Определение специфических IgG, IgE.
4. ПЦР – экспресс-метод – идентификация нуклеиновых кислот бластомицетов препаратов в мокроте/бронхоальвеолярном смыве (гнойном отделяемом кожных поражений и биоптатов, других материалов из очагов поражения).
При наличии показаний
Дифференциальная диагностика: гистологическое исследование биопсийного материала из очагов поражения при окраске PAS-методом и импрегнации по методу Гомори-Грокотт.
Инструментальные и другие методы диагностики
Обязательные
- Рентгенографическое исследование и компьютерная рентгенография органов грудной клетки с целью установления наличия поражения легких.
- Бронхоскопия с получением бронхоальвеолярного смыва для микроскопического и культурального исследования;
При наличии показаний
- С целью получения материала для проведения дифференциальной диагностики: биопсия легких.
- При поражении других органов и систем: исследования, позволяющие диагностировать грибковое поражение органа.
Консультации специалистов
Обязательные
Дерматолог – для контроля состояния кожи.
Лечение
Фармакотерапия
При признаках быстрого прогрессирования инфекции, поражении ЦНС, тяжелом состоянии препаратом выбора является амфотерицин В (общая доза – около 2-2,5 г на курс в течение 10-12 недель), ответ к которому значительно быстрее, чем к азолам. При стабилизации состояния возможен переход на лечение итраконазолом (400 мг/день в течение 6-12 мес.). При непереносимости амфотерицина В у больных с патологией ЦНС возможен переход на флуконазол (800 мг/сут), если при его применении будет отмечаться клиническое улучшение.
При невыраженной инфекции у больных с легким или средней тяжести течением рекомендуется назначать итраконазол (200 мг дважды в день с пищей) в течение 6-12 месяцев.
Критерии эффективности и продолжительность лечения
Рассасывание легочной инфильтрации.
Профилактика
В эндемических районах – ограничение контактов с почвенной пылью. ВИЧ-инфицированные пациенты могут получать пожизненную профилактическую терапию итраконазолом, но опыт ее применения невелик.
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення

 Грибковые заболевания кожи: особенности этиологии, патогенеза, клиники и лечения
Грибковые заболевания кожи: особенности этиологии, патогенеза, клиники и лечения
 Аллергия на руках
Аллергия на руках
 Кожный кандидоз: откуда он берется и как с ним бороться?
Кожный кандидоз: откуда он берется и как с ним бороться?
 Кандидозные поражения кожи и слизистых оболочек
Кандидозные поражения кожи и слизистых оболочек