- Головна
- /
- Статті
- /
- Акушерство, гінекологія, репродуктивна медицина
- /
- Связан ли синдром гиперстимуляции яичников с неблагоприятным акушерским исходом?
Связан ли синдром гиперстимуляции яичников с неблагоприятным акушерским исходом?
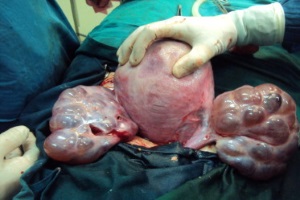
Вспомогательные репродуктивные технологии в некоторых случаях дают многим бесплодным парам шанс стать родителями. Только в Соединенном королевстве на конец марта 1997 г. было рождено 5665 детей, зачатых in vitro или с помощью интрацитоплазматической инъекции спермы [1]. Хотя целью вспомогательных репродуктивных технологий является здоровый ребенок, акушерский исход беременностей, возникших с их помощью, осложняется синдромом гиперстимуляции яичников (СГЯ), который остается плохо изученным.
СГЯ – это осложнение сверхфизиологической стимуляции яичников, проводящейся для увеличения количества яйцеклеток и эмбрионов для использования в рамках вспомогательной репродуктивной технологии. Недавно проведенный анализ данных из Израиля за 10 лет установил рост возникновения СГЯ и навел на мысль о существовании «эпидемии» этого осложнения [2]. Тревожен тот факт, что те же авторы [3] также сообщили о высокой частоте неблагоприятных исходов среди 104 беременностей, возникших in vitro и осложненных тяжелым или критическим СГЯ в Израиле между январем 1987 и декабрем 1996 г. По сведениям, поступившим из различных стран, частота выкидышей, преждевременных родов, низкого веса при рождении, гестационного диабета и гипертензии, отслойки плаценты была выше при таких беременностях. В данной статье мы рассматриваем основания для ожидания связи между СГЯ и неблагоприятным исходом беременности.
Существует ряд факторов (клинические характеристики пары, возраст женщины, точность определения беременности), которые затрудняют интерпретацию данных, полученных в различных исследованиях относительного риска выкидыша при самопроизвольном и искусственном зачатии. Вспомогательные репродуктивные технологии даже при отсутствии явного СГЯ связаны со сверхфизиологической стимуляцией яичников, результатом которой является более высокий уровень эстрадиола, чем при «натуральном» цикле. СГЯ более вероятен в случаях максимального ответа яичников на стимуляцию [4]. Asch и соавт. [4] обнаружили незначительное влияние пиковых концентраций эстрадиола и количества яйцеклеток на уровень выкидышей. Это говорит о том, что сама по себе степень ответа яичников не повышает риск выкидышей в случаях наличия осложнения в виде СГЯ по сравнению с неосложненными фертильными in vitro циклами.
Патофизиология
Патофизиология тяжелого СГЯ включает глубокую системную сосудистую дисфункцию с повышенной сосудистой проницаемостью, выход жидкости в третье пространство и интраваскулярную дегидратацию. В критических случаях возможны тромбоэмболии, почечная недостаточность и респираторный дистресс-синдром взрослых с последующей гипотензией, гипоксемией и электролитным дисбалансом [5].
Эти явления могут оказывать отрицательное воздействие на раннюю беременность. Системная коагулопатия, отмеченная в некоторых случаях тяжелого СГЯ, может затрагивать процесс имплантации.
Нарушение имплантации может привести к выкидышу или впоследствии манифестировать в виде преэклампсии или плацентарной недостаточности. Все больше и больше становится ясной роль иммунной системы и иммунологических медиаторов при СГЯ. Тяжелый СГЯ связан с высокими уровнями провоспалительных цитокинов и сосудистого эндотелиального фактора роста в сыворотке и асцитической жидкости [6].
Была высказана мысль о том, что преимущественно провоспалительный ответ Th-1 в период имплантации связан со спонтанными выкидышами [7]. Тяжелый СГЯ может быть назван состоянием, наиболее вероятным исходом которого является повышенный риск выкидыша.
Типичные взаимодействия
Взаимосвязь СГЯ и неблагоприятного исхода беременности объясняется общими для них факторами риска. Пациентки с синдромом поликистозных яичников с большей вероятностью дают гиперреакцию на гонадотропную стимуляцию, что включает их в группу повышенного риска развития СГЯ [8]. Последующее вспомогательное репродуктивное лечение без использования агонистов гонадотропин-рилизинг гормона (АГТРГ) также может оказаться неэффективным [9]. Повышенный риск выкидышей у женщин с синдромом поликистозных яичников связывали с гиперсекрецией лютеинизирующего гормона, которая может быть скорректирована применением АГТРГ для подавления гипофиза [9], а не с повышенным риском СГЯ.
Было проведено сравнительное исследование 332 циклов у женщин с нормальной морфологией яичников и 97 циклов у женщин, получающих АГТРГ в рамках терапии и имеющих поликистозно измененные яичники без клинических проявлений, но подтвержденные при УЗИ [10]. В группе с измененной морфологией яичников СГЯ развивался чаще (10,3 vs 0,3%), но различий в риске выкидышей не было (6,9 vs 11,1%).
Возможно, у некоторых женщин есть генетически определенная склонность к развитию и СГЯ, и неблагоприятного акушерского исхода из-за отклонений в цитокиновом профиле, влекущем изменения в выработке цитокинов и балансе невоспалительных и воспалительных цитокинов. Генный полиморфизм был описан для гена ФНО-α, некоторые аллели которого связаны с повышенной экспрессией этого провоспалительного цитокина [11]. Преобладание аллели 1 ФНО может объяснить увеличенную экспрессию мРНК ФНО-α при преэклампсии [11]. Уровень ФНО-α в сыворотке и асцитической жидкости у женщин со СГЯ повышался [6], но преобладание генного полиморфизма ФНО-α среди женщин с СГЯ не изучалось.
СГЯ с началом во второй половине лютеиновой фазы («поздний» СГЯ) характеризуется выделением человеческого хорионического гонадотропина имплантировавшимся зародышем и связан с зачатием [12]. Уровень человеческого хорионического гонадотропина при многоплодной беременности выше, чем при одноплодной, что объясняет большую частоту возникновения позднего СГЯ, чем раннего СГЯ, или его отсутствия у подобных женщин. Более частое возникновение многоплодной беременности – еще одна причина для ожидания неблагоприятного исхода при наличии осложнения в виде СГЯ, чем при его отсутствии. Многоплодные беременности находятся в группе максимального риска по развитию преждевременных родов и низкого веса при рождении по сравнению с одноплодными [13].
Исследования исходов беременностей
Очевидно, что есть теоретические обоснования для наличия связи между СГЯ и неблагоприятным исходом беременности. Однако количество литературы по этой теме ограничено и невозможно сделать четкого заключения. В дополнение к исследованию Abramov и соавт. [3] два других [8, 14] посвящены изучению частоты выкидышей при in vitro фертильных циклах, осложненных СГЯ. И только в одном из них сравниваются циклы с СГЯ и без него (контрольная группа). Chen и соавт. [14] не обнаружили значимых различий в частоте выкидышей между циклами с СГЯ и без него: 4 из 15 (26,7%) vs 19 из 110 (17,2%) соответственно. MacDougall и соавт. [8] доложили о четырех случаях выкидыша из 14 (28,6%) in vitro беременностей, осложненных СГЯ. Данные о беременностях одного срока без СГЯ были получены только Caspi и соавт. [15], которые отметили более высокий уровень выкидышей в ХГТ-циклах с СГЯ: 10 из 29 (34,5%) vs 20 из 114 (17,5%) соответственно.
В двух других исследованиях [16, 17] изучали частоту выкидышей у пациенток с СГЯ после терапии гонадотропином. Schenker и Weinstein [16] сообщили об уровне выкидышей 40% (4 из 10), а Rabau и соавт. [17] – о 25% (1 из 4). Достоин внимания тот факт, что большинство этих исследований не заявляют уровень выкидышей в качестве определяющей первичного исхода. Все эти исследования, кроме двух, недостаточно контролированы и, за исключением Abramov и соавт. [3], представляют данные, полученные на малом количестве пациентов.
С 1 января 1995 г. по 30 сентября 1998 г. службой искусственного оплодотворения Бристольского университета была произведена 41 беременность, осложнившаяся умеренным или тяжелым СГЯ. Частота выкидышей значительно не различалась между этой группой и контрольной, состоящей из 501 беременности в результате вспомогательных методов у женщин моложе 40 лет без гидросальпинкса и СГЯ. Показатель самопроизвольной гибели плода значительно не различался между двумя группами.
В литературе не обнаружено ни одного исследования, кроме Abramov и соавт., которое бы описывало перинатальный исход in vitro беременностей, осложненных СГЯ. В нашем собственном центре мы параллельно обследовали 36 родоразрешений осложненных СГЯ, беременностей, и 546 неосложненных (женщины были моложе 40 лет). В группе с СГЯ чаще встречалась многоплодная беременность и преждевременные роды, но различия не были статистически достоверными.
Медиана веса новорожденных от матерей с СГЯ была значительно ниже по сравнению с контролем, но в случае одноплодной беременности разница не была значимой.
Хотя Abramov и соавт. [2, 3] показывают связь между СГЯ и выкидышами, они не провели сравнения с израильскими данными о частоте выкидышей при беременностях без СГЯ. Риск выкидыша у их пациенток выше по сравнению с общей in vitro популяцией из разных стран в разные временные промежутки за последнее десятилетие. Однако такие факторы, как существующее предубеждение, возраст пациентки, критерии для диагностики беременности, наличие синдрома поликистозных яичников и случаи многоплодной беременности, затрудняют оценку их данных из-за отсутствия равнозначной контрольной группы. Единственное исследование, изучавшее in vitro беременности и включившее контрольную группу [14], не обнаружило значительных различий в частоте выкидышей между циклами с и без СГЯ, что согласуется с нашими данными. Различия между результатами нашего контролируемого исследования и исследования Abramov и соавт. [3] могут быть связаны с большей частотой многоплодной беременности или, возможно, большей тяжестью СГЯ в группе Abramov. Наконец, большая частота низкого веса новорожденных и преждевременных родов у женщин с СГЯ в нашем исследовании могла быть связана с большим количеством многоплодных беременностей в этой группе.
Заключение
Остается без ответа вопрос о том, оказывает ли СГЯ сам по себе какие-либо нежелательные эффекты на развивающуюся беременность. Если возможно продемонстрировать, что СГЯ неблагоприятно влияет на исход беременностей, возникших с помощью вспомогательных репродуктивных технологий, то он не только будет иметь значение для акушерства, но и значительно повлияет на преобладающие режимы для гиперстимуляции яичников, которые используются в практике вспомогательной репродукции. Был выполнен более «мягкий» стимулирующий режим, на который не последовало максимального ответа яичников, с целью сделать процесс более физиологичным и сократить риск ближайших и отдаленных последствий сверхфизиологической стимуляции яичников [18]. Если исследования покажут, что акушерский исход беременностей, осложненных СГЯ, окажется хуже, чем при беременностях без СГЯ, это даст аргумент в пользу отказа от максимальной стимуляции яичников. На данный момент единственные контролируемые данные не подтверждают наличие связи между СГЯ и плохим акушерским исходом. Однако проблема остается нерешенной и требует проведения исследований, сравнивающих беременности, возникшие с использованием вспомогательных репродуктивных технологий и осложнившихся СГЯ, с равнозначной контрольной группой.
Литература
- Human Fertilisation and Embryology Authority. The Interim Patients’ Guide to DI, in vitro Fertilisation Clinics. London: HFEA, 1998: 21.
- Abramov Y., Elchalal U., Schenker J.G. An ‘epidemic’ of severe ovarian hyperstimulation syndrome: a price we have to pay? Hum Reprod 1999;14:2181-2183.
- Abramov Y., Elchalal U., Schenker J.G. Obstetric outcome of in vitro fertilized pregnancies complicated by severe ovarian hyperstimulation syndrome: a multicenter study. Fertil Steril 1998; 78: 1070-1076.
- Asch R.H, Li H., Balmaceda J.P., Weckstein L.N., Stone S.C. Severe ovarian hyperstimulation syndrome in assisted reproductive technology: definition of high-risk groups. Hum Reprod 1991; 6: 1395-1399.
- Elchalal U., Schenker J.G. The pathophysiology of ovarian hyperstimulation syndrome views and ideas. Hum Reprod 1997; 12: 1129-1137.
- Mathur R.S., Bansal A.S., Jenkins J.M. The probable role of the immune system in the pathogenesis of ovarian hyperstimulation syndrome. Hum Reprod 1997; 12, 2629-2634.
- Raghupathy R. Th-1 type immunity is incompatible with successful pregnancy. Immunol Today 1997; 18: 478-482.
- MacDougall M.J., Tan S.L., Jacobs H.S. In-vitro fertilization and the ovarian hyperstimulation syndrome. Hum Reprod 1992; 7: 597-600.
- Balen A.H., Tan S.-L., MacDougall J., Jacobs H.S. Miscarriage rates following in-vitro fertilization are increased in women with polycystic ovaries and reduced by pituitary desensitization with buserelin. Hum Reprod 1993; 8: 959-964.
- Engmann L., Maconochie N., Sladkevicius P., Bekir J., Campbell S., Tan S.-L. The outcome of in-vitro fertilization treatment in women with sonographic evidence of polycystic ovarian disease. Hum Reprod 1999; 14: 167-171.
- Chen G., Wilson R., Wang S.H., Zheng H.Z., Walker J.J., McKillop J.H. Tumour necrosis factor-alpha (TNF-alpha) gene polymorphism and expression in pre-eclampsia. Clin Exp Immunol 1996; 104: 154-159.
- Mathur R.S., Joels L.A., Jenkins J.M. Ovarian hyperstimulation syndrome may be more likely if multiple pregnancy occurs following assisted conception. Acta Genet Med Gemellol 1995; 44: 233-235.
- Maksheed M., Al-Sharhan M., Egbase P., Al-Essa M., Grudzinskas J.G. Maternal and perinatal outcomes of multiple pregnancy following in vitro fertilisation-ET. Int J Gynecol Obstet 1998; 61: 155-163.
- Chen C.D., Wu M.Y., Chao K.H., Ho H.N., Yang Y.S. Serum estradiol level and oocyte number in predicting severe ovarian hyperstimulation syndrome. J Formos Med Assoc 1997; 96: 829-834.
- Caspi E., Ronen J., Schreyer P., Goldberg M.D. The outcome of pregnancy after gonadotrophin therapy. Br J Obstet Gynaecol 1976; 83: 967-973.
- Schenker J.G., Weinstein D. Ovarian hyperstimulation syndrome: a current survey. Fertil Steril 1978; 30: 25-268.
- Rabau E., David A., Serr D.M., Maschiach S., Lunenfeld B. Human menopausal gonadotrophins for anovulation and sterility. Results of 7 years of treatment. Am J Obstet Gynecol 1967; 98: 92-98.
- Edwards R.G., Lobo R.A., Bouchard P. Why delay the obvious need for milder forms of ovarian stimulation? Hum Reprod 1997; 12: 399-401.
 Использование инсулиносенситайзеров в лечении больных с синдромом поликистозных яичников: очередное увлечение или целесообразность?
Использование инсулиносенситайзеров в лечении больных с синдромом поликистозных яичников: очередное увлечение или целесообразность?
 Новый противогрибковый препарат Залаин для лечения острого вульвовагинального кандидоза
Новый противогрибковый препарат Залаин для лечения острого вульвовагинального кандидоза
 Сексуальная дисфункция в перименопаузальном периоде
Сексуальная дисфункция в перименопаузальном периоде
 Репродуктивное здоровье мужчин: болезни, которые легко предупредить и сложно вылечить
Репродуктивное здоровье мужчин: болезни, которые легко предупредить и сложно вылечить
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення
