- Головна
- /
- Статті
- /
- Пульмонологія, фтизіатрія
- /
- От знаний к клиническому мышлению, от парапневмонического плеврита – к гнойному
От знаний к клиническому мышлению, от парапневмонического плеврита – к гнойному
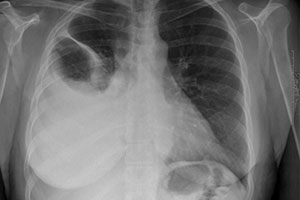
Несмотря на все достижения современной медицины, диагностика экссудативных плевритов и, в частности, эмпиемы плевры по-прежнему проблематична. Не скроем: эмпиема плевры (гнойный плеврит, пиоторакс) для врачей – один из самых сложных диагнозов. А тем временем, плевриты – самое частое осложнение пневмонии, к тому же они развиваются при более чем 60 заболеваниях.
Не боясь продемонстрировать «психологию далекого от практики деятеля», мы утверждаем: неопровержимым доказательством того, что плеврит является наиболее частым следствием пневмонии, служат интимная (анатомическая) связь плевры с паренхимой легких и несомненная аллергизация организма антибиотиками, приводящие к накоплению выпотной жидкости. Нет сомнения в том, что свободная или осумкованная жидкость в плевральной полости в 5,6-12,5% случаев характерна для долевых и сегментарных пневмоний. Наконец, нельзя пройти и мимо того, что в 70-х годах прошлого столетия количество плевритов при пневмониях увеличилось до 20% [1]. Такое постоянство плевральной экссудации (чаще в малых количествах) давно определило суждение о необходимости рассматривать подобные плевриты не как осложнения пневмонии, а как одно из существенных ее проявлений, и термин «плевропневмония» считать некорректным.
Безусловно, знания и опыт остаются последней инстанцией для теории и практической деятельности. Но что делать, если «межреберная невралгия» действительно необоснованно часто употребляется в качестве диагноза, неуместно и пагубно затмевая коронарную и плевральную боль. И если к этому ошибочному «межреберному» диагнозу пришел тот или иной врач, то остается лишь пожелать: да «сгинет» тот день и час, когда произошла эта диагностическая ошибка, да «сгинет» та «школа», которая сформировала такого «специалиста», не делающего чести ни самой школе, ни здравоохранению, которому он служит.
Через тернии к... правильному диагнозу
Да, доказать наличие плеврита зачастую сложно, особенно при сочетанных изменениях в легких и плевре (инфильтрация паренхимы + выпот в плевральной полости), приводящих к возникновению необычной конфигурации зоны притупления, сохранению бронхиального дыхания, особенно при гнойном экссудате, сопровождаемом выраженным притуплением. Особенно трудно выявить жидкость в плевре на начальных стадиях экссудации: экссудаты объемом менее 300-400 мл не выявляются не только при перкуссии, но нередко и при рентгенологическом исследовании. Распознавание сложно и при возникновении междолевых плевритов, при которых физическое исследование оказывается безрезультатным. Значительные трудности возникают при определении экссудата у больных пожилого возраста. Нередки неудачи при ограниченных или глубоко расположенных экссудатах: осумкованных, базальных, медиастинальных, верхушечных. Иногда остается незамеченной даже парапневмоническая эмпиема плевры – при латентном течении у лиц преклонного возраста или ослабленных больных.
Обнаруженное на рентгенограмме органов грудной клетки периферическое уплотнение заставляет сомневаться и задумываться – это поражение легочной паренхимы или патологический процесс в плевральной полости? Однако достаточно часто эмпиема плевры разделена на отдельные камеры, что препятствует ее смещению при исследовании в латеропозиции, и тем самым затрудняет проведение дифференциального диагноза, например, с абсцессом легких. В то же время, рентгенографическим подтверждением плеврального происхождения патологического процесса являются неодинаковые размеры уплотнения и особенно уровня жидкости во фронтальной и латеральной проекциях. Различные размеры и продолговатая форма характерны для локализации поражения в плевральной полости, одинаковые размеры и сферическая форма – в легочной паренхиме.
Как говорится, «игра» (знания патологии) рассчитана тонко, и при всех ее исходах врач должен остаться в чистом профессиональном выигрыше. Если бы, конечно, речь не шла о медицинской диагностике. Поэтому следует напомнить, что по обзорной рентгенограмме органов грудной клетки (ОГК) вопрос определения полости эмпиемы не может быть зачастую решен из-за наложения толстого слоя шварт и уплотнения легочной ткани [2,3]. В случаях формирования остаточной эмпиемной полости рентген-исследование позволит специалисту увидеть интенсивную плевральную тень, сближенные ребра и подъем диафрагмы на пораженной стороне, на внутренней поверхности ребер можно обнаружить признаки периостита.
Развитие так называемой простой эмпиемы, для которой характерно наличие гноя, локализующегося в единой камере или свободно смещаемого в плевральной полости, – это исход затянувшейся тактики терапевтического ведения. Дальнейшее прогрессирование заболевания ведет к формированию «сложной» эмпиемы, когда гной локализуется в нескольких осумкованных камерах. А все, казалось бы, так просто и ясно. Но со временем существенного улучшения в состоянии больного нет, и легочное затемнение не уменьшается. А пока легочное затемнение существует – лечащий врач никогда не может быть спокойным: у него всегда должно быть полно диагностических и лечебных планов, один смелее другого.
Увы… Врачи, чаще, плетутся в хвосте клинических событий, не всегда своевременно реагируя на динамику патологии, не всегда веря в искренность жалоб больного, суть которых необходимо подвергать тщательной объективной проверке. И клинико-рентгенологическое предположение о возникновении парапневмонического плеврита должно иметь большое клиническое значение, так как именно с этого осложнения пневмонии может начаться эмпиема плевры. Поэтому естественную эволюцию болезни можно представить следующим образом: больной переносит пневмонию, которая осложняется появлением плеврального выпота (парапневмонического плеврита). При наличии свободно смещаемой жидкости с толщиной слоя на латерограмме более 1 см, безусловно, показано проведение плевральной пункции с эвакуацией по возможности всей или большей части жидкости. Пренебрежение этим золотым правилом может повлечь за собой развитие погранично-осложненного плеврита.
Погранично-осложненный плеврит характеризуется: снижением рН выпотной жидкости до 7,2, и/или повышением активности лактатдегидрогеназы (ЛДГ) более 1000 МЕ/мл, и/или содержанием глюкозы более 40 мг/дл при условии, что результаты микроскопии и/или посева плеврального экссудата оказались отрицательными. Приговор больному врач подписывает, если не выявит погранично-осложненный плевральный выпот, который, несомненно, разовьется в простой осложненный плеврит, то есть рН снизится более 7,2, и/или уровень глюкозы меньше 40 мг/дл, и/или определяются положительные результаты микроскопии и/или посева плеврального выпота. В последующем возможно развитие сложного осложненного плеврального выпота, для которого характерно сочетание признаков простого осложненного плеврита и многокамерного выпота, визуализируемого при компьютерной томографии (КТ) ОГК [4].
На различных этапах указанной эволюции заболевания присутствует принципиальный вопрос о необходимости торакоцентеза или дренирования плевральной полости в случае эмпиемы плевры (но не абсцесса легкого!), что требует строгого разграничения этих двух процессов. На КТ эмпиема плевры визуализируется в виде овала и образует тупой угол с грудной клеткой. Стенка эмпиемы, сформированная из париетальной и висцеральной плевры, имеет вид двойной контрастной линии, отделяющей воспалительный плевральный выпот. Этот признак носит название «расщепленная плевра» (split pleura).
В противоположность эмпиеме, абсцесс легкого представляет собой округлое внутрилегочное образование с центрально расположенной полостью или некротическими массами, контактирующее с грудной стенкой под острым углом. Стенка абсцесса обычно толстая, с неровными внутренними контурами. КТ является важным и информативным методом исследования, позволяющим разграничить эмпиему плевры и абсцесс легкого, выявить лежащую в основе такую патологию, как бронхоэктазы или обтурирующая опухоль легкого, а также компрессию соседнего легкого, неправильное положение дренажных трубок, бронхоплевральную фистулу или вовлечение в процесс средостения.
Верны ли эти диагностические критерии, судить нетрудно, но речь идет не только о конкретных знаниях. У врача должны вырабатываться отчетливые представления, которые могут быть сформированы путем собственного размышления. А где их взять? Как научиться составить полноценный план диагностического процесса, охватывающий и увязывающий все лечебно-диагностические процедуры в одно целое? Как восполнить нехватку способностей и знаний для того, чтобы удовлетворять ближайшие потребности лечебно-диагностического момента и воспрепятствовать применению непригодных методов ведения той или иной нозологической единицы?
Да, процесс клинического мышления чрезвычайно сложен и, зачастую, его трудно объяснить. Ведь он основывается на таких факторах, как опыт и обучение, индуктивное и дедуктивное мышление, конструктивность мышления, то есть умение адекватно интерпретировать факты, воспроизводимость и ценность которых непостоянны, и интуиция, которую бывает трудно определить. Медицинская творческая деятельность определяется суммой медицинских знаний, которая в свою очередь основывается на нескончаемой цепи научных открытий, клинических наблюдений, на их анализе и интерпретации.
Обычно мы знаем лишь то, с чем постоянно имеем дело в своей практической деятельности, и то не всегда. А знать необходимо чрезвычайно много и надо уметь бороться за знания, так как прогресс каждого из нас и медицины в целом зависит от получения новой информации, то есть от результатов исследований и внедрения их в повседневную практику. Как мы уже убедились на простом примере, терапевту необходимо знать и понимать, что такое парапневмонический выпот или эмпиема плевры, какова диагностическая ценность определения низких значений глюкозы и рН в плевральной полости для идентификации эмпиемы плевры, позволяет ли рентгенография органов грудной клетки достоверно различать эмпиему плевры и абсцесс легкого, каковы показания для проведения дренирования плевральной полости при парапневмоническом плевральном выпоте или эмпиеме плевры, как отдифференцировать шварты от плеврального выпота и т.д. и т.п.
Врачебные ошибки: кто виноват и что делать?
Однако очень часто тормозом для дальнейшего развития или понимания и, как следствие, причиной диагностических ошибок является не отсутствие конкретных знаний или опыта, а методичная недобросовестность: невнимательность, поспешность физического исследования, особенно забвение перкуссии, в то время как последняя в диагностике плевральных выпотов более важна, чем аускультация. Тем не менее, перкуссия применяется врачами редко и формально. Почему-то аускультацию считают самодовлеющим методом физической диагностики. Между тем, и это следует повторить, перкуссия – незаменимый способ в определении плеврального выпота. Правда, не следует забывать, что навык физикальной диагностики – это в большей степени ход мыслей, чем работа рук.
В этой связи нельзя считать, что перкуссия относится к тонким видам диагностической работы и не требует других знаний и размышлений. При появлении плеврального выпота для предупреждения ошибок надо знать, что: притупление сменяется тупостью; возникает ослабление дыхания и голосового дрожания в нижних сегментах; выявляется бронхиальное дыхание у корня легкого над проекцией коллабированного легкого (зона Шкода); смещаются органы средостения в здоровую сторону (напряженный гидроторакс); исчезает пространство Траубе при левосторонней локализации процесса; появляется треугольник Грокко-Раухфусса на здоровой стороне.
А в диагностике манифестных форм эмпиемы плевры можно учитывать не только обычные местные изменения, свойственные плевральному выпоту, но и локальную отечность грудной клетки (симптом Винтриха), болезненность и, прежде всего, общие признаки септического состояния. Однако еще раз напомним: экссудаты объемом меньше 300-400 мл не доступны выявлению ни физическими методами, ни при рентгенологическом обследовании, не считая КТ ОГК. При предполагаемом небольшом объеме жидкости необходимо искать один из самых ранних перкуторных признаков экстралегочного процесса – уменьшение экскурсий нижнего края легких и незначительное притупление перкуторного звука в нижне-задних сегментах легких на больной стороне. В качестве ранних признаков ценны и шум трения плевры, и ослабление дыхательных шумов. Решающими в таких случаях являются рентгенологические методы и плевральная пункция.
Поэтому следует считать правилом – плевральная пункция обязательна не только при наличии, но и при подозрении на выпот в плевре. Полученное содержимое подлежит исследованию на микобактерии туберкулеза, атипичные клетки, общий клеточный состав, pH, глюкозу и др. Плевральная пункция имеет и важное терапевтическое значение. При массивном выпоте перед рентгенологическим контролем необходимо удалить максимально возможное количество жидкости из плевральной полости, чтобы обнаружить паренхиматозные изменения в легких, возможные осложнения, изменения конфигурации выпота и др. То есть, любая плевральная пункция должна заканчиваться рентгенологическим исследованием.
Однако рентгенологические тени при исследовании ОГК все равно держат врача «под прицелом». Рентгенологическую тень зачастую расценивают как симптом шварты у больного без заметной деформации грудной клетки, что является частой ошибкой в диагностике плеврального выпота. Такого рода ошибка объясняется тем, что врач в случаях выраженной деформации грудной клетки со значительными плевральными наложениями на диафрагме и других областях вполне естественно ожидает образования шварт и в других областях. При этом не учитывает того, что такое соединительнотканное образование, как шварта, не дает столь интенсивной тени, как экссудат или транссудат. Интенсивная тень может образоваться лишь в том случае, если шварта поставлена тангенциально (положение сильного лордоза) к ходу рентгеновского луча и вследствие этого представляет высокое сопротивление для лучей [5].
В основе другого рода ошибок лежит незнание того обстоятельства, что швартообразование на месте медленно рассасывающегося плеврита происходит неравномерно, путем прорастания выпавшего фибрина с последующей деформацией грудной клетки и контуров плевральной полости. Поэтому правильных очертаний границ, как при выпоте между плевральными отложениями и светлым легочным полем, не бывает. В подобных сложных случаях для дифференциации плеврального экссудата и шварты опознавательным признаком может служить физикальное свойство следующего характера: при швартах, несмотря на тупость, дыхание доносится ясно, в то время как при экссудате оно значительно ослаблено [6].
Зачастую диагностические сомнения могут быть рассеяны при рентгенологическом исследовании или КТ ОГК. Однако, учитывая трудности выявления ограниченных по объему экссудатов, необходимо применять специальные маневры исследования, например, латероскопию, то есть выяснить, растекается или нет предполагаемая жидкость в плевральной полости.
В целом значение рентгенологических методов в диагностике плевральных выпотов переоценить невозможно. Однако рентгенологическое обследование не дает ответа на вопрос о характере выпота и, зачастую, о наличии самого экссудата. На этот клинический вопрос могут ответить только плевральная пункция и исследование выпота, что позволяет определить количество экссудата, его характер, бактериальный, цитологический и биохимический состав, отдифференцировать симптом шварты от наличия экссудата и решить вопрос о показаниях к хирургическому вмешательству [7].
Безусловно, первое суждение о характере процесса в плевральной полости можно сделать по виду плевральной жидкости. Прозрачный, слегка опалесцирующий желтоватый экссудат будет при серозном плеврите, геморрагический экссудат часто свидетельствует о карциноматозе плевры или инфаркт-пневмонии, молочный цвет – о хилотораксе, мутный экссудат – об эмпиеме плевры. При пневмококковой эмпиеме гной желтый, вязкий, нередко ослизненный, при стрептококковой – сероватого цвета, водянисто-жидкий, при стафилококковой – желтый сливкообразный, при гнилостной – грязно-серый, с резким запахом, иногда с геморрагическим оттенком, при анаэробной – зловонный. Чем длительнее существует эмпиема, тем гуще становится гной, особенно в нижних отделах плевральной полости [8].
Итак, в своевременном распознавании плеврального выпота большую роль может играть диагностическая пункция. При этом ошибочно отвергать наличие жидкости по результатам однократного отрицательного исследования (может быть неудачно определено место пункции, игла может попасть в спайки и т. д.). Следует сразу подчеркнуть, что для успешного результата при подозрении на эмпиему плевры диаметр иглы должен быть не менее 3 мм, в противном случае невозможно получить густой гной.
Эмпиема плевры как «зеркало» клинического мышления
Нам приходится посвящать часть нашей статьи разрозненным ошибкам в выявлении плеврального экссудата вообще и эмпиемы плевры в частности. Но диагностические ошибки, которые возникают перед конкретными врачами, на самом деле весьма сложны, и решить эту проблему «росчерком пера», авторы, конечно, не смогут. Вопрос в другом: как организационно восстановить терапевтов, то есть врачей первой линии, против своих же диагностических и лечебно-тактических ошибок, чтобы предупредить развитие пагубной системы в распознавании данной патологии?
«Не время!» – отвечает неуверенный голос господина Практика и его практического Сознания и зачастую побеждает.
Никому не дано знать времена и сроки, и каждый день, и каждый час должны быть использованы для самообразования и самокритики, для своей профессиональной подготовки.
Отечественный терапевт, превратившийся в неопределенного «узкого специалиста», так как сама терапия растаскана по узкоспециализированным «квартиркам», необоснованно страшится предстоящей плевральной пункции, особенно в сомнительных случаях. Уберечь от ошибок могло бы естественно, рентгенологическое исследование, но оно или применяется несвоевременно, или бывает неполноценным, то есть интерпретируется безграмотно. КТ ОГК малодоступно. И это клиника! И это клиническое мышление! И это университетское и последипломное образование! И это материально-техническое обеспечение!
Да, мы разбираем крайне запущенную клиническую ситуацию – эмпиему плевры. Но если даже своевременно получен не гнойный плевральный экссудат, мы должны помнить, что общепринятого определения эмпиемы плевры не существует. Это понятие может характеризовать выраженный воспалительный плевральный выпот, для разрешения которого требуется сочетанное применение антибиотикотерапии и дренирования плевральной полости. Общепризнанно, что под эмпиемой плевры понимается наличие гноя в плевральной полости. Однако большинство клиницистов включают в определение «эмпиема» все плевральные выпоты, не являющиеся явно гнойными, но содержащие микроорганизмы, идентифицированные как грамположительные штаммы или культуры. Кроме того, воспалительные парапневмонические выпоты достаточно часто являются инфицированными, несмотря на невозможность выделения инфекционного агента. Они расцениваются как осложненные парапневмонические выпоты и характеризуются изменением биохимических показателей (глюкоза <40 мг/дл и pH<7,1).
Низкие значения глюкозы и pH являются показателями увеличения анаэробного клеточного метаболизма в плевральной полости и прекращения диффузии через плевру. В результате анаэробного метаболизма глюкозы под влиянием бактерий и полиморфноядерных лейкоцитов происходит образование молочной кислоты и двуокиси углерода, что снижает уровень pH в плевральной полости. В связи с развитием спаечного процесса диффузия двуокиси углерода из плевральной полости и проникновение в нее глюкозы снижаются, что также способствует изменению биохимических показателей [9]. Таким образом, использование термина «эмпиема» при такого рода выпотах уместно в связи с тем, что они ведут себя как инфицированные и для их разрешения часто требуется комбинированная терапия: дренирование плевральной полости и применение антибиотиков.
Каждый терапевт должен знать, что парапневмонический выпот представляет собой выпот нейтрофильного характера. Он может разрешиться в результате проведения антибактериальной терапии или потребовать комплексных мер – дренирования плевральной полости и применения антибактериальных препаратов. По мере прогрессирования пневмонии воспалительная жидкость из легких просачивается в плевральную полость, первоначально формируя неосложненный парапневмонический выпот. На этой стадии выпот исчезает после проведения антибактериальной терапии и не требует применения специальных процедур. Но когда в плевральную полость попадают возбудители заболевания и клетки воспаления, воспалительный процесс протекает в виде анаэробного метаболизма, продуцируются цитокины, откладывается фибрин на плевральных листках и развивается спаечный процесс. На этой стадии воспаления, рассматриваемой как осложненный парапневмонический выпот, или эмпиема плевры, проведение одной лишь антибактериальной терапии без дренирования плевральной полости может не привести к его разрешению.
Безусловным показанием для проведения дренирования плевральной полости является гнойный характер плеврального выпота. В других же ситуациях сложно прогнозировать развитие инфекционного процесса и связанную с этим необходимость в дренировании плевральной полости. Основываясь лишь на таких показателях, как количество нейтрофилов в плевральной жидкости и содержание в ней белка, также невозможно точно определить необходимость проведения данной процедуры. Более информативными с этой точки зрения являются биохимические показатели плевральной жидкости, так как содержание глюкозы в ней ≥60 мг/дл или pH≥7,3 предопределяет хороший исход при терапии только антибиотиками, в то же время содержание глюкозы <40 мг/дл или pH <7,1 свидетельствуют о необходимости дренирования плевральной полости.
Несколько более сложным в тактике ведения оказываются больные с промежуточным уровнем глюкозы или pH плевральной жидкости. В этих случаях принятие решения о необходимости дренирования плевральной полости должно определяться с учетом клинического ответа на антибактериальную терапию и при повторных плевральных пункциях. Повышение содержания ЛДГ при повторном торакоцентезе является признаком продолжающегося воспаления, что говорит об отсутствии эффекта антибактериальной терапии и может служить показанием для дренирования плевральной полости. Изменения pH плевральной жидкости – менее объективный показатель, чем определение в ней уровня глюкозы. В то же время, необходимо отметить, что достоверность оценки биохимических критериев как показаний к дренированию плевральной полости в настоящее время подвергается сомнению.
Причины этого стали понятны только теперь, когда увеличилось число случаев разрешения эмпиемы, вызванной Streptococcus pneumoniae, в результате проведения антибактериальной терапии. Кроме того, появились сообщения о случаях разрешения парапневмонического выпота без проведения специальных процедур, несмотря на наличие у больных критериев, указывающих на необходимость выполнения дренирования, и о случаях неудачного лечения пациентов, которым, в конечном итоге, потребовалось дренирование плевральной полости, несмотря на отсутствие биохимических критериев для его проведения. Тем не менее, изменение биохимических показателей плевральной жидкости следует учитывать при решении вопроса о необходимости дренирования плевральной полости.
В этой связи еще раз важно напомнить критерии диагноза эмпиемы плевры, потому что на лабораторном уровне не всегда удается надежно дифференцировать экссудативный осложненный «парапневмонический» плеврит от эмпиемы плевры. В ряду ключевых диагностических критериев эмпиемы плевры фигурируют:
- выпот с большим числом лейкоцитов (>25000 в 1 мл) с преобладанием полиморфноядерных форм (этот критерий хотя и позволяет охарактеризовать заболевание как гнойный плеврит, не относится к числу ранних);
- выпот, в котором при бактериоскопии или посеве определяются микроорганизмы (в нормальных условиях плевральная жидкость стерильна);
- выпот с низким значением рН (<7,1).
С точки зрения клинического кругозора необходимо различать и патофизиологические варианты эмпиемы плевры: парапневмоническую эмпиему, в основе которой в 20-40% случаев лежит бронхопульмональный свищ; постоперационную эмпиему, которая встречается существенно реже; и другую клиническую «экзотику»: гематогенную диссеминацию, перфорацию пищевода, распространение поддиафрагмальной инфекции, проникающую травму грудной клетки [10].
Итак, эмпиема плевры в ее традиционном понимании, то есть как завершающая фаза процесса воспаления плевры, является осложнением заболеваний органов грудной клетки и прилежащих к ней органов. Несвоевременное распознавание, как и ошибки, допущенные в лечении эмпиемы, могут повлечь за собой смертельный исход. Таков общий баланс сил, когда проигрывает больной и выигрывают «клинические художники».
Именно поэтому мы подробно остановились на ошибках, возникающих при диагностике экссудативных плевритов вообще и эмпиемы плевры в частности. Однако в построении малоутешительной иллюзии попробуем идти методически, то есть имеющиеся ошибки и связанные с ними осложнения разделить на две группы и проанализировать их. Итак, первая группа – ошибки, допущенные во время распознавания болезни, и вторая – ошибки и осложнения во время лечения.
Лицом к лицу с фактами
По нашим данным, в специализированные отделения пульмонологических центров больные с эмпиемой поступают вследствие позднего обращения к врачу и неэффективной консервативной терапии в терапевтических стационарах случаев нагноений плевральной полости, протекающих с осложнениями. Через две недели и более от начала заболевания в специализированное отделение поступает 15-17,4% больных из общего числа. Таким образом, в большинстве своем больные госпитализируются в стадии осумкования, простой и сложной эмпиемы. В последних случаях перспективы консервативного лечения весьма сомнительны.
По нашим данным, у 63,5% больных проводимое до поступления лечение следует считать неудовлетворительным. Большинство допущенных ошибок связано с поздним распознаванием, несвоевременной и неадекватной антибиотикотерапией, отсутствием плевральной пункции или несвоевременной и неполноценной эвакуацией инфицированного экссудата, а затем и гноя из плевральной полости. Отмечены и технические ошибки при торакоцентезе и дренировании – главным образом, неправильная локализация дренажа. Необходимо также помнить, что рентгенологическая картина, как и диагностическая плевральная пункция, часто не дают истинного представления о наличии или отсутствии гноя в остаточной плевральной полости. Под обширными наслоениями нередко скрываются остаточная полость и даже фистулы, нераспознание которых может привести к хронической эмпиеме.
Другого рода осложнения развиваются во время применения закрытых методов лечения, которые могут приводить к флегмоне грудной стенки в месте введения дренажа, воздушной эмболии сосудов головного мозга и острой коронарной недостаточности при промывании плевральной полости, кровотечении из межреберья и легочной ткани. При применении открытых методов лечения в ранний послеоперационный период возможны наличие остаточной эмпиемной полости и рецидива эмпиемы, а также ателектаз легкого, свищ культи бронха, инфаркт-пневмония, кровотечение из межреберной артерии и паренхимы легкого, нагноение операционной раны, торакальная фистула, эмболия легочной артерии.
Например, у больной З., 67 лет, в результате позднего обращения и необоснованно длительного лечения пневмонии, развилась эмпиема плевры. На 19-й день промывания и аспирации началось кровотечение из плевральной полости, по-видимому, из паренхимы легкого. Дренаж был закрыт, за двое суток больная потеряла 450 мл крови. Была назначена гемостатическая терапия. Кровотечение остановлено. Дренаж удален на третьи сутки от начала кровотечения. Больная выписана в удовлетворительном состоянии с чистой остаточной полостью и бронхоплевральной фистулой. Из-за состояния сердечно-сосудистой системы от операции воздержались.
Итак, горький опыт с «романтикой» покончен. Авторы надеются, что у всех, кто прочтет эту статью, возникнет полная уверенность, что анализ различных аспектов дифференциального диагноза и ошибок, возникающих в данном разделе клинической медицины, остро необходим и будет иметь более глубокое основание для точного и своевременного распознавания различных форм экссудативных плевритов вообще и эмпиемы плевры в частности.
И если на пути к этой клинической и организационной проблеме «меньшинство» специалистов не знает или нарушает то, что «большинство» считает строго установленным, то остается еще раз сделать вывод: да реформируются те «специалисты» и те «лечебно-профилактические учреждения», которые своей непрофессиональностью подавляют жизненные интересы больных людей. И история, бесспорно, сделает такой вывод и создаст для этого новые производственные условия. Поэтому мы с доверием смотрим в глаза будущему.
Литература
- Дуков Л.Г., Борохов А.И. Диагностические и лечебно-тактические ошибки в пульмонологии. – 2-е изд., перераб. и доп., 1988, 272 с.
- Пилипчук Н.С., Подлесных Г.А., Пилипчук В.Н. Ошибки в диагностике заболеваний легких. К., Здоров'я, 1993, с. 205-212.
- Равич-Щербо В.А. Ошибки в клинике легочного туберкулеза. М., Медгиз, 1954. 35 с.
- Синопальников А.И., Руднов В.А. Осложнения внебольничной пневмонии /Клинические рекомендации. Внебольничная пневмония у взрослых/ Под ред. А.Г. Чучалина, А.И. Синопальникова. М., Атмосфера, 2005, с. 107-125.
- Ходош Э.М., Москаленко В.Ф., Бобейко А.Е. Дифференциальная диагностика плевральных выпотов (Компендиум). Харьков, АО «ФЛАМЕНКО», 1995, с. 52-84.
- Амосов Н.М. Очерки торакальной хирургии. К., 1958, 152 с.
- Тюхтин Н.С. Болезни органов дыхания / Руководство/ Под ред. Н.Р. Палеева. М., Медицина, 1989, т. 2, с. 285-399.
- Хирургия легких и плевры/ Руководство для врачей / Под ред. И.С. Колесникова, М.И. Лыткина. – Л., Медицина, 1989, с. 186-209.
- Полли Э. Парсонз, Джон Э. Хеффнер. Секреты пульмонологии / Пер. с англ. М., Пресс-информ, 2004, с. 241-250.
- Frank W., Loddenkemper R. Pleural empyema and parapneumonic effusion // Pulmonary Diseases / Ed. By Grassi C., Brambilla C., Costabel U. et al. Berkshire: McGraw-Hill International Ltd., 1999. P. 405-412.
 Бета-адреноблокаторы в лечении заболеваний сердечно-сосудистой системы
Бета-адреноблокаторы в лечении заболеваний сердечно-сосудистой системы
 Особенности состояния сердечно-сосудистой системы у больных с хроническим стеатогепатозом
Особенности состояния сердечно-сосудистой системы у больных с хроническим стеатогепатозом
 Прогрессирующие нефропатии и ремоделирование сердечно-сосудистой системы — современный взгляд на проблему
Прогрессирующие нефропатии и ремоделирование сердечно-сосудистой системы — современный взгляд на проблему
 Перспективы использования препарата Диротон у больных артериальной гипертензией и сахарным диабетом 2 типа с микроальбуминурией
Перспективы использования препарата Диротон у больных артериальной гипертензией и сахарным диабетом 2 типа с микроальбуминурией
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення
