- Головна
- /
- Статті
- /
- Акушерство, гінекологія, репродуктивна медицина
- /
- Кандидозный вульвовагинит
Кандидозный вульвовагинит
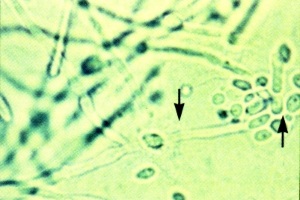
К числу наиболее распространенных инфекционных заболеваний влагалища относится КВ. Отмечаемый во всем мире рост заболеваемости КВ связан в первую очередь с воздействием различных факторов внешней среды на организм человека (изменяющейся экологией, широким использованием химических средств, загрязнением воздуха, длительным и не всегда рациональным применением антибактериальных препаратов, особенно антибиотиков широкого спектра действия) и в определенной степени – с расширением использования кортикостероидов, цитостатических препаратов и других ЛС с иммунодепрессивными свойствами и т.д.
МКБ-10: B37.3
Общая информация
Под названием «молочница» кандидоз известен еще со времен Гиппократа.
По данным некоторых ученых, 75% женщин в течение жизни имеют, по крайней мере, один эпизод КВ, а 40-45% – два или более эпизодов. Примерно у 5% женского населения планеты развивается рецидивирующий КВ. В структуре инфекционной патологии нижнего отдела половой системы частота его составляет 30-45%.
Этиология и патогенез
Возбудитель кандидоза – дрожжеподобные грибы рода Candida. В настоящее время насчитывается более 150 видов грибов этого рода. КВ в 80-90% случаев вызывается C. albicans, в 10% – С. glabrata, в 1-5% – C. tropicalis. Остальные виды кандид редко вызывают поражение влагалища и вульвы.
Грибы рода Candida относятся к условно-патогенным микроорганизмам. Клетки гриба имеют круглую или овальную форму, их размер варьирует от 1,5 до 10 мкм. Они существуют как в окружающей среде, так и на поверхности кожных покровов и на слизистых оболочках здоровых людей.
Дрожжеподобные грибы являются аэробами. Наиболее благоприятно они растут и развиваются при температуре 21-37 °С, рН 6,0-6,5, однако могут длительно находиться и в очень кислых средах (рН 2,5-3,0), хотя при этом их развитие замедляется. Для грибов рода Candida характерен тропизм к тканям, богатым гликогеном. C. albicans продуцируют протеолитические и липолитические ферменты.
До настоящего времени вопрос о путях передачи КВ остается объектом широкой дискуссии. Некоторые исследователи считают, что в 30-40% случаев этого заболевания передача инфекции происходит половым путем. Однако только у 5-25% половых партнеров женщин с КВ выявляют носительство грибов. При этом титр колонизации кожи головки полового члена чаще всего низок и недостаточен для инфицирования влагалища. Известно также, что кандидоз мочеполовой системы у женщин встречается в 10 раз чаще, чем у мужчин. Следует отметить и то, что многие женщины, страдающие рецидивирующим КВ, не живут половой жизнью. Кроме того, против полового пути передачи инфекции свидетельствует низкая эффективность лечения половых партнеров в профилактике рецидивов КВ. Имеются данные о том, что при рецидивирующим КВ резервуаром грибов и источником реинфекции служит ЖКТ. При кандидозе влагалища очень часто грибы обнаруживаются и в фекалиях. При этом у большинства больных вагинальные и кишечные штаммы идентичны. Согласно другой точке зрения, ведущую роль в развитии КВ играет активация эндогенной грибковой инфекции вследствие нарушения защитной роли нормальной микрофлоры влагалища.
При определенных условиях, приводящих к нарушению гомеостаза организма, происходит сдвиг pH влагалищного содержимого в щелочную сторону, что ингибирует рост лактобацилл. Подавление нормальной микрофлоры влагалища, в свою очередь, способствует колонизации слизистой оболочки грибами и рассматривается как фактор риска развития КВ.
В последние годы все чаще встречаются длительно текущие, рецидивирующие формы КВ. Данное заболевание наиболее часто поражает женщин репродуктивного возраста, но может встречаться также в периодах мено- и постменопаузы или даже в детском возрасте.
К группе риска по возникновению кандидоза относятся:
- больные с железодефицитной анемией, СД, новообразованиями, туберкулезом, тяжелыми гнойными процессами и другой патологией;
- пациенты, получающие длительную терапию антибиотиками, иммунодепрессантами, гормонами;
- лица, подвергающиеся облучению;
- женщины, длительно использующие гормональные контрацептивы;
- дети с первичным иммунодефицитом и/или родившиеся от больных кандидозом матерей и/или отцов, страдающих хроническим генерализованным гранулематозным кандидозом;
- лица, работающие на предприятиях по переработке плодоовощного сырья, производству антибиотиков, белково-витаминных концентратов и других биологически активных веществ.
Наиболее часто грибковое поражение локализуется во влагалище, вульве, на коже в перианальной области, уретре. Заболевание протекает по типу вульвовагинита или дерматита вульвы. При КВ инфекционный процесс чаще всего локализуется в поверхностных слоях эпителия влагалища. На этом уровне инфекция может персистировать длительное время, ввиду того что устанавливается динамическое равновесие между грибами, которые не могут проникнуть в более глубокие слои слизистой оболочки, и макроорганизмом, который сдерживает такую возможность, однако не способен полностью элиминировать возбудитель. Нарушение этого равновесия приводит, либо к обострению заболевания, либо к выздоровлению или ремиссии.
Клиническая картина
Основными клиническими симптомами заболевания КВ являются:
- обильные или умеренные выделения из половых путей различного цвета и консистенции – белые, густые (сливкообразные) или хлопьевидные, творожистые, пленчатые, изредка – водянистые;
- жжение, раздражение, а также зуд в области наружных половых органов, который усиливается во время сна или после водных процедур, полового акта, длительной ходьбы; сопровождается расчесами, нередко приводит к бессоннице, неврозам;
- неприятный нерезкий кисловатый запах, усиливающийся после половых контактов.
При объективном осмотре наблюдается отек вульвы, гиперемия и кровоточивость слизистых, на коже – участки гиперемии и мацерации. Характерным признаком заболевания являются серо-белые налеты на слизистых оболочках, с трудом отделяемые шпателем, под которыми обнаруживаются участки яркой гиперемии.
Процесс может распространяться и на перианальную область, а также на внутреннюю поверхность бедер. Нередко генитальный кандидоз сочетается с кандидозом мочевой системы, протекающим с развитием клиники уретрита, цистита.
Диагностика
Физикальные методы исследования
- Опрос.
- Общий осмотр – наличие на коже наружных половых органов и внутренней поверхности бедер участков гиперемии и мацерации.
- Глубокая пальпация живота.
- Осмотр наружных половых органов – наличие признаков воспаления (отек, гиперемия) слизистых уретры.
- Осмотр в зеркалах – отек вульвы, гиперемия и кровоточивость слизистых оболочек, серо-белые налеты на слизистых, с трудом отделяемые шпателем, под которыми обнаруживаются участки яркой гиперемии, обильные или умеренные выделения из половых путей – белые, густые или хлопьевидные, творожистые, пленчатые, изредка – водянистые.
- Бимануальное гинекологическое обследование.
Лабораторные методы исследования
Обязательные:
- определение группы крови и резус-фактора;
- общий анализ крови;
- общий анализ мочи;
- биохимические показатели крови;
- бактериоскопический анализ – исследование проводят в нативных и окрашенных по Граму препаратах (использование 10-процентного КОН во влажном препарате улучшает распознавание дрожжей и мицелия, так как такая обработка разрушает клеточный материал и способствует лучшей визуализации мазка);
- бактериологическое исследование – посев материала на питательную среду – позволяет определить количество, родовую и видовую принадлежность грибов, их чувствительность к противогрибковым препаратам, а также сопутствующую бактериальную флору.
Идентификация грибов рода Candida при отсутствии симптомов не является показанием для лечения, поскольку приблизительно у 10-20% женщин наблюдается наличие Candida и других дрожжеподобных грибов во влагалище.
Инструментальные методы исследования
При наличии показаний:
- кольпоскопия – выявляют изменения эпителия, типичные для воспалительного процесса и характеризующиеся мелкоточечными вкраплениями в виде манной крупы, часто с выраженным сосудистым рисунком. Кроме того, при данном методе исследования представляется возможным диагностировать субъективно бессимптомные формы КВ. Кольпоскопический метод диагностики не является специфическим и не позволяет определить этиологию заболевания.
Дифференциальная диагностика:
- бактериальный вагиноз;
- герпетическая инфекция, вызванная ВПГ;
- экзема;
- красный плоский лишай;
- склеродермия;
- болезнь Бехчета.
Лечение
Терапия КВ представляет определенные трудности в связи со многими факторами, которые способствуют возникновению заболевания, а также в связи с наличием в организме резервуара грибов в ЖКТ.
При проведении терапии необходимо учитывать:
- лечение сопутствующих заболеваний;
- отмену антибактериальных ЛС;
- системное использование антимикотических препаратов;
- местное лечение.
В настоящее время для лечения КВ используют четыре группы антимикотических ЛС:
- препараты полиенового ряда (нистатин, леворин, амфотерицин В, натамицин и др.);
- препараты имидазолового ряда (кетоконазол, клотримазол, миконазол, бифоназол);
- препараты триазолового ряда (флуконазол, интраконазол);
- прочие (гризеофульвин, флуцитозин, нитрофунгин, декамин, препараты йода и др.)
Необходимо иметь в виду возможное проявление токсичности при использовании системных препаратов, особенно кетоконазола.
К неспецифическим методам терапии относят широко известные препараты: тетраборат натрия в глицерине, жидкость Кастеллани, генциановый фиолетовый и др. Действие вышеперечисленных ЛС основано на максимальном удалении мицелиальных форм гриба из крипт влагалища, а также на нарушении процесса прикрепления гриба к стенке влагалища и на торможении размножения. Следует подчеркнуть, что все эти препараты не являются этиотропными, так как они не обладают фунгицидным и фунгистатическим действиями.
При проведении основного лечения возможно дополнение антимикотической фитотерапией – растворами и настоями гвоздики, ромашки аптечной, барбариса.
Осложнения
Генерализация процесса, дрожжевой эндометрит, сальпингит.
Критерии эффективности лечения
При остром КВ – исчезновение симптомов заболевания в сочетании с отрицательными результатами микробиологического исследования через 7-14 сут после окончания терапии, а также достижение нормобиоценоза через 4-6 нед.
Хронический (рецидивирующий) КВ – клинико-микробиологическая ремиссия в течение 3 МЦ.
Профилактика
Назначение антимикотических ЛС перед абортом, инструментальными вмешательствами, во время беременности с целью предотвращения перехода кандидоносительства в клинически выраженную форму заболевания и предотвращения развития осложнений, ассоциированных с КВ.
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення

 Трихомониаз
Трихомониаз
 Урогенитальный микоплазмоз
Урогенитальный микоплазмоз
 Гонорея
Гонорея
 Урогенитальный хламидиоз
Урогенитальный хламидиоз