Рак толстой кишки
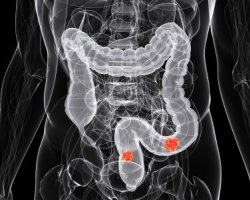
Толстая кишка – это отдел пищеварительного тракта человека, который включает в себя толстую кишку, ободочную, сигмовидную и прямую. Здесь в норме происходит формирование каловых масс, жидкость из кишечного содержимого всасывается организмом, что обеспечивает твердую консистенцию стула. Микрофлора кишечника представлена здесь в очень большом количестве и также играет немаловажную роль в функционировании нашей пищеварительной системы.
На долю рака толстой кишки приходится немногим менее половины от всех новообразований, что выявляются в желудочно-кишечном тракте. Чаще всего выявляется это заболевание у пожилых людей, чей возраст составляет более 60 лет. В зависимости от пола, разные части толстой кишки у пациентов поражаются с разной частотой: рак ободочной кишки чаще развивается у представительниц слабого пола, а рак прямой кишки – у мужчин.
Классификация рака толстой кишки
В зависимости от того, как растет новообразование, выделяют следующие формы рака:
- экзофитный – опухоль растет в просвет кишки и постепенно приводит к нарушению прохождения по ней пищи;
- эндофитный – рост происходит в пределах стенки кишки и распространяется больше в стороны;
- смешанный – сочетает в себе признаки двух предыдущих типов.
Гистологическая классификация выделяет следующие формы рака:
- аденокарцинома – на ее долю приходится большая часть от всех злокачественных новообразований толстой кишки;
- слизистая аденокарцинома – злокачественные клетки в избыточном количестве продуцируют слизь;
- перстневидно-клеточный рак – назван так из-за особой формы клеток;
- плоскоклеточный – может встречаться в месте перехода цилиндрического эпителия в плоский;
- скирр;
- меланома – развивается в аноректальном отделе прямой кишки.
Причины развития злокачественных новообразований толстой кишки
На основании многолетних наблюдений медики установили, что некоторые заболевания с течением времени могут трансформироваться в злокачественную форму.
- Аденоматозный полип – вырост на стенке кишки, который может травмироваться каловыми массами, кровоточить и изъязвляться. Если его не вылечить, то через 7-10 лет у пациента может развиться рак.
- Ворсинчатые доброкачественные новообразования.
- Диффузный полипоз, который чаще всего обусловлен генетически и может наблюдаться у близких родственников.
- Хронический язвенный колит примерно с 5%-ой вероятностью может перейти в рак. Чем дольше у пациента имеется эта патология, тем выше вероятность того, что произойдет злокачественное перерождение заболевания. Чаще всего подвержены этой болезни восходящий и поперечный отдел ободочной кишки.
- Наличие дивертикулов – выростов кишечной стенки наружу кишки.
- Болезнь Крона.
- Наличие свищей между прямой кишкой и внешней средой, а также хронический парапроктит.
Другие факторы риска развития рака толстой кишки
- Употребление в больших количествах жареной, острой пищи, консервированных продуктов.
- Избыток в рационе пациента животных жиров и белков.
- Недостаточное употребление овощей и фруктов, как основного источника растительной клетчатки, которая хорошо влияет на кишечную стенку и препятствует развитию рака.
- Хронические запоры.
- Злоупотребление алкоголем и курение – источники огромного количества канцерогенов.
- Малоактивный образ жизни, который приводит к нарушению моторики кишечника.
- Наличие аутоиммунной патологии.
Клинические проявления рака прямой кишки
Если опухоль характеризуется эндофитным ростом, то пациент на протяжении длительного периода времени может ничего не подозревать, что значительно оттягивает момент первого обращения к онкологу. Пациенты могут обнаружить у себя следующие симптомы:
- частые запоры – связаны с нарушением моторики кишечника;
- снижение массы тела;
- наличие кровянистых выделений из заднего прохода – симптом серьезный, требующий незамедлительного обращения к врачам;
- тупые боли в животе при сдавливании опухолью соседних органов;
- схваткообразные боли при нарушении пассажа пищи по кишечнику;
- тошнота, вздутие живота;
- значительное снижение аппетита;
- нерегулярное посещение туалета;
- боли в животе несколько усиливаются во время дефекации;
- бледность кожных покровов, появление «мушек» перед глазами и общая слабость – следствие анемии, которая может возникнуть при постоянном небольшом кровотечении из опухоли.
Если опухоль растет давно, то возможно развитие смертельно опасных осложнений:
- непроходимость кишечника, когда просвет органа закрывается новообразованием или сдавливается им снаружи;
- профузное кровотечение в случае распада опухоли с повреждением крупных сосудов;
- перфорация стенки кишки с выходом ее содержимого в брюшную полость – это приводит к развитию тяжелого перитонита, угрожающего жизни пациента.
Диагностика рака толстой кишки
Для проведения качественной диагностики в израильских клиниках используются самые современные методики, что позволяет сократить время обследования пациента и свести к минимуму вероятность ошибки.
- Общий и биохимический анализы крови.
- Колоноскопия – осмотр толстой кишки изнутри с использованием специальной видеокамеры.
- Ирригоскопия – наполнение просвета кишки контрастным веществом, которое позволяет оценить контуры органа, выявить дефекты в кишечной стенке.
- Компьютерная томография.
- Забор подозрительного фрагмента ткани с выполнением гистологического исследования.
- Ультразвуковое исследование органов брюшной полости.
- Ангиография – введение контрастного вещества в сосуды брюшной полости, что приводит к окрашиванию новообразования.
- Позитронная эмиссионная томография.
- Диагностическая лапароскопия.
- Капсульная эндоскопия – введение в пищеварительный тракт капсулы с видеокамерой, которая продвигается по всему кишечнику и делает снимки.
Лечение рака толстой кишки в Израиле
Хирургическое удаление
Это наиболее эффективный и радикальный метод лечения. Врачи обычно выполняют резекцию участка кишки с наложением анастомоза. При этом от видимого края опухоли отступается несколько десятков сантиметров для предотвращения повторного роста опухоли из оставшихся клеток. Также удаляются регионарные лимфатические узлы, поскольку в них могут находиться раковые клетки.
Если опухоль уже успела сильно разрастить и дать метастазы, то врачи выполняют паллиативное вмешательство, которое обеспечит пациенту более приемлемое качество жизни (накладывается обходной анастомоз, выводится противоестественный задний проход).
Лучевая терапия
Этот метод основывается на способности ионизирующего излучения уничтожать опухолевые клетки. Может использоваться прямо во время операции для профилактики рецидива заболевания за счет уничтожения тех клеток, что врачи не удаляют вместе с основным очагом. Однако, в случае с опухолями толстой кишки, этот метод не приносит столь же эффективного результата.
Современные аппараты, используемые для облучения, управляются роботами, что обеспечивает высочайшую точность облучения.
Химиотерапия
Препараты вводятся в кровоток пациента и разносятся по всему организму. Это позволяет воздействовать даже на отдаленные метастазы, уменьшая их размер и количество.
Статья подготовлена специалистами Израильского Онкологического Центра.
 Мега- и долихоколон
Мега- и долихоколон
 Диагностика и лечение заболеваний органов пищеварения. Синдром раздраженного кишечника МКБ-10: K58. Алкогольная болезнь печени МКБ-10: К70
Диагностика и лечение заболеваний органов пищеварения. Синдром раздраженного кишечника МКБ-10: K58. Алкогольная болезнь печени МКБ-10: К70
 Принципы профилактики, диагностики и лечения колоректального рака
Принципы профилактики, диагностики и лечения колоректального рака
 Другие неинфекционные колиты. Микроскопические колиты (лимфоцитарный и коллагеновый)
Другие неинфекционные колиты. Микроскопические колиты (лимфоцитарный и коллагеновый)
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення
